Содержание
Заболевания двенадцатиперстной кишки — Услуги
Нормальное состояние двенадцатиперстной кишки является залогом нормального функционирования организма в целом. Процесс пищеварения в желудочно-кишечном тракте происходит в основном в двух отделах — желудке и двенадцатиперстной кишке. Остальные отделы отвечают за всасывание питательных веществ.
Дуоденит
Наиболее распространенное заболевание двенадцатиперстной кишки — дуоденит — воспаление слизистой оболочки этого отдела тонкого кишечника. Заболевание имеет два вида течения: острое и хроническое. Острый дуоденит практически не встречается, это заболевание чаще всего выявляется на стадии хронического течения. Дуоденит может развиваться как самостоятельно (первичный дуоденит), так и быть следствием воспаления любого другого отдела ЖКТ (вторичный дуоденит), так же он может быть диффузным и локальным.
Причины дуоденита
Основной причиной развития первичного дуоденита является неправильное питание. Употребление чрезмерно острой или кислой пищи, алкоголя, крепкого чая или кофе приводит к выделению большого количества желудочного сока повышенной кислотности. Попадая в двенадцатиперстную кишку с пищей, он раздражает слизистую оболочку, тем самым вызывая воспаление.
Употребление чрезмерно острой или кислой пищи, алкоголя, крепкого чая или кофе приводит к выделению большого количества желудочного сока повышенной кислотности. Попадая в двенадцатиперстную кишку с пищей, он раздражает слизистую оболочку, тем самым вызывая воспаление.
Причинами развития вторичного дуоденита являются гастриты, хеликобактерная инфекция, язвенная болезнь т.д.
Симптомы дуоденита
Основным симптомом дуоденита является болевой синдром. Боль возникает в подложечной или пупочной областях натощак или спустя час после еды. Снять боль можно антацидными препаратами или приемом пищи. Очень редко пациентов может беспокоить рвота, изжога, неприятная отрыжка.
Для постановки диагноза используют рентгеноскопию, фиброгастродуоденоскопию, дуоденальное зондирование.
Лечение дуоденита
- Основу лечения дуоденита составляет диетотерапия
- Для снятия болевого синдрома назначаются антацидные препараты
- Для защиты слизистой оболочки кишки необходим прием препаратов, снижающих секрецию соляной кислоты, регулирующих работу ЖКТ и усиливающих восстановление клеток слизистой оболочки
- Обязательным является физиотерапия и санаторно-курортное лечение
Язвенная болезнь двенадцатиперстной кишки
Язвенная болезнь двенадцатиперстной кишки — еще одно широко распространенное заболевание. Это хроническое, часто рецидивирующее заболевание, которое проявляется в виде дефекта стенки двенадцатиперстной кишки.
Это хроническое, часто рецидивирующее заболевание, которое проявляется в виде дефекта стенки двенадцатиперстной кишки.
Язва этого отдела кишечника довольно часто прогрессирует, при этом в патологический процесс могут вовлекаться желудок и другие отделы ЖКТ. Иногда язва может осложняться кровотечениями, разрывами стенки, а эти осложнения очень часто приводят к летальному исходу.
Причины язвенной болезни двенадцатиперстной кишки
Основной причиной по которой двенадцатиперстная кишка поражается язвой, является инфекция Helicobacter pylori. Эта бактерия вырабатывает токсины, которые непосредственно поражают слизистую оболочку, а также способствуют выработке кислого желудочного сока, который усиливает повреждение стенки. Кроме этого язва может возникнуть на фоне предшествующего дуоденита, гастрита и др.
Симптомы язвенной болезни двенадцатиперстной кишки
Поскольку язва процесс хронический, то начальные этапы ее развития ничем себя не проявляют. На ранних стадиях беспокоит чувство тяжести в области желудка или подложечной области, сопровождаемые тошнотой, рвотой, снижением аппетита, потерей массы тела. На более поздних стадиях нередко возникает резкая, ноющая, продолжительная боль в подложечной области.
На ранних стадиях беспокоит чувство тяжести в области желудка или подложечной области, сопровождаемые тошнотой, рвотой, снижением аппетита, потерей массы тела. На более поздних стадиях нередко возникает резкая, ноющая, продолжительная боль в подложечной области.
Лечение язвенной болезни двенадцатиперстной кишки
Лечение болезни связанной с язвой включает несколько этапов.
Первый этап — уничтожение первопричины — Helicobacter pylori. При этом проводится адекватная антибиотикотерапия. На втором этапе для защиты слизистой оболочки кишки врачи назначают прием препаратов, нейтрализующих соляную кислоту омепразол, ранитидин и др. Также необходим прием лекарств, которые защищают здоровую слизистую оболочку, например, де-нол.
Курс лечения язвы двенадцатиперстной кишки занимает примерно 2 недели, после чего больному необходимо строго придерживаться диеты и регулярно сдавать необходимые анализы, дабы не допустить рецидива или угрожающих жизни осложнений.
|
Первичный прием врача гастроэнтеролога (сбор анамнеза, назначение необходимого обследования для постановки диагноза, (постановка первичного диагноза)
ЦЕНА: 1700
|
|
Повторный осмотр врача гастроэнтеролога (постановка диагноза, назначение необходимого курса лечения)
ЦЕНА: 1700
|
Вернуться назад
Атрезия двенадцатиперстной кишки у новорожденных
Двенадцатиперстную кишку относят к разряду жизненно важных органов, изучение которого в норме и патологии актуально для решения проблем современной гастроэнтерологии. Врожденные пороки пищеварительной системы встречаются с частотой 3,4 случая на 100 перинатальных вскрытий, составляя 21,7% всех аномалий развития [3, 5]. Учитывая анатомо-физиологические и эмбриологические особенности различных отделов кишечной трубки, генетики, педиатры и хирурги рассматривают атрезию двенадцатиперстной кишки отдельно от атрезии других участков тонкой кишки [2].
Известно, что с 4-й недели внутриутробного развития в результате пролиферации эндодермы просвет двенадцатиперстной кишки полностью облитерируется. В результате полая трубка первичной кишки утрачивает просвет и превращается в тяж. Позднее начинается процесс вакуолизации: на отдельных участках между эпителиальными клетками появляются вакуоли, которые сливаются, идет процесс реканализации, в результате чего к концу 8-й недели просвет двенадцатиперстной кишки полностью становится свободным [4]. Если процесс реканализации нарушается, формируется полная или мембранозная атрезия. Иногда атрезия может одновременно возникнуть в различных местах кишечной трубки. Самая частая локализация атрезии — области «сложного» органогенеза: пищевод, двенадцатиперстная кишка, дистальный отдел подвздошной кишки, место перехода тонкой кишки в толстую, прямая кишка.
Цель исследования — изучение особенностей внутриутробного развития, фено- и генотипических характеристик системы АВО и резус-фактора у новорожденных с атрезией двенадцатиперстной кишки.
Материалы и методы
Проанализировано 68 историй болезни новорожденных с атрезией двенадцатиперстной кишки. Наблюдения мембранозной формы атрезии в исследование не включались. Также были исключены из исследования истории болезни новорожденных с синдромом Дауна. Все новорожденные были оперированы. В возрасте от 7 сут до 2 лет умерли 24 ребенка, в этих наблюдениях были также проанализированы патологоанатомические данные. Проведен анализ основных антропометрических показателей при рождении (масса тела, рост, окружности головы и груди) и сопутствующих пороков развития на основании данных лабораторных исследований и протоколов вскрытия. Контрольной группой служила репрезентативная выборка 607 новорожденных в неспециализированном родильном доме. У 61 больного была исследована группа крови по системам АВО и резус-фактору. Контрольной группой служили данные исследования выборки 513 практически здоровых новорожденных. Помимо распределения по группам крови и определения частот генов, были проанализированы фенотипические комбинации групп крови по системам АВО и резус-фактору. Для определения группы крови по системе АВО была использована реакция агглютинации с помощью поликлонов анти-А и анти-В, а для определения группы крови по системе резус-фактор проводилась реакция агглютинации с помощью изоиммунных антирезусных сывороток.
Для определения группы крови по системе АВО была использована реакция агглютинации с помощью поликлонов анти-А и анти-В, а для определения группы крови по системе резус-фактор проводилась реакция агглютинации с помощью изоиммунных антирезусных сывороток.
Полученные данные обработаны методами вариационной статистики и специальными генетическими методами. Также был вычислен показатель «относительная частота риска» — Х, который выражался в долях единицы. Данный показатель определялся путем сравнения частоты двух маркеров (М1 и М2) в группе больных (б) и здоровых детей (з):
Значение Х равно 1 при отсутствии различий между сравниваемыми группами, увеличение или снижение показателя характеризует величину риска развития данного фенотипа.
Результаты и обсуждение
Среди исследуемой группы больных были 31 (45,5%) мальчик и 37 (54,4%) девочек, соотношение полов 0,8:1. Средний возраст матери 27 лет, а средний срок гестации составил 37±3 нед. Беременность протекала с угрозой прерывания в 56% случаев. Многоводие отмечено в 24% случаев.
Беременность протекала с угрозой прерывания в 56% случаев. Многоводие отмечено в 24% случаев.
Дети поступали в стационар в возрасте от 1 до 3 сут жизни с клинической картиной высокой кишечной непроходимости. При осмотре новорожденного отмечались тяжелое общее состояние, проявления интоксикации и обезвоживания. Все дети были оперированы. В большинстве случаев участок атрезии двенадцатиперстной кишки был локализован вблизи большого дуоденального сосочка. Часть кишки, расположенная выше атрезии, и желудок значительно расширены; нижележащие отделы тонкой кишки спавшиеся, нередко значительно укорочены. В различные сроки после хирургического лечения умерли 24 ребенка в возрасте от 7 сут до 2 лет. Причиной смерти являлись множественные сочетанные пороки развития и полиорганная недостаточность.
Проведенный анализ показал, что внутриутробное развитие больных детей нарушено. Как видно из табл. 1, все антропометрические показатели (масса тела, рост, окружность головы и груди) были снижены (р<0,05), что свидетельствует о задержке внутриутробного развития у детей с атрезией двенадцатиперстной кишки. Корреляция между антропометрическими показателями высокая (0,84—0,80), это подтверждает, что задержка внутриутробного развития равномерно отражается на всех антропометрических показателях. Вариация этих признаков повышена, в большей степени варьирует масса тела, в меньшей — окружность головы.
Корреляция между антропометрическими показателями высокая (0,84—0,80), это подтверждает, что задержка внутриутробного развития равномерно отражается на всех антропометрических показателях. Вариация этих признаков повышена, в большей степени варьирует масса тела, в меньшей — окружность головы.
При анализе протоколов патологоанатомических исследований и историй болезни было установлено наличие сопутствующих пороков развития различных органов и систем у 57,3% больных. Среднее количество сопутствующих пороков развития у больных детей составило 2,02 (от 2 до 5 пороков). Наличие у большинства новорожденных с атрезией двенадцатиперстной кишки сопутствующих пороков развития также свидетельствует об отклонении от нормальных процессов внутриутробного развития.
Сопутствующие пороки развития выявлены в различных системах органов. Наиболее часто атрезия двенадцатиперстной кишки сочеталась с врожденными пороками сердца, центральной нервной системы, различными пороками желудочно-кишечного тракта (табл. 2). Среди пороков сердца наиболее частыми были дефекты межжелудочковой и межпредсердной перегородок, открытый артериальный проток, стеноз легочной артерии. Пороки брюшной полости, сочетающиеся с атрезией двенадцатиперстной кишки, имеют главным образом гипопластический характер — гипоплазия поджелудочной железы, абсолютное укорочение тонкой и толстой кишки. У 2 новорожденных атрезия двенадцатиперстной кишки сочеталась с атрезией других локализаций — толстой кишки и ануса. Большую часть пороков других локализаций также составили пороки гипопластического генеза (агенезия селезенки, гипоплазия тимуса, почек и др.).
2). Среди пороков сердца наиболее частыми были дефекты межжелудочковой и межпредсердной перегородок, открытый артериальный проток, стеноз легочной артерии. Пороки брюшной полости, сочетающиеся с атрезией двенадцатиперстной кишки, имеют главным образом гипопластический характер — гипоплазия поджелудочной железы, абсолютное укорочение тонкой и толстой кишки. У 2 новорожденных атрезия двенадцатиперстной кишки сочеталась с атрезией других локализаций — толстой кишки и ануса. Большую часть пороков других локализаций также составили пороки гипопластического генеза (агенезия селезенки, гипоплазия тимуса, почек и др.).
При исследовании распределения пороков развития по принципу «от краниального к каудальному» концу тела (см. табл. 2) наибольшее количество пороков отмечено в брюшной полости (59,6%), более 1/4 — в области грудной клетки (28,1%). Реже отмечались пороки в области головы (6,8%), малого таза (4,8%) и конечностей (0,6%). Данное распределение пороков свидетельствует о наибольшем их количестве в кластерной зоне брюшной полости.
При рассмотрении генетической структуры больных и здоровых детей по частоте генов системы АВО отмечено достоверное увеличение частоты гена О и достоверное снижение частоты гена А среди больных детей (табл. 3). Также в группе больных отмечено снижение гетерозиготности (р<0,05). По системе резус различий не выявлено.
При фенотипическом анализе выявлено достоверное преобладание О (I) группы крови, снижение А (II) группы крови, а также тенденция к снижению АВ (IV) группы крови. При вычислении «относительной частоты риска» выявлена высокая ассоциация атрезии двенадцатиперстной кишки с группой крови О(I) (О:А — 2,41; О:В — 1,59; О:АВ — 4,02).
Для более детального изучения характеристик фенотипических признаков проанализирована комбинация групп крови по системам АВО и резус-фактору. Распределение частот фенотипов в группе здоровых детей соответствует теоретически ожидаемому, тогда как в группе больных с атрезией двенадцатиперстной кишки имеет место достоверное отклонение за счет увеличения частоты фенотипа ОRh+ и снижения частоты фенотипа АRh+ (табл. 4).
4).
Таким образом, полученные данные свидетельствуют о значительном нарушении внутриутробного развития детей с атрезией двенадцатиперстной кишки, что подтверждается уменьшением при рождении всех антропометрических показателей, большим количеством сопутствующих пороков развития. Также выявлены высокая ассоциация атрезии двенадцатиперстной кишки с группой крови О (I), увеличение частоты фенотипа ОRh+ и снижение частоты фенотипа АRh+.
Задержка внутриутробного развития у детей с данной патологией отмечена и другими авторами, по их данным, средняя масса при рождении значительно снижена — 2380 г (σ=988), при этом чем проксимальнее расположена атрезия, тем меньше масса тела при рождении [7].
Сочетанные пороки развития имеют гипопластический характер. Следует отметить, что органы с большинством сопутствующих пороков развития (см. табл. 2), так же как и двенадцатиперстная кишка, являются производными энтодермы (трахея, легкие, печень, поджелудочная железа, тимус). По данным некоторых авторов, атрезия двенадцатиперстной кишки нередко сочетается с аномалией панкреатического зачатка и терминального отдела желчевыводящих путей [5, 9]. Высокая частота сопутствующих пороков развития у детей с атрезией двенадцатиперстной кишки (до 76%) отмечена и другими авторами [1, 7, 10—13].
По данным некоторых авторов, атрезия двенадцатиперстной кишки нередко сочетается с аномалией панкреатического зачатка и терминального отдела желчевыводящих путей [5, 9]. Высокая частота сопутствующих пороков развития у детей с атрезией двенадцатиперстной кишки (до 76%) отмечена и другими авторами [1, 7, 10—13].
Были проведены иммуногистохимические исследования образцов из проксимальных и дистальных отделов двенадцатиперстной кишки у новорожденных с атрезией двенадцатиперстной кишки в сравнении с контролем. Выявлено, что в проксимальном направлении двенадцатиперстной кишки уменьшаются количество и размер нервных клеток, отмечается гипоплазия внутреннего мышечного слоя [6]. Другое независимое исследование также выявило признаки гипоплазии мышечного слоя различной степени выраженности у аналогичной группы больных, более выраженные в проксимальных участках от атрезии двенадцатиперстной кишки [8].
Заключение
Анализ историй болезни и протоколов патологоанатомического вскрытия детей с атрезией двенадцатиперстной кишки выявил высокую частоту сопутствующих пороков развития преимущественно гипопластического характера. Выявлено нарушение внутриутробного развития детей с атрезией двенадцатиперстной кишки, что выражается в снижении антропометрических показателей и наличии сопутствующих пороков развития. Гено-фенотипический анализ распределения групп крови по системе АВО и резус-фактору свидетельствует об ассоциации атрезии двенадцатиперстной кишки с группой крови О (I), увеличении частоты фенотипа ОRh+ и снижении частоты фенотипа АRh+.
Выявлено нарушение внутриутробного развития детей с атрезией двенадцатиперстной кишки, что выражается в снижении антропометрических показателей и наличии сопутствующих пороков развития. Гено-фенотипический анализ распределения групп крови по системе АВО и резус-фактору свидетельствует об ассоциации атрезии двенадцатиперстной кишки с группой крови О (I), увеличении частоты фенотипа ОRh+ и снижении частоты фенотипа АRh+.
Язва двенадцатиперстной кишки — StatPearls — NCBI Bookshelf
Продолжение обучения
Язва двенадцатиперстной кишки возникает при нарушении поверхности слизистой оболочки двенадцатиперстной кишки. Эти язвы являются частью язвенной болезни, которая поражает желудок и первую часть двенадцатиперстной кишки. В этом мероприятии рассматривается оценка и лечение язвы двенадцатиперстной кишки и объясняется роль межпрофессиональной группы в улучшении ухода за пациентами с этим заболеванием.
Цели:
Обобщите эпидемиологию язвы двенадцатиперстной кишки.

Опишите дисфункцию защитных механизмов слизистой оболочки в патофизиологии язвы двенадцатиперстной кишки.
Обзор значения ингибиторов протонной помпы и блокаторов Н3-рецепторов при лечении язвы двенадцатиперстной кишки.
Опишите важность межпрофессиональной команды в диагностике и лечении язвы двенадцатиперстной кишки.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Язвы двенадцатиперстной кишки являются частью более широкого болезненного состояния, классифицируемого как язвенная болезнь. Язвенная болезнь относится к клинической картине и болезненному состоянию, которое возникает при нарушении поверхности слизистой оболочки на уровне желудка или первой части тонкой кишки, двенадцатиперстной кишки. Анатомически поверхность желудка и двенадцатиперстной кишки содержит защитную систему, включающую преэпителиальные, эпителиальные и субэпителиальные элементы. Изъязвление возникает из-за повреждения поверхности слизистой оболочки, которое выходит за пределы поверхностного слоя. В то время как большинство язв двенадцатиперстной кишки сопровождаются диспепсией в качестве основного ассоциированного симптома, проявления могут варьироваться по степени тяжести, включая желудочно-кишечное кровотечение, обструкцию выходного отверстия желудка, перфорацию или развитие свищей. Таким образом, тактика лечения сильно зависит от состояния пациента на момент постановки диагноза или прогрессирования заболевания. Диагноз язвы двенадцатиперстной кишки по сравнению с язвой желудка заслуживает рассмотрения у пациентов с диспепсией/симптомами болей в верхней части живота, которые также сообщают о применении НПВП в анамнезе или в анамнезе.0033 Диагноз Helicobacter pylori . Любой пациент с диагнозом пептическая язва и, в частности, язва двенадцатиперстной кишки, должен пройти тестирование на H. pylori , так как это частая причина.
Изъязвление возникает из-за повреждения поверхности слизистой оболочки, которое выходит за пределы поверхностного слоя. В то время как большинство язв двенадцатиперстной кишки сопровождаются диспепсией в качестве основного ассоциированного симптома, проявления могут варьироваться по степени тяжести, включая желудочно-кишечное кровотечение, обструкцию выходного отверстия желудка, перфорацию или развитие свищей. Таким образом, тактика лечения сильно зависит от состояния пациента на момент постановки диагноза или прогрессирования заболевания. Диагноз язвы двенадцатиперстной кишки по сравнению с язвой желудка заслуживает рассмотрения у пациентов с диспепсией/симптомами болей в верхней части живота, которые также сообщают о применении НПВП в анамнезе или в анамнезе.0033 Диагноз Helicobacter pylori . Любой пациент с диагнозом пептическая язва и, в частности, язва двенадцатиперстной кишки, должен пройти тестирование на H. pylori , так как это частая причина.
Этиология
Двумя первичными причинами язвы двенадцатиперстной кишки являются повторное или интенсивное использование НПВП в анамнезе и диагноз H. pylori . [1] У большинства пациентов вторичный диагноз H. pylori ; однако по мере снижения уровня инфицирования все более распространенными становятся другие ранее необычные этиологии. Другие причины язв двенадцатиперстной кишки включают этиологию, которая, подобно НПВП и H. pylori , разрушают слизистую оболочку двенадцатиперстной кишки. Некоторые из них включают синдром Золлингера-Эллисона, злокачественные новообразования, сосудистую недостаточность и химиотерапию в анамнезе.
pylori . [1] У большинства пациентов вторичный диагноз H. pylori ; однако по мере снижения уровня инфицирования все более распространенными становятся другие ранее необычные этиологии. Другие причины язв двенадцатиперстной кишки включают этиологию, которая, подобно НПВП и H. pylori , разрушают слизистую оболочку двенадцатиперстной кишки. Некоторые из них включают синдром Золлингера-Эллисона, злокачественные новообразования, сосудистую недостаточность и химиотерапию в анамнезе.
Эпидемиология
Согласно многочисленным исследованиям, в которых оценивалась распространенность язв двенадцатиперстной кишки, они встречаются примерно у 5–15% западного населения.[2] Ранее частота рецидивов и распространенность были чрезвычайно высоки из-за отсутствия выявления и эффективного лечения H. pylori . Совсем недавно систематический обзор семи исследований показал, что показатели значительно ниже. Однако считалось, что вариабельность обусловлена преобладанием H. pylori в исследованной популяции и использованием руководств по диагностике, включая руководства по эндоскопии. Однако в районах с более высокой заболеваемостью H. pylori показатели были самыми высокими, что подтверждает ранее установленное мнение о том, что инфекция H. pylori представляет значительную сопутствующую патологию для развития язвы двенадцатиперстной кишки [3]. Общее снижение частоты диагностирования язвы двенадцатиперстной кишки также связано с повышением осведомленности врачей и пациентов об использовании НПВП и потенциальных осложнениях, которые могут быть связаны с неправильным использованием, а также с медленным снижением уровня курения среди молодых людей, поскольку исследования также проводились. обнаружил, что это еще одно смешанное сопутствующее заболевание.
pylori в исследованной популяции и использованием руководств по диагностике, включая руководства по эндоскопии. Однако в районах с более высокой заболеваемостью H. pylori показатели были самыми высокими, что подтверждает ранее установленное мнение о том, что инфекция H. pylori представляет значительную сопутствующую патологию для развития язвы двенадцатиперстной кишки [3]. Общее снижение частоты диагностирования язвы двенадцатиперстной кишки также связано с повышением осведомленности врачей и пациентов об использовании НПВП и потенциальных осложнениях, которые могут быть связаны с неправильным использованием, а также с медленным снижением уровня курения среди молодых людей, поскольку исследования также проводились. обнаружил, что это еще одно смешанное сопутствующее заболевание.
Патофизиология
Как отмечалось выше, язвы двенадцатиперстной кишки являются результатом разъедающего действия желудочного секрета на поверхностный эпителий тонкой кишки, подвергшийся предшествующему повреждению. При язве двенадцатиперстной кишки существует множество основных сопутствующих заболеваний, которые следует учитывать при установлении диагноза и основной причины. H. pylori и использование НПВП являются двумя основными причинами этиологии, которые следует рассмотреть и обсудить здесь. Механизм, с помощью которого H. pylori предрасполагают людей, неясен. Однако есть мнение, что Колонизация H. pylori и стойкое воспаление приводят к ослаблению поверхностного слоя слизистой оболочки, делая его уязвимым для воздействия желудочного сока. Вторичная теория бега рассматривает возможность того, что H. pylori также может увеличивать выработку кислоты за счет воспалительных механизмов, что еще больше усугубляет начальное повреждение, вызванное инфекцией, и начальное повреждение, вызванное кислотой.
При язве двенадцатиперстной кишки существует множество основных сопутствующих заболеваний, которые следует учитывать при установлении диагноза и основной причины. H. pylori и использование НПВП являются двумя основными причинами этиологии, которые следует рассмотреть и обсудить здесь. Механизм, с помощью которого H. pylori предрасполагают людей, неясен. Однако есть мнение, что Колонизация H. pylori и стойкое воспаление приводят к ослаблению поверхностного слоя слизистой оболочки, делая его уязвимым для воздействия желудочного сока. Вторичная теория бега рассматривает возможность того, что H. pylori также может увеличивать выработку кислоты за счет воспалительных механизмов, что еще больше усугубляет начальное повреждение, вызванное инфекцией, и начальное повреждение, вызванное кислотой.
Простагландины играют решающую роль в развитии защитной слизистой оболочки желудочно-кишечного тракта, включая слизистую оболочку желудка и тонкой кишки. Их биосинтез катализируется ферментом циклооксигеназой (ЦОГ), который существует в двух изоформах, ЦОГ-1 и ЦОГ-2. НПВС проявляют свой терапевтический эффект, ингибируя пути ЦОГ-1 и ЦОГ-2. Периодическое использование НПВП вызывает значительное и стойкое снижение простагландинов, что приводит к восприимчивости к повреждению слизистой оболочки. Считается, что это один из основных патофизиологических факторов, предрасполагающих к развитию язвы двенадцатиперстной кишки.[5] Другие вторичные причины язвы двенадцатиперстной кишки могут действовать через различные основные механизмы. Однако конечным результатом обычно является рецидивирующее повреждение слизистой оболочки, которое предрасполагает ткань к изъязвлению или увеличению количества кислоты, воздействию которой подвергается слизистая оболочка, что, в свою очередь, вызывает повреждение ткани.
НПВС проявляют свой терапевтический эффект, ингибируя пути ЦОГ-1 и ЦОГ-2. Периодическое использование НПВП вызывает значительное и стойкое снижение простагландинов, что приводит к восприимчивости к повреждению слизистой оболочки. Считается, что это один из основных патофизиологических факторов, предрасполагающих к развитию язвы двенадцатиперстной кишки.[5] Другие вторичные причины язвы двенадцатиперстной кишки могут действовать через различные основные механизмы. Однако конечным результатом обычно является рецидивирующее повреждение слизистой оболочки, которое предрасполагает ткань к изъязвлению или увеличению количества кислоты, воздействию которой подвергается слизистая оболочка, что, в свою очередь, вызывает повреждение ткани.
Гистопатология
В случаях язвы двенадцатиперстной кишки, вызванной H. pylori , биопсия с гистопатологическим исследованием может помочь в диагностике. H. pylori , спиралевидную бактерию, можно увидеть при окрашивании гематоксилином и эозином (H&E). Отчеты показывают, что чувствительность и специфичность окрашивания H&E составляют от 69% до 93% и от 87% до 90% соответственно.[6] Однако специфичность можно улучшить на 90–100 % при использовании специальных красителей, таких как модифицированный краситель Гимза, серебряный краситель Уортина-Старри, краситель Гента и иммуногистохимический (ИГХ) краситель. Поскольку окраска по Гимзе проста в использовании, недорога и дает стабильные результаты, ее предпочитают во многих лабораториях.[6]
Отчеты показывают, что чувствительность и специфичность окрашивания H&E составляют от 69% до 93% и от 87% до 90% соответственно.[6] Однако специфичность можно улучшить на 90–100 % при использовании специальных красителей, таких как модифицированный краситель Гимза, серебряный краситель Уортина-Старри, краситель Гента и иммуногистохимический (ИГХ) краситель. Поскольку окраска по Гимзе проста в использовании, недорога и дает стабильные результаты, ее предпочитают во многих лабораториях.[6]
Анамнез и физикальное исследование
Клинические проявления у пациентов с симптомами, характерными для диспепсии или язвенной болезни, особенно язвы двенадцатиперстной кишки, могут сильно различаться в зависимости от степени прогрессирования заболевания и времени, когда пациент обратился за медицинской помощью. Большинство больных язвенной болезнью, до 70%, протекают бессимптомно. В целом, диспепсия является наиболее распространенным симптомом у пациентов, которые действительно испытывают симптомы. Как отмечалось выше, степень прогрессирования заболевания до постановки первоначального диагноза может влиять на симптомы, которые могут проявляться у пациента. Локализация заболевания также может быть дифференцирована по симптомам.[7] Боль, связанная с язвой двенадцатиперстной кишки, уменьшается после еды, в то время как боль, связанная с язвой желудка, обычно усиливается после еды. Другие распространенные признаки и симптомы включают боль в эпигастральной области живота, вздутие живота, тошноту и рвоту, а также увеличение веса из-за улучшения симптомов после еды.
Как отмечалось выше, степень прогрессирования заболевания до постановки первоначального диагноза может влиять на симптомы, которые могут проявляться у пациента. Локализация заболевания также может быть дифференцирована по симптомам.[7] Боль, связанная с язвой двенадцатиперстной кишки, уменьшается после еды, в то время как боль, связанная с язвой желудка, обычно усиливается после еды. Другие распространенные признаки и симптомы включают боль в эпигастральной области живота, вздутие живота, тошноту и рвоту, а также увеличение веса из-за улучшения симптомов после еды.
У пациентов с исходно связанными с язвой осложнениями могут проявляться симптомы, указывающие на кровотечение из верхних отделов ЖКТ, включая мелену, кровавую рвоту, повышенный уровень азота мочевины в мочевом пузыре и анемию различной степени тяжести с сопутствующим утомлением. Пациентам с более тревожными симптомами, такими как анемия, мелена или кровавая рвота, которые могут свидетельствовать о перфорации или кровотечении, вероятно, потребуются более инвазивные формы обследования. Анамнез и возраст пациента также следует учитывать при рассмотрении язвы двенадцатиперстной кишки как части дифференциальной диагностики, особенно когда у пациентов проявляются более неспецифические симптомы, такие как боль в эпигастральной области живота. Язвы двенадцатиперстной кишки могут возникать в любой возрастной группе. Однако чаще всего они диагностируются у пациентов в возрасте от 20 до 45 лет и чаще встречаются у мужчин, чем у женщин. Большинство пациентов будут иметь в анамнезе симптомы, соответствующие пептической язвенной болезни (ЯБ), связанной с предыдущим диагнозом H. pylori и/или интенсивное использование НПВП. Другие элементы анамнеза, которые следует учитывать, включают историю курения, ежедневное употребление аспирина и злокачественные новообразования ЖКТ в анамнезе. При физикальном обследовании у пациентов может отмечаться болезненность в эпигастральной области живота, а при наличии осложнений у них могут проявляться признаки анемии, такие как бледность кожи и положительный анализ кала на скрытую кровь.
Анамнез и возраст пациента также следует учитывать при рассмотрении язвы двенадцатиперстной кишки как части дифференциальной диагностики, особенно когда у пациентов проявляются более неспецифические симптомы, такие как боль в эпигастральной области живота. Язвы двенадцатиперстной кишки могут возникать в любой возрастной группе. Однако чаще всего они диагностируются у пациентов в возрасте от 20 до 45 лет и чаще встречаются у мужчин, чем у женщин. Большинство пациентов будут иметь в анамнезе симптомы, соответствующие пептической язвенной болезни (ЯБ), связанной с предыдущим диагнозом H. pylori и/или интенсивное использование НПВП. Другие элементы анамнеза, которые следует учитывать, включают историю курения, ежедневное употребление аспирина и злокачественные новообразования ЖКТ в анамнезе. При физикальном обследовании у пациентов может отмечаться болезненность в эпигастральной области живота, а при наличии осложнений у них могут проявляться признаки анемии, такие как бледность кожи и положительный анализ кала на скрытую кровь.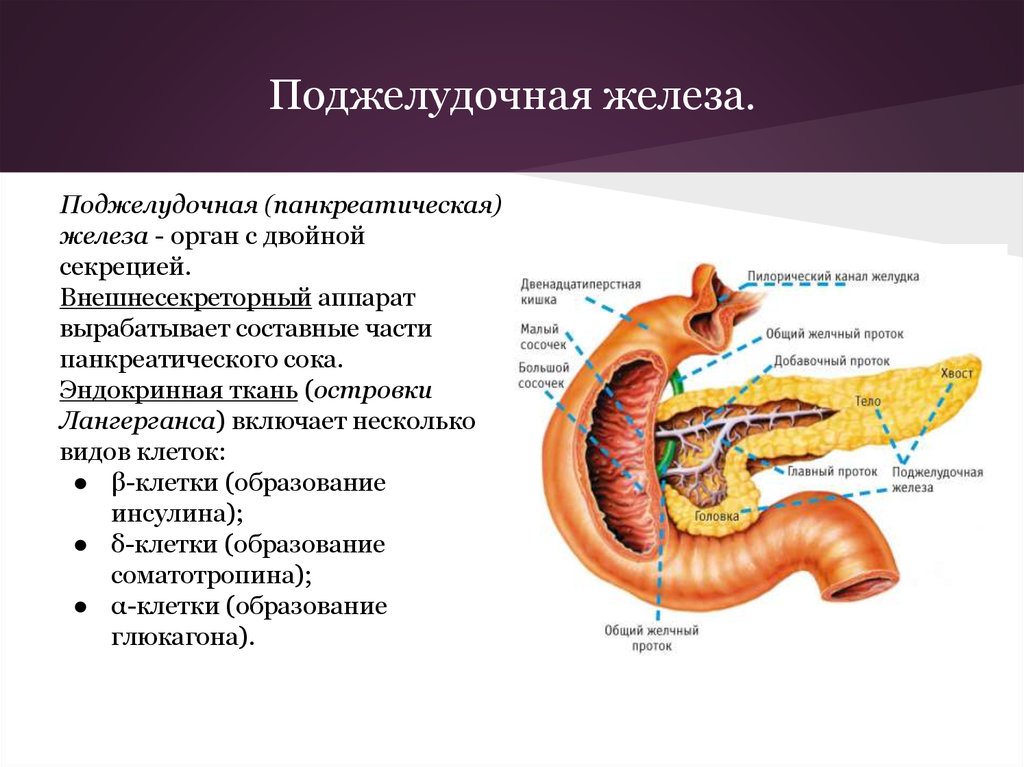
Оценка
Если диагноз H. pylori на основании анамнеза заболевания и результатов физикального осмотра становится возможным, необходимы дальнейшие исследования для установления точного диагноза и основной этиологии. Проще говоря, диагноз язвенной болезни в целом и, в частности, язвы двенадцатиперстной кишки может быть поставлен непосредственно путем визуализации язвы при эндоскопии верхних отделов. Процесс оценки будет зависеть от того, какие исследования пациент мог пройти для предыдущей оценки своих симптомов. Пациенты, у которых, возможно, была завершена рентгенография, которая показала признаки изъязвления, но не имеет каких-либо тревожных симптомов, подозрительных на изъязвление/перфорацию или обструктивный характер, могут лечиться без необходимости эндоскопии для визуализации язв.
Компьютерная томография, выполненная для оценки болей в животе, может выявить неперфоративные пептические язвы. Однако большинству пациентов потребуется направление на эзофагогастродуоденоскопию (ЭГДС) для дальнейшего обследования. Язвы двенадцатиперстной кишки чаще всего возникают в первой части двенадцатиперстной кишки (более 95%), примерно 90% локализуются в пределах 3 см от привратника и обычно имеют диаметр менее или равный 1 см. Эндоскопия с барием является вариантом для пациентов с противопоказаниями к ФГДС. После постановки диагноза язвенной болезни жизненно важно установить этиологию заболевания, поскольку это поможет разработать план лечения пациента, причем не только неотложный, но и долгосрочный, чтобы предотвратить рецидив.
Язвы двенадцатиперстной кишки чаще всего возникают в первой части двенадцатиперстной кишки (более 95%), примерно 90% локализуются в пределах 3 см от привратника и обычно имеют диаметр менее или равный 1 см. Эндоскопия с барием является вариантом для пациентов с противопоказаниями к ФГДС. После постановки диагноза язвенной болезни жизненно важно установить этиологию заболевания, поскольку это поможет разработать план лечения пациента, причем не только неотложный, но и долгосрочный, чтобы предотвратить рецидив.
Учитывая высокую корреляцию коинфекции H. pylori с язвой двенадцатиперстной кишки, лицам, обследованным на H. pylori , потребуется дальнейшее тестирование для постановки официального диагноза.[8] Биопсия ткани во время ФГДС может помочь в постановке диагноза. Тем не менее, другие неинвазивные тесты могут быть выполнены, чтобы исключить H. pylori как часть причины. Если пациент прошел ЭГДС, можно получить биопсию и провести дальнейшее тестирование с помощью уреазного теста и гистологии. Менее инвазивные варианты включают дыхательный тест с мочевиной, тест на антиген в стуле и серологические тесты. Серология встречается реже, так как она может оставаться положительной, если пациент ранее был инфицирован, и не обязательно свидетельствует об активной инфекции. Дыхательный уреазный тест обладает высокой специфичностью. Однако ложноотрицательные результаты могут возникать на фоне применения ингибиторов протонной помпы (ИПП). Анализ стула на антигены может быть использован для установления диагноза и подтверждения эрадикации, поскольку он свидетельствует о продолжающейся инфекции.
Менее инвазивные варианты включают дыхательный тест с мочевиной, тест на антиген в стуле и серологические тесты. Серология встречается реже, так как она может оставаться положительной, если пациент ранее был инфицирован, и не обязательно свидетельствует об активной инфекции. Дыхательный уреазный тест обладает высокой специфичностью. Однако ложноотрицательные результаты могут возникать на фоне применения ингибиторов протонной помпы (ИПП). Анализ стула на антигены может быть использован для установления диагноза и подтверждения эрадикации, поскольку он свидетельствует о продолжающейся инфекции.
Лечение/управление
План лечения язвы двенадцатиперстной кишки первоначально разрабатывается на основе степени заболевания, отмеченной на момент постановки диагноза. Пациентам с осложнениями, включая перфорацию или кровотечение, может потребоваться хирургическое вмешательство. Тем не менее, большинство пациентов лечат антисекреторными препаратами, чтобы уменьшить воздействие кислоты на изъязвленную область и, в свою очередь, обеспечить облегчение симптомов и ускорить заживление. Для пациентов, у которых в анамнезе интенсивное использование НПВП, первым шагом является консультирование пациентов, чтобы они избегали использования НПВП, поскольку это не только возможная этиология, но и причина ухудшения симптомов. Также рекомендуется отказ от курения и алкоголя, так как они также могут усугубить симптомы.
Для пациентов, у которых в анамнезе интенсивное использование НПВП, первым шагом является консультирование пациентов, чтобы они избегали использования НПВП, поскольку это не только возможная этиология, но и причина ухудшения симптомов. Также рекомендуется отказ от курения и алкоголя, так как они также могут усугубить симптомы.
Антисекреторные средства включают антагонисты рецептора h3, а также ингибиторы протонной помпы. Продолжительность терапии сильно различается в зависимости от имеющихся симптомов, предполагаемого уровня комплаентности, а также риска рецидива. Однако большинству пациентов не требуется длительная антисекреторная терапия после лечения H. pylori после подтверждения эрадикации и при отсутствии симптомов. Пациенты с диагнозом H. pylori должны получать тройную терапию (два антибиотика и ингибитор протонной помпы), и элиминация должна быть подтверждена [9].] Метаанализ 24 рандомизированных исследований помог показать, что эрадикация H. pylori была связана со значительно более низкими показателями язвы желудка и двенадцатиперстной кишки. Пациенты с осложнениями на момент обращения должны следовать послеоперационным рекомендациям своего общего хирурга. Им, вероятно, потребуется лечение в течение более продолжительных периодов (от 8 до 12 недель) или до тех пор, пока не будет подтверждено разрешение язвы при повторной эндоскопии. С хирургической точки зрения пациентам может потребоваться лапароскопическая коррекция перфоративных язв или кровоточащих язв, которые не поддаются эндоскопическому вмешательству.
Пациенты с осложнениями на момент обращения должны следовать послеоперационным рекомендациям своего общего хирурга. Им, вероятно, потребуется лечение в течение более продолжительных периодов (от 8 до 12 недель) или до тех пор, пока не будет подтверждено разрешение язвы при повторной эндоскопии. С хирургической точки зрения пациентам может потребоваться лапароскопическая коррекция перфоративных язв или кровоточащих язв, которые не поддаются эндоскопическому вмешательству.
Дифференциальный диагноз
Дифференциальный диагноз, первоначально установленный лечащим врачом, вероятно, будет варьироваться в зависимости от начальной клинической картины. У пациентов с симптомами болей в эпигастральной области живота с вариациями в зависимости от приема пищи или без них можно предположить наличие гастрита, панкреатита, гастроэзофагеальной рефлюксной болезни (ГЭРБ), холецистита или желчнокаменной болезни, желчной колики, и их даже можно обследовать на возможную сердечную этиологию с нетипичное представление. [10] У пациентов с различными симптомами, такими как кровавая рвота или мелена, к указанным выше признакам могут быть добавлены такие состояния, как эзофагит, поражение сосудов или злокачественные новообразования.
[10] У пациентов с различными симптомами, такими как кровавая рвота или мелена, к указанным выше признакам могут быть добавлены такие состояния, как эзофагит, поражение сосудов или злокачественные новообразования.
Прогноз
Прогноз язвы двенадцатиперстной кишки зависит от тяжести начального проявления. Язвы двенадцатиперстной кишки, в первую очередь вызванные применением НПВП, поддаются лечению путем прекращения приема препарата и терапии симптомов с высокой скоростью разрешения. Людям, у которых развились язвы из-за инфекции H. pylori , потребуется лечение инфекции, и скорость разрешения будет варьироваться в зависимости от ликвидации инфекции. Пациенты с тяжелыми изъязвлениями или перфорациями будут иметь более высокий уровень смертности и будут подвергаться риску осложнений, связанных с хирургическим вмешательством.
Осложнения
Тремя основными осложнениями, связанными с язвой двенадцатиперстной кишки, являются кровотечение, перфорация и непроходимость. Большинство пациентов с кровотечением поддаются лечению с помощью эндоскопического вмешательства. Тем не менее, меньшинству пациентов потребуется хирургическое вмешательство. Пациенты, которым требуется хирургическое вмешательство, не поддаются эндоскопическому вмешательству, пациенты с большими язвами или гемодинамически нестабильные пациенты, несмотря на адекватную реанимацию.[11] У небольшого процента пациентов, от 2% до 10% из них с язвенной болезнью, будет перфорация. Эти пациенты обычно обращаются с очень сильной диффузной болью в животе, которая может начаться как боль в эпигастрии и стать генерализованной.[12] Хирургическое вмешательство заслуживает рассмотрения у пациентов с перфоративными язвами. Однако у небольшого процента пострадавших может наблюдаться спонтанное закрытие перфорации. Обструкция выходного отверстия желудка является наименее частым осложнением, связанным с язвой двенадцатиперстной кишки, и исследования, касающиеся лечения и диагностики, ограничены.
Большинство пациентов с кровотечением поддаются лечению с помощью эндоскопического вмешательства. Тем не менее, меньшинству пациентов потребуется хирургическое вмешательство. Пациенты, которым требуется хирургическое вмешательство, не поддаются эндоскопическому вмешательству, пациенты с большими язвами или гемодинамически нестабильные пациенты, несмотря на адекватную реанимацию.[11] У небольшого процента пациентов, от 2% до 10% из них с язвенной болезнью, будет перфорация. Эти пациенты обычно обращаются с очень сильной диффузной болью в животе, которая может начаться как боль в эпигастрии и стать генерализованной.[12] Хирургическое вмешательство заслуживает рассмотрения у пациентов с перфоративными язвами. Однако у небольшого процента пострадавших может наблюдаться спонтанное закрытие перфорации. Обструкция выходного отверстия желудка является наименее частым осложнением, связанным с язвой двенадцатиперстной кишки, и исследования, касающиеся лечения и диагностики, ограничены.
Консультации
Консультация гастроэнтеролога часто необходима для диагностики язвы двенадцатиперстной кишки.
Сдерживание и обучение пациентов
Обучение пациентов, получающих лечение язвы, должно включать основные причины, связанные с язвой, методы, которых следует избегать, например использование НПВП, и риск предлагаемых вмешательств. Людей также следует информировать о длительном применении ингибиторов протонной помпы (ИПП), если это терапия выбора для симптоматического лечения.
Pearls and Other Issues
У молодых пациентов с язвой двенадцатиперстной кишки, расположенной дистально по отношению к луковице двенадцатиперстной кишки, всегда проверяйте уровень гастрина натощак, чтобы выявить гипергастриновое состояние, такое как гастринома. У пожилых пациентов с теми же данными рассмотрите КТ-ангиографию, особенно чревного ствола и верхней брыжеечной артерии, для оценки хронической ишемии.
Улучшение результатов медицинского персонала
Раннее выявление и вмешательство у пациентов с диагнозом язва двенадцатиперстной кишки жизненно важны для предотвращения осложнений. Первый вмешавшийся врач должен получить тщательный анамнез, включая подробную информацию о симптомах пациента и истории использования лекарств. Для пациентов с более поздними стадиями заболевания межпрофессиональный подход к диагностике и лечению имеет решающее значение, поскольку хирурги, медсестры со специальной подготовкой в области гастроэнтерологии, специалисты по желудочно-кишечному тракту, терапевты и фармацевты будут участвовать в оказании помощи и адекватном последующем наблюдении в многопрофильном режиме. -настройка профессиональной медицинской бригады. [Уровень 5] Диагностическое бремя ложится на клиницистов (врачи медицины, доктора медицины, врачи среднего звена), включая специалистов-гастроэнтерологов. Медсестры могут консультировать по вопросам ведения болезни и проверять соблюдение режима терапии; они часто являются первой точкой контакта с пациентами и могут быть первыми, кто заметит терапевтическую неудачу или побочные эффекты. Фармацевты всегда будут проводить согласование лекарств, дозировку и частоту приема и сообщать о любых проблемах назначающему врачу или медицинскому работнику.
Первый вмешавшийся врач должен получить тщательный анамнез, включая подробную информацию о симптомах пациента и истории использования лекарств. Для пациентов с более поздними стадиями заболевания межпрофессиональный подход к диагностике и лечению имеет решающее значение, поскольку хирурги, медсестры со специальной подготовкой в области гастроэнтерологии, специалисты по желудочно-кишечному тракту, терапевты и фармацевты будут участвовать в оказании помощи и адекватном последующем наблюдении в многопрофильном режиме. -настройка профессиональной медицинской бригады. [Уровень 5] Диагностическое бремя ложится на клиницистов (врачи медицины, доктора медицины, врачи среднего звена), включая специалистов-гастроэнтерологов. Медсестры могут консультировать по вопросам ведения болезни и проверять соблюдение режима терапии; они часто являются первой точкой контакта с пациентами и могут быть первыми, кто заметит терапевтическую неудачу или побочные эффекты. Фармацевты всегда будут проводить согласование лекарств, дозировку и частоту приема и сообщать о любых проблемах назначающему врачу или медицинскому работнику. Фармацевты также могут дать пациенту совет по приему лекарств, подкрепляя то, что им уже сказали врач и медсестра. Все эти действия должны происходить совместно. Каждый в команде здравоохранения имеет доступ к одному и тому же уровню информации и может внести свой вклад в положительный результат, используя свой опыт.
Фармацевты также могут дать пациенту совет по приему лекарств, подкрепляя то, что им уже сказали врач и медсестра. Все эти действия должны происходить совместно. Каждый в команде здравоохранения имеет доступ к одному и тому же уровню информации и может внести свой вклад в положительный результат, используя свой опыт.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Рисунок
Язва двенадцатиперстной кишки. Изображение предоставлено S Bhimji MD
Ссылки
- 1.
Marshall BJ, Warren JR. Неидентифицированные изогнутые бациллы в желудке больных гастритом и язвенной болезнью. Ланцет. 1984 16 июня; 1 (8390): 1311-5. [PubMed: 6145023]
- 2.
Пещера ДР. Передача и эпидемиология Helicobacter pylori. Am J Med. 1996 г., 20 мая; 100(5А):12S-17S; обсуждение 17С-18С. [PubMed: 8644777]
- 3.

Pounder RE, Ng D. Распространенность инфекции Helicobacter pylori в разных странах. Алимент Фармакол Тер. 1995;9 Приложение 2:33-9. [PubMed: 8547526]
- 4.
Crabtree JE. Воспалительные реакции слизистой оболочки желудка на Helicobacter pylori. Алимент Фармакол Тер. 1996 апр; 10 Дополнение 1:29-37. [PubMed: 8730257]
- 5.
Пескар Б.М. Роль изоформ циклооксигеназы в защите слизистой оболочки желудка. J Физиол Париж. 2001 г., январь-декабрь; 95 (1-6): 3-9. [PubMed: 11595412]
- 6.
Lee JY, Kim N. Диагностика Helicobacter pylori с помощью инвазивного теста: гистология. Энн Трансл Мед. 2015 янв;3(1):10. [Бесплатная статья PMC: PMC4293485] [PubMed: 25705642]
- 7.
Wilcox CM, Clark WS. Особенности, связанные с безболезненным язвенным кровотечением. Am J Гастроэнтерол. 1997 августа; 92 (8): 1289-92. [PubMed: 9260791]
- 8.
Chey WD, Wong BC., Комитет по параметрам практики Американского колледжа гастроэнтерологии.
 Рекомендации Американской коллегии гастроэнтерологов по лечению инфекции Helicobacter pylori. Am J Гастроэнтерол. 2007 г., август; 102 (8): 1808-25. [PubMed: 17608775]
Рекомендации Американской коллегии гастроэнтерологов по лечению инфекции Helicobacter pylori. Am J Гастроэнтерол. 2007 г., август; 102 (8): 1808-25. [PubMed: 17608775]- 9.
Chey WD, Leontiadis GI, Howden CW, Moss SF. Клинические рекомендации ACG: Лечение инфекции Helicobacter pylori. Am J Гастроэнтерол. 2017 Февраль; 112 (2): 212-239. [PubMed: 28071659]
- 10.
Meran JG, Wagner S, Hotz J, Manns M. [Дифференциальный диагноз язвенной болезни]. Wien Med Wochenschr. 1992;142(8-9):154-61. [PubMed: 1509765]
- 11.
Lau JY, Sung JJ, Lam YH, Chan AC, Ng EK, Lee DW, Chan FK, Suen RC, Chung SC. Эндоскопическое повторное лечение по сравнению с хирургическим вмешательством у пациентов с рецидивирующим кровотечением после первоначального эндоскопического контроля кровоточащих язв. N Engl J Med. 1999 11 марта; 340 (10): 751-6. [В паблике: 10072409]
- 12.
Берман SW. Лечение осложненной язвенной болезни.
 Арка Сур. 2005 г., февраль; 140(2):201-8. [PubMed: 15724004]
Арка Сур. 2005 г., февраль; 140(2):201-8. [PubMed: 15724004]
Язва двенадцатиперстной кишки — StatPearls — NCBI Bookshelf
Continuing Education Activity
Язвы двенадцатиперстной кишки возникают при нарушении поверхности слизистой оболочки двенадцатиперстной кишки. Эти язвы являются частью язвенной болезни, которая поражает желудок и первую часть двенадцатиперстной кишки. В этом мероприятии рассматривается оценка и лечение язвы двенадцатиперстной кишки и объясняется роль межпрофессиональной группы в улучшении ухода за пациентами с этим заболеванием.
Цели:
Обобщите эпидемиологию язвы двенадцатиперстной кишки.
Опишите дисфункцию защитных механизмов слизистой оболочки в патофизиологии язвы двенадцатиперстной кишки.
Обзор значения ингибиторов протонной помпы и блокаторов Н3-рецепторов при лечении язвы двенадцатиперстной кишки.
Опишите важность межпрофессиональной команды в диагностике и лечении язвы двенадцатиперстной кишки.

Получите доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Язвы двенадцатиперстной кишки являются частью более широкого болезненного состояния, классифицируемого как язвенная болезнь. Язвенная болезнь относится к клинической картине и болезненному состоянию, которое возникает при нарушении поверхности слизистой оболочки на уровне желудка или первой части тонкой кишки, двенадцатиперстной кишки. Анатомически поверхность желудка и двенадцатиперстной кишки содержит защитную систему, включающую преэпителиальные, эпителиальные и субэпителиальные элементы. Изъязвление возникает из-за повреждения поверхности слизистой оболочки, которое выходит за пределы поверхностного слоя. В то время как большинство язв двенадцатиперстной кишки сопровождаются диспепсией в качестве основного ассоциированного симптома, проявления могут варьироваться по степени тяжести, включая желудочно-кишечное кровотечение, обструкцию выходного отверстия желудка, перфорацию или развитие свищей. Таким образом, тактика лечения сильно зависит от состояния пациента на момент постановки диагноза или прогрессирования заболевания. Диагноз язвы двенадцатиперстной кишки по сравнению с язвой желудка заслуживает рассмотрения у пациентов с диспепсией/симптомами болей в верхней части живота, которые также сообщают о применении НПВП в анамнезе или в анамнезе.0033 Диагноз Helicobacter pylori . Любой пациент с диагнозом пептическая язва и, в частности, язва двенадцатиперстной кишки, должен пройти тестирование на H. pylori , так как это частая причина.
Таким образом, тактика лечения сильно зависит от состояния пациента на момент постановки диагноза или прогрессирования заболевания. Диагноз язвы двенадцатиперстной кишки по сравнению с язвой желудка заслуживает рассмотрения у пациентов с диспепсией/симптомами болей в верхней части живота, которые также сообщают о применении НПВП в анамнезе или в анамнезе.0033 Диагноз Helicobacter pylori . Любой пациент с диагнозом пептическая язва и, в частности, язва двенадцатиперстной кишки, должен пройти тестирование на H. pylori , так как это частая причина.
Этиология
Двумя первичными причинами язвы двенадцатиперстной кишки являются повторное или интенсивное использование НПВП в анамнезе и диагноз H. pylori . [1] У большинства пациентов вторичный диагноз H. pylori ; однако по мере снижения уровня инфицирования все более распространенными становятся другие ранее необычные этиологии. Другие причины язв двенадцатиперстной кишки включают этиологию, которая, подобно НПВП и H. pylori , разрушают слизистую оболочку двенадцатиперстной кишки. Некоторые из них включают синдром Золлингера-Эллисона, злокачественные новообразования, сосудистую недостаточность и химиотерапию в анамнезе.
pylori , разрушают слизистую оболочку двенадцатиперстной кишки. Некоторые из них включают синдром Золлингера-Эллисона, злокачественные новообразования, сосудистую недостаточность и химиотерапию в анамнезе.
Эпидемиология
Согласно многочисленным исследованиям, в которых оценивалась распространенность язв двенадцатиперстной кишки, они встречаются примерно у 5–15% западного населения.[2] Ранее частота рецидивов и распространенность были чрезвычайно высоки из-за отсутствия выявления и эффективного лечения H. pylori . Совсем недавно систематический обзор семи исследований показал, что показатели значительно ниже. Однако считалось, что вариабельность обусловлена преобладанием H. pylori в исследованной популяции и использованием руководств по диагностике, включая руководства по эндоскопии. Однако в районах с более высокой заболеваемостью H. pylori показатели были самыми высокими, что подтверждает ранее установленное мнение о том, что инфекция H.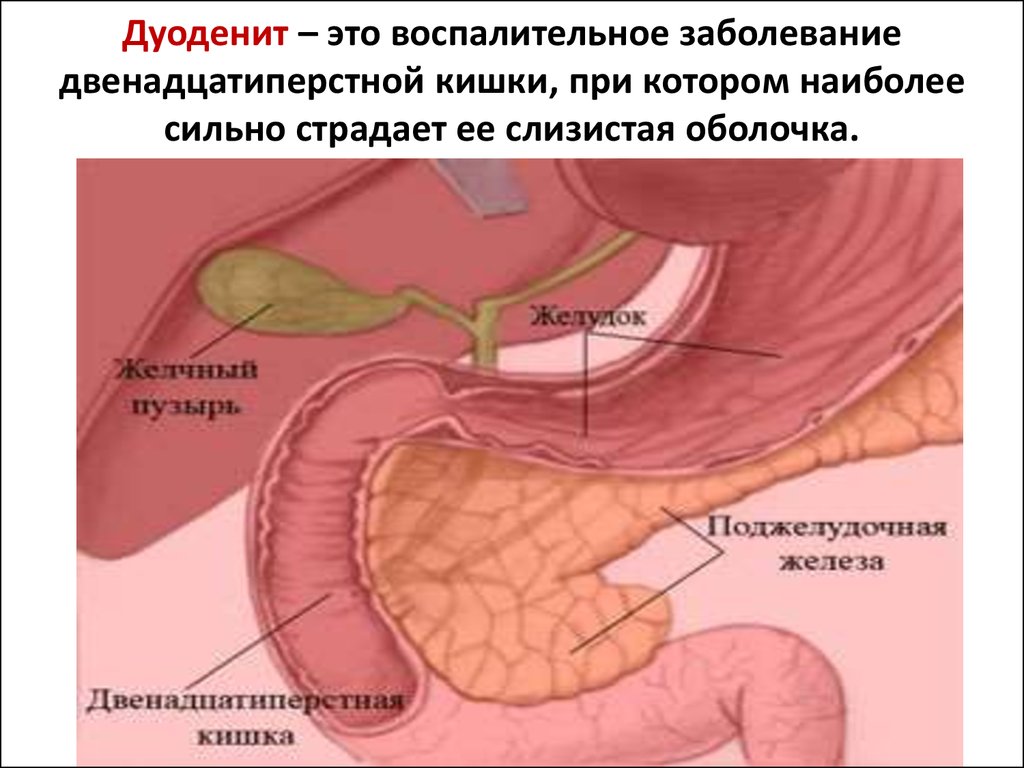 pylori представляет значительную сопутствующую патологию для развития язвы двенадцатиперстной кишки [3]. Общее снижение частоты диагностирования язвы двенадцатиперстной кишки также связано с повышением осведомленности врачей и пациентов об использовании НПВП и потенциальных осложнениях, которые могут быть связаны с неправильным использованием, а также с медленным снижением уровня курения среди молодых людей, поскольку исследования также проводились. обнаружил, что это еще одно смешанное сопутствующее заболевание.
pylori представляет значительную сопутствующую патологию для развития язвы двенадцатиперстной кишки [3]. Общее снижение частоты диагностирования язвы двенадцатиперстной кишки также связано с повышением осведомленности врачей и пациентов об использовании НПВП и потенциальных осложнениях, которые могут быть связаны с неправильным использованием, а также с медленным снижением уровня курения среди молодых людей, поскольку исследования также проводились. обнаружил, что это еще одно смешанное сопутствующее заболевание.
Патофизиология
Как отмечалось выше, язвы двенадцатиперстной кишки являются результатом разъедающего действия желудочного секрета на поверхностный эпителий тонкой кишки, подвергшийся предшествующему повреждению. При язве двенадцатиперстной кишки существует множество основных сопутствующих заболеваний, которые следует учитывать при установлении диагноза и основной причины. H. pylori и использование НПВП являются двумя основными причинами этиологии, которые следует рассмотреть и обсудить здесь. Механизм, с помощью которого H. pylori предрасполагают людей, неясен. Однако есть мнение, что Колонизация H. pylori и стойкое воспаление приводят к ослаблению поверхностного слоя слизистой оболочки, делая его уязвимым для воздействия желудочного сока. Вторичная теория бега рассматривает возможность того, что H. pylori также может увеличивать выработку кислоты за счет воспалительных механизмов, что еще больше усугубляет начальное повреждение, вызванное инфекцией, и начальное повреждение, вызванное кислотой.
Механизм, с помощью которого H. pylori предрасполагают людей, неясен. Однако есть мнение, что Колонизация H. pylori и стойкое воспаление приводят к ослаблению поверхностного слоя слизистой оболочки, делая его уязвимым для воздействия желудочного сока. Вторичная теория бега рассматривает возможность того, что H. pylori также может увеличивать выработку кислоты за счет воспалительных механизмов, что еще больше усугубляет начальное повреждение, вызванное инфекцией, и начальное повреждение, вызванное кислотой.
Простагландины играют решающую роль в развитии защитной слизистой оболочки желудочно-кишечного тракта, включая слизистую оболочку желудка и тонкой кишки. Их биосинтез катализируется ферментом циклооксигеназой (ЦОГ), который существует в двух изоформах, ЦОГ-1 и ЦОГ-2. НПВС проявляют свой терапевтический эффект, ингибируя пути ЦОГ-1 и ЦОГ-2. Периодическое использование НПВП вызывает значительное и стойкое снижение простагландинов, что приводит к восприимчивости к повреждению слизистой оболочки. Считается, что это один из основных патофизиологических факторов, предрасполагающих к развитию язвы двенадцатиперстной кишки.[5] Другие вторичные причины язвы двенадцатиперстной кишки могут действовать через различные основные механизмы. Однако конечным результатом обычно является рецидивирующее повреждение слизистой оболочки, которое предрасполагает ткань к изъязвлению или увеличению количества кислоты, воздействию которой подвергается слизистая оболочка, что, в свою очередь, вызывает повреждение ткани.
Считается, что это один из основных патофизиологических факторов, предрасполагающих к развитию язвы двенадцатиперстной кишки.[5] Другие вторичные причины язвы двенадцатиперстной кишки могут действовать через различные основные механизмы. Однако конечным результатом обычно является рецидивирующее повреждение слизистой оболочки, которое предрасполагает ткань к изъязвлению или увеличению количества кислоты, воздействию которой подвергается слизистая оболочка, что, в свою очередь, вызывает повреждение ткани.
Гистопатология
В случаях язвы двенадцатиперстной кишки, вызванной H. pylori , биопсия с гистопатологическим исследованием может помочь в диагностике. H. pylori , спиралевидную бактерию, можно увидеть при окрашивании гематоксилином и эозином (H&E). Отчеты показывают, что чувствительность и специфичность окрашивания H&E составляют от 69% до 93% и от 87% до 90% соответственно.[6] Однако специфичность можно улучшить на 90–100 % при использовании специальных красителей, таких как модифицированный краситель Гимза, серебряный краситель Уортина-Старри, краситель Гента и иммуногистохимический (ИГХ) краситель. Поскольку окраска по Гимзе проста в использовании, недорога и дает стабильные результаты, ее предпочитают во многих лабораториях.[6]
Поскольку окраска по Гимзе проста в использовании, недорога и дает стабильные результаты, ее предпочитают во многих лабораториях.[6]
Анамнез и физикальное исследование
Клинические проявления у пациентов с симптомами, характерными для диспепсии или язвенной болезни, особенно язвы двенадцатиперстной кишки, могут сильно различаться в зависимости от степени прогрессирования заболевания и времени, когда пациент обратился за медицинской помощью. Большинство больных язвенной болезнью, до 70%, протекают бессимптомно. В целом, диспепсия является наиболее распространенным симптомом у пациентов, которые действительно испытывают симптомы. Как отмечалось выше, степень прогрессирования заболевания до постановки первоначального диагноза может влиять на симптомы, которые могут проявляться у пациента. Локализация заболевания также может быть дифференцирована по симптомам.[7] Боль, связанная с язвой двенадцатиперстной кишки, уменьшается после еды, в то время как боль, связанная с язвой желудка, обычно усиливается после еды. Другие распространенные признаки и симптомы включают боль в эпигастральной области живота, вздутие живота, тошноту и рвоту, а также увеличение веса из-за улучшения симптомов после еды.
Другие распространенные признаки и симптомы включают боль в эпигастральной области живота, вздутие живота, тошноту и рвоту, а также увеличение веса из-за улучшения симптомов после еды.
У пациентов с исходно связанными с язвой осложнениями могут проявляться симптомы, указывающие на кровотечение из верхних отделов ЖКТ, включая мелену, кровавую рвоту, повышенный уровень азота мочевины в мочевом пузыре и анемию различной степени тяжести с сопутствующим утомлением. Пациентам с более тревожными симптомами, такими как анемия, мелена или кровавая рвота, которые могут свидетельствовать о перфорации или кровотечении, вероятно, потребуются более инвазивные формы обследования. Анамнез и возраст пациента также следует учитывать при рассмотрении язвы двенадцатиперстной кишки как части дифференциальной диагностики, особенно когда у пациентов проявляются более неспецифические симптомы, такие как боль в эпигастральной области живота. Язвы двенадцатиперстной кишки могут возникать в любой возрастной группе. Однако чаще всего они диагностируются у пациентов в возрасте от 20 до 45 лет и чаще встречаются у мужчин, чем у женщин. Большинство пациентов будут иметь в анамнезе симптомы, соответствующие пептической язвенной болезни (ЯБ), связанной с предыдущим диагнозом H. pylori и/или интенсивное использование НПВП. Другие элементы анамнеза, которые следует учитывать, включают историю курения, ежедневное употребление аспирина и злокачественные новообразования ЖКТ в анамнезе. При физикальном обследовании у пациентов может отмечаться болезненность в эпигастральной области живота, а при наличии осложнений у них могут проявляться признаки анемии, такие как бледность кожи и положительный анализ кала на скрытую кровь.
Однако чаще всего они диагностируются у пациентов в возрасте от 20 до 45 лет и чаще встречаются у мужчин, чем у женщин. Большинство пациентов будут иметь в анамнезе симптомы, соответствующие пептической язвенной болезни (ЯБ), связанной с предыдущим диагнозом H. pylori и/или интенсивное использование НПВП. Другие элементы анамнеза, которые следует учитывать, включают историю курения, ежедневное употребление аспирина и злокачественные новообразования ЖКТ в анамнезе. При физикальном обследовании у пациентов может отмечаться болезненность в эпигастральной области живота, а при наличии осложнений у них могут проявляться признаки анемии, такие как бледность кожи и положительный анализ кала на скрытую кровь.
Оценка
Если диагноз H. pylori на основании анамнеза заболевания и результатов физикального осмотра становится возможным, необходимы дальнейшие исследования для установления точного диагноза и основной этиологии. Проще говоря, диагноз язвенной болезни в целом и, в частности, язвы двенадцатиперстной кишки может быть поставлен непосредственно путем визуализации язвы при эндоскопии верхних отделов. Процесс оценки будет зависеть от того, какие исследования пациент мог пройти для предыдущей оценки своих симптомов. Пациенты, у которых, возможно, была завершена рентгенография, которая показала признаки изъязвления, но не имеет каких-либо тревожных симптомов, подозрительных на изъязвление/перфорацию или обструктивный характер, могут лечиться без необходимости эндоскопии для визуализации язв.
Процесс оценки будет зависеть от того, какие исследования пациент мог пройти для предыдущей оценки своих симптомов. Пациенты, у которых, возможно, была завершена рентгенография, которая показала признаки изъязвления, но не имеет каких-либо тревожных симптомов, подозрительных на изъязвление/перфорацию или обструктивный характер, могут лечиться без необходимости эндоскопии для визуализации язв.
Компьютерная томография, выполненная для оценки болей в животе, может выявить неперфоративные пептические язвы. Однако большинству пациентов потребуется направление на эзофагогастродуоденоскопию (ЭГДС) для дальнейшего обследования. Язвы двенадцатиперстной кишки чаще всего возникают в первой части двенадцатиперстной кишки (более 95%), примерно 90% локализуются в пределах 3 см от привратника и обычно имеют диаметр менее или равный 1 см. Эндоскопия с барием является вариантом для пациентов с противопоказаниями к ФГДС. После постановки диагноза язвенной болезни жизненно важно установить этиологию заболевания, поскольку это поможет разработать план лечения пациента, причем не только неотложный, но и долгосрочный, чтобы предотвратить рецидив.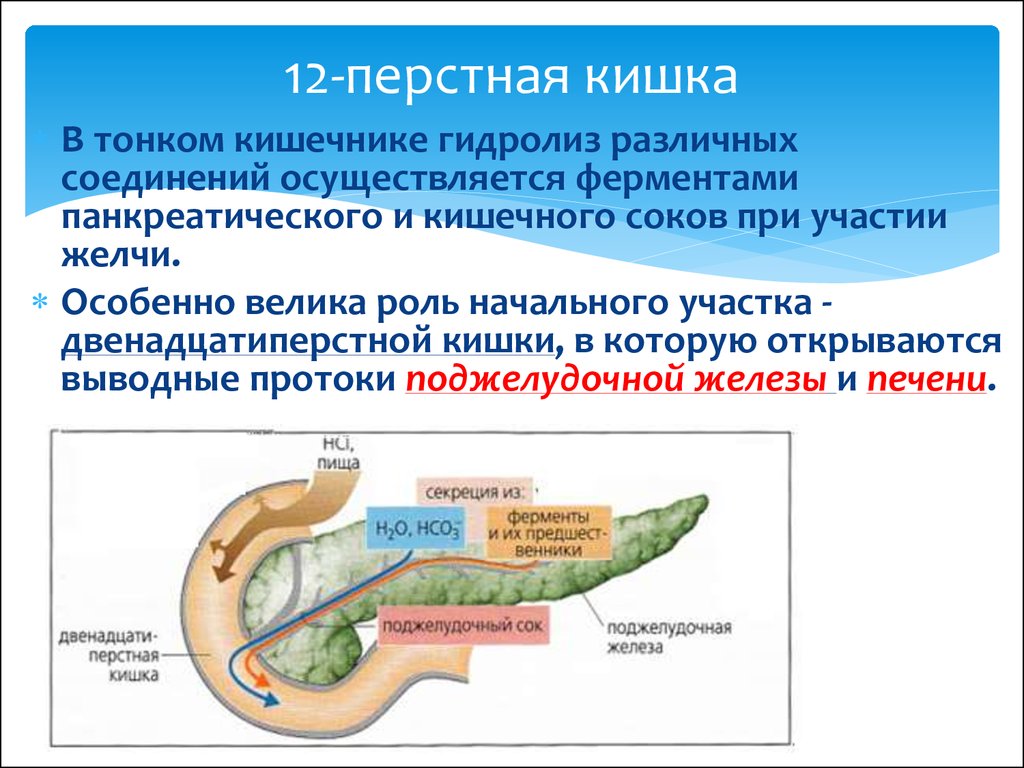
Учитывая высокую корреляцию коинфекции H. pylori с язвой двенадцатиперстной кишки, лицам, обследованным на H. pylori , потребуется дальнейшее тестирование для постановки официального диагноза.[8] Биопсия ткани во время ФГДС может помочь в постановке диагноза. Тем не менее, другие неинвазивные тесты могут быть выполнены, чтобы исключить H. pylori как часть причины. Если пациент прошел ЭГДС, можно получить биопсию и провести дальнейшее тестирование с помощью уреазного теста и гистологии. Менее инвазивные варианты включают дыхательный тест с мочевиной, тест на антиген в стуле и серологические тесты. Серология встречается реже, так как она может оставаться положительной, если пациент ранее был инфицирован, и не обязательно свидетельствует об активной инфекции. Дыхательный уреазный тест обладает высокой специфичностью. Однако ложноотрицательные результаты могут возникать на фоне применения ингибиторов протонной помпы (ИПП). Анализ стула на антигены может быть использован для установления диагноза и подтверждения эрадикации, поскольку он свидетельствует о продолжающейся инфекции.
Лечение/управление
План лечения язвы двенадцатиперстной кишки первоначально разрабатывается на основе степени заболевания, отмеченной на момент постановки диагноза. Пациентам с осложнениями, включая перфорацию или кровотечение, может потребоваться хирургическое вмешательство. Тем не менее, большинство пациентов лечат антисекреторными препаратами, чтобы уменьшить воздействие кислоты на изъязвленную область и, в свою очередь, обеспечить облегчение симптомов и ускорить заживление. Для пациентов, у которых в анамнезе интенсивное использование НПВП, первым шагом является консультирование пациентов, чтобы они избегали использования НПВП, поскольку это не только возможная этиология, но и причина ухудшения симптомов. Также рекомендуется отказ от курения и алкоголя, так как они также могут усугубить симптомы.
Антисекреторные средства включают антагонисты рецептора h3, а также ингибиторы протонной помпы. Продолжительность терапии сильно различается в зависимости от имеющихся симптомов, предполагаемого уровня комплаентности, а также риска рецидива. Однако большинству пациентов не требуется длительная антисекреторная терапия после лечения H. pylori после подтверждения эрадикации и при отсутствии симптомов. Пациенты с диагнозом H. pylori должны получать тройную терапию (два антибиотика и ингибитор протонной помпы), и элиминация должна быть подтверждена [9].] Метаанализ 24 рандомизированных исследований помог показать, что эрадикация H. pylori была связана со значительно более низкими показателями язвы желудка и двенадцатиперстной кишки. Пациенты с осложнениями на момент обращения должны следовать послеоперационным рекомендациям своего общего хирурга. Им, вероятно, потребуется лечение в течение более продолжительных периодов (от 8 до 12 недель) или до тех пор, пока не будет подтверждено разрешение язвы при повторной эндоскопии. С хирургической точки зрения пациентам может потребоваться лапароскопическая коррекция перфоративных язв или кровоточащих язв, которые не поддаются эндоскопическому вмешательству.
Однако большинству пациентов не требуется длительная антисекреторная терапия после лечения H. pylori после подтверждения эрадикации и при отсутствии симптомов. Пациенты с диагнозом H. pylori должны получать тройную терапию (два антибиотика и ингибитор протонной помпы), и элиминация должна быть подтверждена [9].] Метаанализ 24 рандомизированных исследований помог показать, что эрадикация H. pylori была связана со значительно более низкими показателями язвы желудка и двенадцатиперстной кишки. Пациенты с осложнениями на момент обращения должны следовать послеоперационным рекомендациям своего общего хирурга. Им, вероятно, потребуется лечение в течение более продолжительных периодов (от 8 до 12 недель) или до тех пор, пока не будет подтверждено разрешение язвы при повторной эндоскопии. С хирургической точки зрения пациентам может потребоваться лапароскопическая коррекция перфоративных язв или кровоточащих язв, которые не поддаются эндоскопическому вмешательству.
Дифференциальный диагноз
Дифференциальный диагноз, первоначально установленный лечащим врачом, вероятно, будет варьироваться в зависимости от начальной клинической картины. У пациентов с симптомами болей в эпигастральной области живота с вариациями в зависимости от приема пищи или без них можно предположить наличие гастрита, панкреатита, гастроэзофагеальной рефлюксной болезни (ГЭРБ), холецистита или желчнокаменной болезни, желчной колики, и их даже можно обследовать на возможную сердечную этиологию с нетипичное представление.[10] У пациентов с различными симптомами, такими как кровавая рвота или мелена, к указанным выше признакам могут быть добавлены такие состояния, как эзофагит, поражение сосудов или злокачественные новообразования.
У пациентов с симптомами болей в эпигастральной области живота с вариациями в зависимости от приема пищи или без них можно предположить наличие гастрита, панкреатита, гастроэзофагеальной рефлюксной болезни (ГЭРБ), холецистита или желчнокаменной болезни, желчной колики, и их даже можно обследовать на возможную сердечную этиологию с нетипичное представление.[10] У пациентов с различными симптомами, такими как кровавая рвота или мелена, к указанным выше признакам могут быть добавлены такие состояния, как эзофагит, поражение сосудов или злокачественные новообразования.
Прогноз
Прогноз язвы двенадцатиперстной кишки зависит от тяжести начального проявления. Язвы двенадцатиперстной кишки, в первую очередь вызванные применением НПВП, поддаются лечению путем прекращения приема препарата и терапии симптомов с высокой скоростью разрешения. Людям, у которых развились язвы из-за инфекции H. pylori , потребуется лечение инфекции, и скорость разрешения будет варьироваться в зависимости от ликвидации инфекции. Пациенты с тяжелыми изъязвлениями или перфорациями будут иметь более высокий уровень смертности и будут подвергаться риску осложнений, связанных с хирургическим вмешательством.
Пациенты с тяжелыми изъязвлениями или перфорациями будут иметь более высокий уровень смертности и будут подвергаться риску осложнений, связанных с хирургическим вмешательством.
Осложнения
Тремя основными осложнениями, связанными с язвой двенадцатиперстной кишки, являются кровотечение, перфорация и непроходимость. Большинство пациентов с кровотечением поддаются лечению с помощью эндоскопического вмешательства. Тем не менее, меньшинству пациентов потребуется хирургическое вмешательство. Пациенты, которым требуется хирургическое вмешательство, не поддаются эндоскопическому вмешательству, пациенты с большими язвами или гемодинамически нестабильные пациенты, несмотря на адекватную реанимацию.[11] У небольшого процента пациентов, от 2% до 10% из них с язвенной болезнью, будет перфорация. Эти пациенты обычно обращаются с очень сильной диффузной болью в животе, которая может начаться как боль в эпигастрии и стать генерализованной.[12] Хирургическое вмешательство заслуживает рассмотрения у пациентов с перфоративными язвами. Однако у небольшого процента пострадавших может наблюдаться спонтанное закрытие перфорации. Обструкция выходного отверстия желудка является наименее частым осложнением, связанным с язвой двенадцатиперстной кишки, и исследования, касающиеся лечения и диагностики, ограничены.
Однако у небольшого процента пострадавших может наблюдаться спонтанное закрытие перфорации. Обструкция выходного отверстия желудка является наименее частым осложнением, связанным с язвой двенадцатиперстной кишки, и исследования, касающиеся лечения и диагностики, ограничены.
Консультации
Консультация гастроэнтеролога часто необходима для диагностики язвы двенадцатиперстной кишки.
Сдерживание и обучение пациентов
Обучение пациентов, получающих лечение язвы, должно включать основные причины, связанные с язвой, методы, которых следует избегать, например использование НПВП, и риск предлагаемых вмешательств. Людей также следует информировать о длительном применении ингибиторов протонной помпы (ИПП), если это терапия выбора для симптоматического лечения.
Pearls and Other Issues
У молодых пациентов с язвой двенадцатиперстной кишки, расположенной дистально по отношению к луковице двенадцатиперстной кишки, всегда проверяйте уровень гастрина натощак, чтобы выявить гипергастриновое состояние, такое как гастринома. У пожилых пациентов с теми же данными рассмотрите КТ-ангиографию, особенно чревного ствола и верхней брыжеечной артерии, для оценки хронической ишемии.
У пожилых пациентов с теми же данными рассмотрите КТ-ангиографию, особенно чревного ствола и верхней брыжеечной артерии, для оценки хронической ишемии.
Улучшение результатов медицинского персонала
Раннее выявление и вмешательство у пациентов с диагнозом язва двенадцатиперстной кишки жизненно важны для предотвращения осложнений. Первый вмешавшийся врач должен получить тщательный анамнез, включая подробную информацию о симптомах пациента и истории использования лекарств. Для пациентов с более поздними стадиями заболевания межпрофессиональный подход к диагностике и лечению имеет решающее значение, поскольку хирурги, медсестры со специальной подготовкой в области гастроэнтерологии, специалисты по желудочно-кишечному тракту, терапевты и фармацевты будут участвовать в оказании помощи и адекватном последующем наблюдении в многопрофильном режиме. -настройка профессиональной медицинской бригады. [Уровень 5] Диагностическое бремя ложится на клиницистов (врачи медицины, доктора медицины, врачи среднего звена), включая специалистов-гастроэнтерологов. Медсестры могут консультировать по вопросам ведения болезни и проверять соблюдение режима терапии; они часто являются первой точкой контакта с пациентами и могут быть первыми, кто заметит терапевтическую неудачу или побочные эффекты. Фармацевты всегда будут проводить согласование лекарств, дозировку и частоту приема и сообщать о любых проблемах назначающему врачу или медицинскому работнику. Фармацевты также могут дать пациенту совет по приему лекарств, подкрепляя то, что им уже сказали врач и медсестра. Все эти действия должны происходить совместно. Каждый в команде здравоохранения имеет доступ к одному и тому же уровню информации и может внести свой вклад в положительный результат, используя свой опыт.
Медсестры могут консультировать по вопросам ведения болезни и проверять соблюдение режима терапии; они часто являются первой точкой контакта с пациентами и могут быть первыми, кто заметит терапевтическую неудачу или побочные эффекты. Фармацевты всегда будут проводить согласование лекарств, дозировку и частоту приема и сообщать о любых проблемах назначающему врачу или медицинскому работнику. Фармацевты также могут дать пациенту совет по приему лекарств, подкрепляя то, что им уже сказали врач и медсестра. Все эти действия должны происходить совместно. Каждый в команде здравоохранения имеет доступ к одному и тому же уровню информации и может внести свой вклад в положительный результат, используя свой опыт.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Рисунок
Язва двенадцатиперстной кишки. Изображение предоставлено S Bhimji MD
Ссылки
- 1.

Marshall BJ, Warren JR. Неидентифицированные изогнутые бациллы в желудке больных гастритом и язвенной болезнью. Ланцет. 1984 16 июня; 1 (8390): 1311-5. [PubMed: 6145023]
- 2.
Пещера ДР. Передача и эпидемиология Helicobacter pylori. Am J Med. 1996 г., 20 мая; 100(5А):12S-17S; обсуждение 17С-18С. [PubMed: 8644777]
- 3.
Pounder RE, Ng D. Распространенность инфекции Helicobacter pylori в разных странах. Алимент Фармакол Тер. 1995;9 Приложение 2:33-9. [PubMed: 8547526]
- 4.
Crabtree JE. Воспалительные реакции слизистой оболочки желудка на Helicobacter pylori. Алимент Фармакол Тер. 1996 апр; 10 Дополнение 1:29-37. [PubMed: 8730257]
- 5.
Пескар Б.М. Роль изоформ циклооксигеназы в защите слизистой оболочки желудка. J Физиол Париж. 2001 г., январь-декабрь; 95 (1-6): 3-9. [PubMed: 11595412]
- 6.
Lee JY, Kim N. Диагностика Helicobacter pylori с помощью инвазивного теста: гистология.
 Энн Трансл Мед. 2015 янв;3(1):10. [Бесплатная статья PMC: PMC4293485] [PubMed: 25705642]
Энн Трансл Мед. 2015 янв;3(1):10. [Бесплатная статья PMC: PMC4293485] [PubMed: 25705642]- 7.
Wilcox CM, Clark WS. Особенности, связанные с безболезненным язвенным кровотечением. Am J Гастроэнтерол. 1997 августа; 92 (8): 1289-92. [PubMed: 9260791]
- 8.
Chey WD, Wong BC., Комитет по параметрам практики Американского колледжа гастроэнтерологии. Рекомендации Американской коллегии гастроэнтерологов по лечению инфекции Helicobacter pylori. Am J Гастроэнтерол. 2007 г., август; 102 (8): 1808-25. [PubMed: 17608775]
- 9.
Chey WD, Leontiadis GI, Howden CW, Moss SF. Клинические рекомендации ACG: Лечение инфекции Helicobacter pylori. Am J Гастроэнтерол. 2017 Февраль; 112 (2): 212-239. [PubMed: 28071659]
- 10.
Meran JG, Wagner S, Hotz J, Manns M. [Дифференциальный диагноз язвенной болезни]. Wien Med Wochenschr. 1992;142(8-9):154-61. [PubMed: 1509765]
- 11.
Lau JY, Sung JJ, Lam YH, Chan AC, Ng EK, Lee DW, Chan FK, Suen RC, Chung SC.




 Рекомендации Американской коллегии гастроэнтерологов по лечению инфекции Helicobacter pylori. Am J Гастроэнтерол. 2007 г., август; 102 (8): 1808-25. [PubMed: 17608775]
Рекомендации Американской коллегии гастроэнтерологов по лечению инфекции Helicobacter pylori. Am J Гастроэнтерол. 2007 г., август; 102 (8): 1808-25. [PubMed: 17608775] Арка Сур. 2005 г., февраль; 140(2):201-8. [PubMed: 15724004]
Арка Сур. 2005 г., февраль; 140(2):201-8. [PubMed: 15724004]