Содержание
Могут ли заставить проходить диспансеризацию? | Здравоохранение | Общество
Мария Волуйская
Примерное время чтения: 3 минуты
16898
Категория:
Здоровье
В России вступил в силу приказ Минздрава о новых правилах обязательного медицинского страхования (ОМС). Текст документа опубликован на официальном интернет-портале правовой информации.
Согласно новым правилам ОМС, в течение ближайших двух лет планируется провести диспансеризацию и профилактический осмотр всех россиян. Все осмотры и анализы в рамках этих мероприятий будут бесплатными. По их итогам для каждого гражданина будет определена группа здоровья, а пациентам, у которых выявят ряд хронических заболеваний (их перечень указан в приказе Минздрава РФ от 29 марта 2019 г. № 173н «Об утверждении порядка проведения диспансерного наблюдения за взрослыми»), назначат диспансерное наблюдение.
Пациентов с хроническими заболеваниями станут обследовать несколько раз в год даже при отсутствии жалоб на самочувствие. Предупреждать их о необходимости посещения врача будут представители медицинского учреждения и сотрудники страховых компаний, выдавших полисы ОМС.
Как часто будут информировать о профилактических осмотрах и диспансеризации?
Ранее страховые медицинские организации должны были информировать граждан о возможности пройти профилактический осмотр и диспансеризацию ежеквартально, по новым правилам они обязаны это делать каждый месяц. Если пациент не придет к врачу, страховой представитель проинформирует его еще раз и свяжется с ним для выяснения причин. Об этом пишет ТАСС со ссылкой на председателя Совета по медицинскому страхованию Всероссийского союза страховщиков Андрея Рыжакова. Кроме того, пациентов, которые состоят на наблюдении по итогам диспансеризации, начнут информировать о необходимости явиться к врачу в обязательном порядке. Ранее страховые организации занимались их оповещением добровольно.
Ранее страховые организации занимались их оповещением добровольно.
Можно ли отказаться проходить диспансеризацию или профосмотр?
Диспансеризация и профилактический медицинский осмотр — мероприятия добровольные. Поэтому каждый может отказаться от их полного прохождения либо от проведения какого-то отдельного анализа или осмотра. «Страховые и медицинские организации информируют граждан о том, что те могут пройти диспансеризацию, и активно призывают это сделать. Диспансеризация позволит выявить патологии тяжелых заболеваний на ранних стадиях, в том числе онкозаболеваний, сердечно-сосудистых заболеваний», — рассказал АиФ.ru советник председателя Федерального фонда обязательного медицинского страхования Павел Бреев. Он также добавил, что заставить гражданина пройти такую диспансеризацию или профосмотр никто не может.
Лечение граждан, поставленных на диспансерное наблюдение, также проходит добровольно. «Страховые представители будут отслеживать таких пациентов, составлять их списки. Этих граждан будут информировать о том, что им необходимо явиться к врачу на консультацию, чтобы получить углубленное обследование или скорректировать медикаментозное лечение. Смысл этого в том, чтобы проинформировать пациентов, донести, что это нужно для сохранения их же здоровья», — поясняет Бреев.
Этих граждан будут информировать о том, что им необходимо явиться к врачу на консультацию, чтобы получить углубленное обследование или скорректировать медикаментозное лечение. Смысл этого в том, чтобы проинформировать пациентов, донести, что это нужно для сохранения их же здоровья», — поясняет Бреев.
Смотрите также:
- Новому диспансеру быть. В бюджет Якутска включили смету на строительство →
- С 2013 года диспансеризация станет общедоступной →
- В России возрождается Онкологическая служба →
диспансеризация
Следующий материал
Также вам может быть интересно
Как изменится порядок прохождения диспансеризации?
Защитить больного.
 Что на самом деле положено по полису ОМС?
Что на самом деле положено по полису ОМС?Все работающие граждане России смогут пройти всеобщую диспансеризацию
Мужчину с раком груди будут лечить бесплатно
«Рак сегодня — это не приговор!» — эксперт Минздрава о лечении онкобольных
Новости СМИ2
Диспансеризация — 2022: кому положена и какие ждут обследования
Чаще всего пройти диспансеризацию можно в поликлинике по месту прикрепления.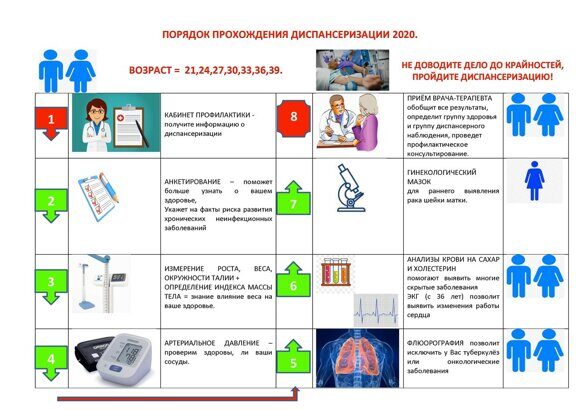 Несмотря на всеобщность процедуры, пройти ее можно по собственному желанию. Для этого пациент сначала подписывает соответствующее согласие. Тем, кто на диспансеризацию не собирается, никакие санкции и штрафы не грозят.
Несмотря на всеобщность процедуры, пройти ее можно по собственному желанию. Для этого пациент сначала подписывает соответствующее согласие. Тем, кто на диспансеризацию не собирается, никакие санкции и штрафы не грозят.
Всеобщую диспансеризацию населения начали проводить в России с 2013 года и, по информации Министерства здравоохранения, за этот период профосмотры прошли 87 миллионов человек.
Кто может пройти бесплатную диспансеризацию в 2022 году
Лица в возрасте от 18 до 39 лет имеют законное право на бесплатное прохождение диспансеризации раз в три года. Лица от 40 лет могут проходить диспансеризацию каждый год. Получается, в этом году медосмотр могут пройти люди, которые родились в период до 1982 года. Если же человеку еще не исполнилось 40 лет, то на бесплатную диспансеризацию могут записаться рожденные 2004, 2001, 1998, 1995, 1992, 1989, 1986 и 1983 годов.
Что нужно для прохождения медосмотра
Для того, чтобы пройти бесплатные обследования, нужно быть прилепленным к поликлинике и соответствовать возрасту, а также иметь полис ОМС. Если же год рождения не подходит, и человек не имеет права на бесплатное обследование, но при этом хочет проверить состояние здоровья, он может обратиться в платный медицинский центр или пройти обычное профилактическое обследование в своей поликлинике.
Если же год рождения не подходит, и человек не имеет права на бесплатное обследование, но при этом хочет проверить состояние здоровья, он может обратиться в платный медицинский центр или пройти обычное профилактическое обследование в своей поликлинике.
Список документов
В поликлинике у желающих пройти диспансеризацию спросят следующий комплекс документов:
- Полис обязательного медицинского страхования
- Информированное добровольное согласие на медицинское вмешательство.
- Анкета для выявления жалоб, связанных с неинфекционными заболеваниями, личным анамнезом, условиями жизни (курение, употребление алкоголя, характер питания и физической активности и другие), для людей старше 65 лет — связанных с риском падения, депрессии, сердечной недостаточности и других рисков.
Какие ждут обследования
Объем обследования, который предстоит пройти гражданам, зависит от возраста и пола. Процедура прохождения диспансеризации предполагает прохождение следующих этапов:
- Сначала нужно подготовиться к обследованию: ничего не есть у утра, не увлекаться физической нагрузкой, включая утреннюю гимнастику.
 Человеку старше 40 лет нужно также сдать кал на скрытую кровь, условия этого анализа нужно заранее узнать в поликлинике.
Человеку старше 40 лет нужно также сдать кал на скрытую кровь, условия этого анализа нужно заранее узнать в поликлинике. - На первом этапе диспансеризации пациента ждет комплексное обследование, которое состоит из нескольких осмотров, прописанных в специальном листе.
- Вместе с этим результатами нужно прийти к терапевту, который определит группу здоровья, а при наличии высокого риска заболеваний — группу наблюдения. По результатам обследования пациент получит на руки паспорт здоровья.
- Далее следует второй этап диспансеризации, по результатам которого человека могут отправить на углубленный этап.
- Затем снова предстоит подойти к терапевту, который может предоставить необходимые рекомендации в части отказа от курения, оздоровления питания и увеличения физической активности.
На первом этапе могут ждать такие обследования, как измерение роста, массы тела, определение ИМТ, окружности талии, артериального давления, определение холестерина в крови, уровня глюкозы в крови, относительного сердечно-сосудистого риска, прохождение флюорографии, ЭКГ, измерение внутриглазного давления. Далее следует прием по результатам профосмотра на выявление визуальных локализаций онкологии, слизистых губ и ротовой полости, пальпацию щитовидной железы, лимфоузлов. Для пациентов в возрасте от 40 лет список обследований будет более широкий. Туда помимо вышеуказанных входит анализ крови, для женщин – маммография, осмотр акушерки со взятием мазка. Для мужчин 45 лет – выявление простат-специфического антигена. Для обоих полов –эзофагогастродуоденоскопия, исследование кала на скрытую кровь, измерение внутриглазного давления.
Далее следует прием по результатам профосмотра на выявление визуальных локализаций онкологии, слизистых губ и ротовой полости, пальпацию щитовидной железы, лимфоузлов. Для пациентов в возрасте от 40 лет список обследований будет более широкий. Туда помимо вышеуказанных входит анализ крови, для женщин – маммография, осмотр акушерки со взятием мазка. Для мужчин 45 лет – выявление простат-специфического антигена. Для обоих полов –эзофагогастродуоденоскопия, исследование кала на скрытую кровь, измерение внутриглазного давления.
Экранировать или не экранировать?
- COVID.gov
- Информация об исследованиях NIH | Испанский
март 2017 г.
Распечатать этот выпуск
Польза и вред скрининговых тестов
En españolПрисылайте нам свои комментарии
Раннее выявление хронических заболеваний — еще до появления симптомов — кажется отличной идеей. Именно для этого и предназначены скрининговые тесты. Некоторые обследования могут снизить риск смерти от болезни. Но иногда, говорят эксперты, тест может принести больше вреда, чем пользы. Прежде чем пройти тест, поговорите со своим врачом о возможных преимуществах и вреде, чтобы помочь вам решить, что лучше для вашего здоровья.
Некоторые обследования могут снизить риск смерти от болезни. Но иногда, говорят эксперты, тест может принести больше вреда, чем пользы. Прежде чем пройти тест, поговорите со своим врачом о возможных преимуществах и вреде, чтобы помочь вам решить, что лучше для вашего здоровья.
Скрининговые тесты назначаются людям, которые кажутся здоровыми, чтобы попытаться обнаружить незамеченные проблемы. Их делают до того, как у вас появятся какие-либо признаки или симптомы заболевания. Они бывают разных форм. Ваш врач может изучить вашу историю болезни и провести медицинский осмотр, чтобы найти признаки здоровья или болезни. Они также могут включать лабораторные анализы образцов крови, тканей или мочи или процедуры визуализации, которые позволяют заглянуть внутрь вашего тела.
«Я бы не сказал, что все люди должны просто проходить скрининговые тесты», — говорит доктор Барнетт С. Крамер, эксперт по профилактике рака в Национальном институте здоровья. «Пациенты должны знать как о потенциальных преимуществах, так и о вреде, когда они выбирают, какие скрининговые тесты делать и как часто».
Группы экспертов регулярно изучают все данные о балансе пользы и вреда различных скрининговых тестов. Они разрабатывают рекомендации в отношении того, кто должен проходить обследование и как часто.
Принять решение о том, следует ли вам пройти обследование на предмет состояния здоровья, не всегда просто. Предложения по скринингу часто основаны на вашем возрасте, семейном анамнезе и других факторах. Вы можете пройти обследование на наличие многих заболеваний, включая диабет, инфекции, передающиеся половым путем, болезни сердца, остеопороз, ожирение, депрессию, проблемы с беременностью и рак.
У каждого скринингового теста есть свои риски. Некоторые процедуры могут вызвать такие проблемы, как кровотечение или инфекцию. Положительный скрининговый тест может привести к дальнейшим тестам, которые сопряжены с собственными рисками.
«Большинство людей, которые чувствуют себя здоровыми, здоровы, — говорит Крамер. «Поэтому отрицательный тест, подтверждающий, что вы здоровы, не добавляет много новой информации». Но если вам ошибочно скажут, что у вас есть болезнь или нет, это может быть вредным. Это называется ошибочный диагноз.
Но если вам ошибочно скажут, что у вас есть болезнь или нет, это может быть вредным. Это называется ошибочный диагноз.
Ложноотрицательный результат означает, что вам сказали, что у вас нет болезни, но это не так. Это может вызвать проблемы, если вы не обращаете внимания на симптомы, которые появляются позже, потому что вы думаете, что у вас нет болезни. Ложноположительный результат означает, что вам сказали, что у вас может быть болезнь, но это не так. Это может привести к ненужному беспокойству и потенциально опасным тестам и методам лечения, которые вам не нужны.
Даже правильное обнаружение болезни может не улучшить ваше здоровье или продлить жизнь. Вы можете узнать, что у вас неизлечимая болезнь, задолго до того, как вы бы это сделали. Или найти болезнь, которая никогда бы не вызвала проблемы. Это называется гипердиагностикой. Некоторые виды рака, например, никогда не вызывают симптомов и не становятся опасными для жизни. Но если его обнаружат с помощью скринингового теста, его, скорее всего, будут лечить. Лечение рака может иметь тяжелые и длительные побочные эффекты. Невозможно узнать, поможет ли лечение вам жить дольше.
Лечение рака может иметь тяжелые и длительные побочные эффекты. Невозможно узнать, поможет ли лечение вам жить дольше.
Эффективный скрининговый тест может снизить ваши шансы умереть от болезни. Крамер объясняет, что большинство из них не увеличивает общую продолжительность жизни. Их полезность варьируется и может зависеть от ваших факторов риска, возраста или вариантов лечения.
Если вы подвержены риску определенных заболеваний — из-за семейного анамнеза или воздействия образа жизни, например курения, — вы можете проходить обследования более регулярно. Если вы планируете пройти скрининг, поговорите со своим лечащим врачом.
Отдел коммуникаций и связей с общественностью NIH
Building 31, Room 5B52
Bethesda, MD 20892-2094
[email protected]
Тел.: 301-451-8224
Редактор: Haron D. Wein,
Ответственный редактор: Тианна Хиклин, доктор философии.
Иллюстратор: Алан Дефибо
Вниманию редакторов: Перепечатайте наши статьи и иллюстрации в своем издании. Наш материал не защищен авторским правом. Пожалуйста, подтвердите NIH News in Health в качестве источника и пришлите нам копию.
Наш материал не защищен авторским правом. Пожалуйста, подтвердите NIH News in Health в качестве источника и пришлите нам копию.
Дополнительные новости и информацию о здоровье потребителей можно найти на сайте health.nih.gov.
Наборы инструментов для здорового образа жизни можно найти на сайте www.nih.gov/wellnesstoolkits.
Скрининг-тесты на распространенные заболевания
Что такое скрининг-тест?
Скрининг-тест проводится для выявления потенциальных нарушений здоровья или заболеваний у людей, у которых нет симптомов заболевания. Целью является раннее обнаружение и изменение образа жизни или наблюдение, чтобы снизить риск заболевания или обнаружить его достаточно рано для наиболее эффективного лечения. Скрининг-тесты не считаются диагностическими, но используются для выявления подмножества населения, которое должно пройти дополнительное тестирование для определения наличия или отсутствия заболевания.
Когда полезен скрининговый тест?
Что делает скрининг-тест ценным, так это его способность выявлять потенциальные проблемы, сводя к минимуму неясные, двусмысленные или запутанные результаты. Хотя скрининговые тесты не являются точными на 100% во всех случаях, как правило, более ценно проводить скрининговые тесты в подходящее время, как это рекомендовано вашим лечащим врачом, чем не проводить их вообще. Однако некоторые скрининговые тесты при использовании у людей с низким риском заболевания или при тестировании на очень редкие заболевания могут вызвать больше проблем, чем помочь.
Хотя скрининговые тесты не являются точными на 100% во всех случаях, как правило, более ценно проводить скрининговые тесты в подходящее время, как это рекомендовано вашим лечащим врачом, чем не проводить их вообще. Однако некоторые скрининговые тесты при использовании у людей с низким риском заболевания или при тестировании на очень редкие заболевания могут вызвать больше проблем, чем помочь.
Некоторые распространенные скрининговые тесты
Обязательно проконсультируйтесь со своим лечащим врачом относительно подходящего времени и частоты всех скрининговых тестов в зависимости от вашего возраста, общего состояния здоровья и истории болезни. Ниже приведены некоторые примеры распространенных скрининговых тестов:
Измерения холестерина
Холестерин представляет собой воскообразное вещество, которое можно найти во всех частях тела. Он помогает в производстве клеточных мембран, некоторых гормонов и витамина D. Холестерин в крови поступает из 2 источников: из пищи, которую вы едите, и из печени. Тем не менее, печень производит весь необходимый организму холестерин.
Тем не менее, печень производит весь необходимый организму холестерин.
Холестерин и другие жиры транспортируются кровотоком в виде сферических частиц, называемых липопротеинами. Двумя наиболее известными липопротеинами являются липопротеины низкой плотности (ЛПНП), или «плохой» холестерин, и липопротеины высокой плотности (ЛПВП), или «хороший» холестерин.
Скрининг холестерина проводится с помощью анализа крови. Люди с высоким уровнем холестерина в образце крови имеют более высокий риск сердечно-сосудистых заболеваний (ССЗ), чем люди с нормальным уровнем холестерина. Исследования показали, что люди с высоким уровнем холестерина могут снизить риск сердечно-сосудистых заболеваний, снизив уровень холестерина. Однако важно понимать, что у людей могут быть болезни сердца даже при нормальном уровне холестерина.
Анализ кала на скрытую кровь
Скрытая кровь в кале выявляется микроскопическим анализом или химическим анализом гемоглобина (крови) в кале. У людей с кровью в стуле может быть злокачественное новообразование, указывающее на колоректальный рак. Тест требует сбора 3 образцов стула, которые исследуются под микроскопом на наличие крови. Важно понимать, что наличие крови в образце стула может быть связано с другими нераковыми факторами, такими как прием определенных лекарств или пищевых продуктов, желудочно-кишечное кровотечение или геморрой. Многие организации, включая Американское онкологическое общество, рекомендуют тестирование начиная с 50 лет.
Тест требует сбора 3 образцов стула, которые исследуются под микроскопом на наличие крови. Важно понимать, что наличие крови в образце стула может быть связано с другими нераковыми факторами, такими как прием определенных лекарств или пищевых продуктов, желудочно-кишечное кровотечение или геморрой. Многие организации, включая Американское онкологическое общество, рекомендуют тестирование начиная с 50 лет.
Пап-тест (также называемый мазком Папаниколау)
Мазок Папаниколау — это образец клеток, взятый из шейки матки у женщин для выявления клеточных изменений, указывающих на рак шейки матки. Мазок Папаниколау является важным скрининговым тестом у сексуально активных женщин в возрасте до 65 лет для выявления рака на стадии, когда симптомы часто отсутствуют. Важно понимать, что мазок Папаниколау может быть назван «ненормальным», но может не означать, что у человека рак шейки матки. Некоторые организации также рекомендуют скрининг на ВПЧ (вирус папилломы человека) у определенных групп населения во время взятия мазка Папаниколау.
Специфический антиген простаты (PSA)
Этот анализ крови измеряет уровень специфического антигена простаты (PSA) в крови. Антигены – это любые вещества, вызывающие реакции иммунной системы человека. Уровни специфического антигена простаты могут быть повышены при наличии рака предстательной железы. Однако важно понимать, что другие доброкачественные заболевания предстательной железы также могут повышать уровень ПСА, например, доброкачественная гиперплазия предстательной железы (ДГПЖ), которая представляет собой доброкачественный отек предстательной железы. Тест на ПСА не рекомендуется для всех мужчин, и существуют серьезные разногласия по поводу роли теста на ПСА. Некоторые организации, такие как Целевая группа по профилактическим услугам США (USPSTF), в настоящее время не рекомендуют скрининг PSA. Плюсы и минусы скрининга ПСА всегда следует обсуждать с вашим лечащим врачом перед тестированием. Некоторые из минусов включают ненужные анализы и процедуры, ненужные расходы и значительно повышенное беспокойство.

 Что на самом деле положено по полису ОМС?
Что на самом деле положено по полису ОМС? Человеку старше 40 лет нужно также сдать кал на скрытую кровь, условия этого анализа нужно заранее узнать в поликлинике.
Человеку старше 40 лет нужно также сдать кал на скрытую кровь, условия этого анализа нужно заранее узнать в поликлинике.