Содержание
Грипп и ОРВИ у беременных
ГлавнаяПациентамИнформация Грипп и ОРВИ у беременных
В настоящее время вирусные инфекции рассматриваются как одна из основных причин репродуктивных потерь. С одной стороны, инфекционный агент оказывает непосредственное повреждающее воздействие на плод, а с другой стороны, вызывая значительные изменения в иммунных реакциях материнского организма, ведет к осложненному течению беременности. Особое место среди инфекционных заболеваний беременных занимают грипп и другие ОРВИ, передающиеся воздушно-капельным путем.
Актуальность проблемы острых респираторных заболеваний вирусной природы определяется их распространенностью, неуправляемостью, высокой контагиозностью, аллергизацией и развитием вторичных иммунодефицитных состояний после перенесенной болезни.
Экологические особенности современной урбанизации дают реальную основу для частой встречи женщин с различными респираторными вирусами в течение всего срока беременности. В экстрагенитальной патологии беременных ОРЗ занимают первое место по распространенности — более 2/3 от общей заболеваемости острыми инфекциями. Это связано с высокой восприимчивостью беременных к вирусным инфекциям, склонностью к хронизации патологических процессов, что обусловлено особенностями иммунитета беременных.
В экстрагенитальной патологии беременных ОРЗ занимают первое место по распространенности — более 2/3 от общей заболеваемости острыми инфекциями. Это связано с высокой восприимчивостью беременных к вирусным инфекциям, склонностью к хронизации патологических процессов, что обусловлено особенностями иммунитета беременных.
Влияние вирусной инфекции на течение беременности и состояние плода характеризуется двумя основными механизмами. Во-первых, возможным инфицированием плаценты, околоплодных оболочек, а также самого плода, тератогенное (вызывающее пороки развития) действие на эмбрион и плод, развитие локальных поражений плода, а также инфекция плода с клиническими проявлениями в постнатальном периоде (после рождения). Во-вторых, возможным косвенным влиянием в результате развития у беременной лихорадки, нарушения гомеостаза (равновесия, постоянства) в организме и др. Многообразие клинических эффектов объясняется временем инфицирования к сроку беременности, свойствами и вирулентностью вируса, состоянием плацентарного барьера и защитных сил, как матери, так и плода.
Основными звеньями патогенеза вирусной инфекции у беременной женщины, определяющими высокий риск перинатальной патологии, являются:
Кислородное голодание тканей, органов и систем, связанное с репродукцией вируса и его токсическим воздействием на ткани дыхательной системы и сосудистое русло;
Активация системы свертывания крови путем токсического воздействия вируса на сосудистую стенку;
Патологические изменения в иммунной системе, возникающие под действием вирусной инфекции;
Активация хронической внутриматочной инфекции.
Доказана возможность передачи вирусов респираторной группы, к которым относятся вирусы, вызывающие ОРВИ, через плаценту от больной матери к плоду, что обуславливает вовлечение в инфекционный процесс всех трех компонентов системы «мать-плацента-плод».
Современными исследователями гестоз (токсикоз IIой половины беременности), в том числе тяжелые его формы, рассматриваются как причинно-следственный фактор плацентарной недостаточности (ПН), доказана прямая зависимость между степенью тяжести позднего гестоза и тяжестью ПН. Недавние исследования подтвердили предположение, что плацента служит своеобразным «резервуаром» в процессе внутриутробной инфекции так как доказано, что под воздействием вирусов происходит изменение некоторых структур плаценты, также в них происходит репродукция вирусов.
Недавние исследования подтвердили предположение, что плацента служит своеобразным «резервуаром» в процессе внутриутробной инфекции так как доказано, что под воздействием вирусов происходит изменение некоторых структур плаценты, также в них происходит репродукция вирусов.
Специфическая профилактика гриппа не устраняет проблемы респираторных вирусных инфекций, так как доля ОРВИ негриппозной этиологии составляет до 75% даже в эпидемические по гриппу периоды. Кроме того, физиологические изменения иммунной системы, происходящие в организме беременных, не позволяют использовать у них вакцинные препараты с целью профилактики инфекционных заболеваний.
В группу риска инфицирования ОРВИ входят женщины, у которых частота заболевания этими инфекциями произошла более трех раз в предшествующий беременности год. Этот признак является классическим подтверждением иммунологической недостаточности у пациентки. Для них характерно: затяжное, рецидивирующее течение заболеваний (ринит, фарингит, ларинготрахеит, бронхит), наличие очагов хронической инфекции (хронические тонзиллит, синусит). В патологический процесс у таких пациенток вовлечены в той или иной мере и другие системы организма, обеспечивающие его защиту при встрече с внешней средой. Наиболее часто встречается патология пищеварительного тракта: от дисфункций и дисбактериозов до хронических колита, энтерита, энтероколита, панкреатита и холецистита.
В патологический процесс у таких пациенток вовлечены в той или иной мере и другие системы организма, обеспечивающие его защиту при встрече с внешней средой. Наиболее часто встречается патология пищеварительного тракта: от дисфункций и дисбактериозов до хронических колита, энтерита, энтероколита, панкреатита и холецистита.
Особенности течения ОРВИ у беременных женщин
Для беременных характерно затяжное течение ОРВИ при отсутствии тяжелых клинических проявлений. Это объясняется способностью вирусов респираторной группы к репродукции в плаценте, а также особенностью иммунной системы беременной (состояние физиологического иммунодефицита).
Основные клинические симптомы ОРЗ: явления общей интоксикации (недомогание, слабость, повышенная утомляемость и т.д.) на фоне субфебрильной или нормальной температуры, симптомы ринита или назофарингита.
Наиболее характерная для беременных стертая клиника ОРВИ часто является причиной недостаточного внимания к самому факту заболевания, как со стороны врачей, так и самой женщины, однако, ОРВИ приводит к поломке физиологических иммунных механизмов и не исключает возможности возникновения осложнений во время протекания беременности.
Особенности беременности после ОРВИ. Влияние ОРВИ у беременных на состояние здоровья их новорожденных
Наиболее характерными осложнениями беременности после ОРВИ являются:
- увеличение частоты формирования плацентарной недостаточности более чем в два раза;
- увеличение случаев раннего начала гестоза;
- маловодие – как сопутствующий признак плацентарной недостаточности, а также как проявление вирусного поражения фетоплацентарного комплекса;
- угроза преждевременного прерывания беременности чаще встречается во 2м триместре, а именно в 17-26 недель, для беременных после ОРВИ характерно постоянное течение угрозы прерывания беременности, нечувствительное к проводимой стандартной терапии;
- задержка внутриутробного роста и внутриутробная гипоксия плода;
- увеличение заболеваемости новорожденных:
- гипоксическое поражение ЦНС наиболее характерно для ОРВИ во 2 триместре;
- хроническая плацентарная недостаточность (воспалительные и дегенеративные изменения в плаценте, нарушение дифференцировки плацентарной ткани, подавление компенсаторно-приспособительных сосудистых реакций ворсин хориона).

Характеристика состояния иммунной системы беременных после ОРВИ
При исследовании состояния системного иммунитета у беременных женщин, перенесших ОРВИ, в зависимости от срока беременности, в сравнении с аналогичными показателями у здоровых беременных женщин, выявлены следующие закономерности.
Перенесенная ОРВИ вызывает изменения иммунного статуса, характеризуется, как правило, изменениями в содержании лейкоцитов и лимфоцитов и их популяций. Характерным признаком иммунограммы беременных, перенесших ОРВИ, является лимфоцитопения (разрушение лимфоцитов), тогда как при физиологическом развитии беременности происходит увеличение общего числа лейкоцитов. Лимфоцитопению можно объяснить прямым повреждающим действием респираторных вирусов на лимфоидные клетки, степень ее зависит как от вирулентных свойств вирусного возбудителя, так и от адаптационных возможностей организма.
Влияние вирусов на иммунологическую реактивность заключается в том, что в ходе инфекции изменяется не один, а серия показателей, характеризующих иммунный ответ пораженного вирусом организма на чужеродные антигены. Происходит расстройство иммунологической реактивности, обусловленное нарушением всех функций иммунокомпетентных клеток в результате размножения вируса.
Происходит расстройство иммунологической реактивности, обусловленное нарушением всех функций иммунокомпетентных клеток в результате размножения вируса.
Возникновение дефектов иммунологической реактивности следует рассматривать как обязательный элемент патогенеза ОРВИ. Наличие этих дефектов не препятствует формированию специфического иммунитета против гомологичного вируса.
Методы профилактики и лечения ОРВИ у беременных
Известно, что специфическая профилактика гриппа и ОРВИ вакцинными препаратами противопоказана при беременности. Исследователи как у нас, так и за рубежом, уделяют внимание поиску и внедрению в практику методов неспецифической защиты населения от респираторных вирусных инфекций. Следует отметить, что одним из наиболее перспективных методов тактики вирусных инфекций является иммунокоррекция. С этой точки зрения перспективно применение современных иммунобиологических препаратов — адаптогенов и эубиотиков.
Лечебные мероприятия с применением иммунотропных лекарственных средств, проводятся после перенесенной ОРВИ во 2 — 3 триместрах беременности, а также за 10-14 дней до предполагаемого срока родов у следующих групп пациенток:
- заболевшие ОРВИ во время беременности и перенесшие подобные заболевания более 3 раз в предшествующий беременности год;
- беременные, перенесшие ОРВИ с осложненным течением беременности;
- при наличии положительного прогноза на развитие перинатальной патологии.

Профилактические мероприятия
Всем беременным необходимо максимально воздерживаться от посещения общественных мест с большим скоплением людей при угрозе и возникновении эпидемии гриппа и ОРВИ.
Беременных, болеющих ОРЗ три и более раз в год, предшествующий беременности, следует относить к группе высокого риска по развитию осложнений.
Данной группе пациенток, а также всем беременным при угрозе и возникновении эпидемии гриппа и ОРВИ нужно проводить курс неспецифической профилактики.
Применение витамино-минеральных комплексов помогают сформировать противовирусный иммунный ответ, они защищают мембрану клетки от повреждающего действия инфекционного агента (витамины А, С,Е; микроэлементы селен, магний, железо), также можно применять фитотерапию.
Профилактические мероприятия необходимы женщинам группы высокого риска заболевания ОРВИ на стадии предгравидарной подготовки и с первого триместра беременности, а также у всех беременных при угрозе возникновения эпидемии гриппа и ОРВИ в любом сроке беременности.
Памятка для беременных при подозрении на грипп и ОРВИ
Грипп – острое инфекционное заболевание дыхательных путей, вызываемое РНК-содержащим вирусом, имеющим высокую эпидемиологическую и клиническую значимость, с высокой частотой осложнений среди лиц повышенного уровня риска.
Беременные составляют группу высокого риска по неблагоприятному течению респираторных инфекций, среди которых грипп является лидирующим заболеванием, часто заканчивающимся трагично для самой беременной и её будущего ребёнка.
Число госпитализированных беременных с респираторными гриппоподобными заболеваниями увеличивается в зависимости от срока беременности (1,4% — во втором триместре и 4,7% — в третьем триместре). Причём, здоровые женщины в третьем триместре беременности имеют такой же риск тяжёлого течения респираторной инфекции, как небеременные женщины с хронической сопутствующей патологией.
Перинатальная смертность регистрируется достоверно чаще среди младенцев, родившихся от больных гриппом женщин (39:1000 рождений), в сравнении с таким же показателем у детей от неинфицированных гриппом матерей (7:1000 рождений).
Высокая перинатальная смертность обусловлена увеличением количества мертворождений, осложнениями гриппа со стороны беременной и плода на поздних сроках гестации, увеличением частоты преждевременных родов.
Ежегодная вакцинация от гриппа всех беременных женщин во 2 и 3 триместрах не имеет противопоказаний и имеет значительное количество положительных эффектов:
- способна сократить количество связанных с гриппом госпитализаций и смертельных случаев среди беременных
- может потенциально уменьшить возможность появления и тяжесть течения гриппа у детей младше шести месяцев жизни, для которых не существует прививок против гриппа и специфического противовирусного лечения. Это обеспечивается двумя способами: − вакцинация во время беременности снижает риск заражения после родов, а также уменьшает вероятность инфицирования ребенка гриппом в течение первых месяцев жизни; − имеет место передача антител против гриппа от матери плоду, что формирует пассивный противоинфекционный иммунитет у ребенка.

- может уменьшить потребность беременной в приёме противовирусных средств, которые теоретически являются более опасными, чем использование инактивированной вакцины.
- может уменьшить риск формирования таких осложнений гриппа, как вторичные бактериальные инфекции.
Результаты рандомизированных исследований показывают, что вакцинация беременных против гриппа современными препаратами не отражается на темпах внутриутробного роста ребёнка:
- дети, рождённые женщинами, вакцинированными против гриппа во время беременности, имеют сопоставимые с новорождёнными, родившимися от непривитых матерей, показатели гестационной зрелости и течения периода неонатальной адаптации.
- вакцинация во время беременности не отражается в последующем на характере и продолжительности лактации.
- основные показатели физического и нервно-психического развития детей в течение первых 6 месяцев жизни имеют сравнимые значения и не зависят от проведения вакцинации матери во время беременности.

Вакцинация против гриппа является основной стратегией профилактики тяжёлого и осложнённого течения этой инфекции даже в том случае, если прививка окажется менее эффективной, чем ожидалось.
Подхватить простуду во время беременности? Вот что нужно делать
Вероятность того, что женщина простудится во время беременности, высока, потому что беременность влияет на иммунную систему. Сезонная простуда является одним из наиболее распространенных респираторных заболеваний у людей. По данным Центров по контролю и профилактике заболеваний (CDC), только в Соединенных Штатах ежегодно регистрируются миллионы случаев простуды.
Знание того, что делать, если кто-то простудится во время беременности, может помочь им и их ребенку быть здоровыми. Беременная женщина должна учитывать ряд факторов при лечении или профилактике простуды, и бывают случаи, когда ей следует обратиться за помощью к врачу.
Лечение простуды во время беременности
Лечение простуды обычно означает покупку любого количества безрецептурных лекарств. Во время беременности есть и другие вещи, которые следует учитывать как женщине, так и ее ребенку.
Во время беременности есть и другие вещи, которые следует учитывать как женщине, так и ее ребенку.
Лекарства могут быть деликатной темой. Некоторых беременных женщин может беспокоить возможность воздействия лекарств на неродившегося ребенка. Большинство безрецептурных лекарств содержат одни и те же ингредиенты для лечения симптомов простуды.
Обезболивающие
Важно лечить боль во время беременности, поскольку она может привести к стрессу, высокому кровяному давлению и даже симптомам депрессии, если ее не остановить. К безрецептурным обезболивающим относятся ацетаминофен и нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен.
Согласно исследованиям, отмеченным Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA), использование обезболивающих во время беременности должно осуществляться под непосредственным руководством врача или поставщика медицинских услуг.
Исследования выявили потенциальный риск использования обезболивающих во время беременности:
- НПВП, отпускаемые по рецепту, могут увеличить риск выкидыша в первой половине беременности
- Опиоиды, отпускаемые по рецепту, могут увеличить риск врожденных дефектов при приеме в первом триместре
- Использование ацетаминофена во время беременности может быть связано с повышенным риском синдрома дефицита внимания и гиперактивности у детей
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) отмечает, что все исследования имеют ограничения в том, как они проводились, поэтому эти правила могут не быть жесткими и быстрыми. Например, в другом исследовании, опубликованном в официальном издании Колледжа семейных врачей Канады , говорится, что использование ацетаминофена во время беременности безопасно.
Например, в другом исследовании, опубликованном в официальном издании Колледжа семейных врачей Канады , говорится, что использование ацетаминофена во время беременности безопасно.
Важно отметить, что медицинские работники всегда должны участвовать в принятии решения о приеме любого лекарства, облегчающего боль.
Средства, подавляющие кашель
Средства, подавляющие кашель, такие как декстрометорфан, часто встречаются в безрецептурных препаратах. Эти лекарства обычно считаются безопасными для беременных женщин в правильных дозах, но безмедикаментозные варианты всегда следует рассматривать как первую линию защиты.
Прежде чем использовать лекарство от кашля, беременные женщины могут попробовать леденцы от горла с травами или ментолом, чтобы облегчить кашель или боль в горле.
Антигистаминные препараты
Согласно обзору, опубликованному в Journal of Pharmacology and Pharmacotherepeutics , ни один из доступных сегодня антигистаминных препаратов не был классифицирован как безопасный для использования во время беременности.
Два препарата под названием ципрогептадин и хлорфенирамин относятся к вторичной категории. Эти антигистаминные препараты были связаны с временными симптомами у беременной матери, но не были связаны с какими-либо врожденными дефектами при использовании во время беременности.
Эта ссылка не означает, что они полностью безопасны, но пока не обнаружено никаких негативных эффектов. По этой причине многие предпочитают избегать приема антигистаминных препаратов во время беременности.
Противоотечные средства
Исследования по использованию противоотечных средств во время беременности дали неоднозначные результаты.
Некоторые исследования показывают, что использование деконгестантов в первом триместре беременности связано с небольшим увеличением проблем, связанных с родами. Тем не менее, многочисленные последующие исследования не смогли получить такие же результаты.
Пероральные деконгестанты считаются относительно безопасными для использования во время беременности, но их следует принимать только под руководством медицинского работника.
Многие из этих исследований посвящены краткосрочному использованию лекарств. Лекарства, отпускаемые без рецепта, не следует использовать дольше, чем это необходимо, чтобы предотвратить риск для здоровья как матери, так и ребенка.
Натуральные средства
Многие врачи рекомендуют немедикаментозные альтернативы для лечения симптомов простуды. Увеличение потребления жидкости до восьми-десяти стаканов в день может помочь очистить организм и заставить людей чувствовать себя более комфортно. Соки и коктейли также могут обеспечить потребление питательных веществ, когда у людей нет аппетита.
Длительный отдых во время болезни важен для того, чтобы дать организму время сосредоточиться на восстановлении. Лежание с приподнятой головой также может помочь при дыхании и заложенности.
Многие беременные женщины также используют комнатные увлажнители воздуха, чтобы облегчить заложенность носа и способствовать продуктивному кашлю. На голову, носовые пазухи и плечи также накладывают теплые компрессы, чтобы уменьшить боль и заложенность носа.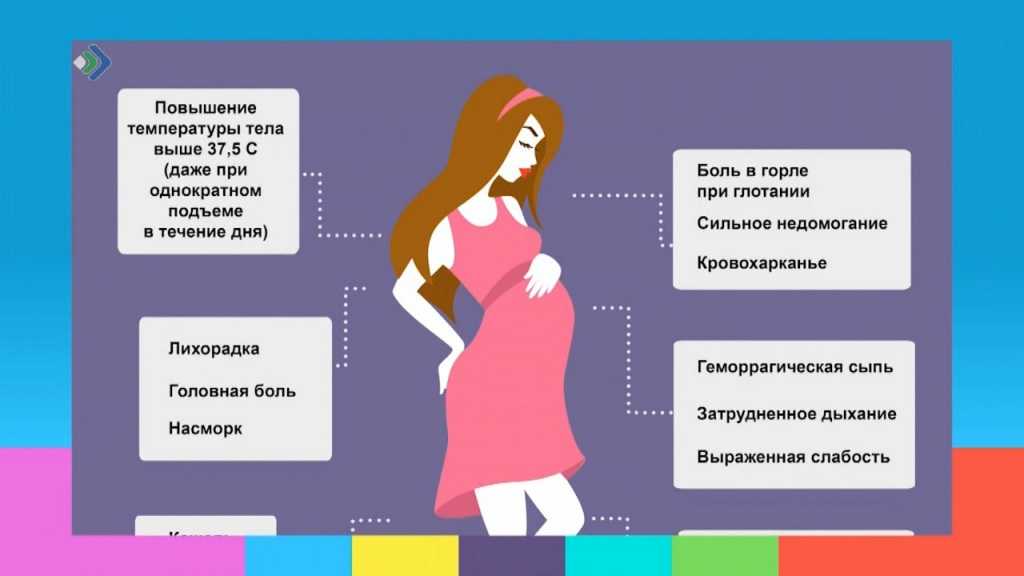
Профилактика простуды во время беременности
Одним из наиболее важных шагов против простуды во время беременности является ее профилактика, где это возможно. Врачи рекомендуют регулярно мыть руки теплой водой с мылом. Это особенно важно после контакта с другими людьми или общественными предметами, такими как тележки для покупок и дверные ручки.
Активный образ жизни также является важной частью профилактики простуды. Легкие и умеренные безопасные для беременных упражнения, такие как плавание и езда на велосипеде в помещении, могут помочь укрепить иммунную систему и ускорить обмен веществ, вызывая чувство голода.
Здоровое питание — еще один важный фактор профилактики простуды. Сосредоточение внимания на употреблении в пищу разнообразных свежих продуктов может помочь обеспечить организм необходимыми питательными веществами. Поиск пренатального витамина , который включает цинк и витамин С, также может помочь в дальнейшей поддержке иммунной системы для предотвращения простуды.
Сходство между симптомами простуды и беременности
Беременные женщины часто испытывают симптомы, подобные простуде. У женщин очень часто бывает заложен нос во время беременности, потому что гормональный сдвиг влияет на носовые ходы. Это может привести к головной боли от давления, которая напоминает начало простуды.
Если других симптомов нет, вероятно, женщина не простудилась.
Симптомы, обычно вызываемые простудой, включают:
- Чихание
- Насморк
- Боль в горле
- Охриплость
- Сильный кашель
Эти симптомы обычно не вызваны гормональными изменениями во время беременности. Если женщина испытывает эти симптомы, скорее всего, у нее простуда.
Риски и соображения
Простуда во время беременности такая же, как и любая другая простуда, хотя беременная женщина должна принять во внимание некоторые дополнительные соображения.
Важно убедиться, что это простуда, а не грипп. Оба имеют схожие симптомы, но грипп имеет тенденцию быть более тяжелым и обычно сопровождается лихорадкой.
Оба имеют схожие симптомы, но грипп имеет тенденцию быть более тяжелым и обычно сопровождается лихорадкой.
Если у беременной женщины жар, ей следует связаться со своим врачом, чтобы узнать, какие шаги можно предпринять для скорейшего снижения температуры до безопасного уровня.
Повлияет ли простуда на ребенка?
Простуда во время беременности обычно не влияет на ребенка. Простуда — это легкое заболевание, с которым иммунная система справляется относительно легко.
Однако температура матери и инфекции могут повлиять на ребенка. Если беременная женщина испытывает лихорадку или другие признаки инфекции, важно немедленно поговорить с врачом, чтобы принять меры для уменьшения этих симптомов.
Когда обращаться к врачу
Организм во время беременности справляется с простудой так же, как и в любое другое время. Симптомы носят временный характер, и в большинстве случаев простуда проходит в течение 2 недель.
Если у беременной женщины наблюдаются такие симптомы, как лихорадка выше 100,4 ° F, кашель с желтой или зеленой слизью или симптомы, длящиеся более 2 недель, ей следует немедленно позвонить в наш офис 760. 799.5511.
799.5511.
Беременность и грипп: Медицинская энциклопедия MedlinePlus
Во время беременности иммунной системе женщины труднее бороться с инфекциями. Это делает беременную женщину более восприимчивой к гриппу и другим заболеваниям.
Беременные женщины с большей вероятностью, чем небеременные женщины их возраста, заболеют гриппом. Если вы беременны, вам необходимо принять особые меры, чтобы оставаться здоровым во время сезона гриппа.
В этой статье содержится информация о гриппе и беременности. Это не замена медицинской консультации от вашего лечащего врача. Если вы подозреваете, что у вас грипп, вам следует немедленно обратиться в офис вашего поставщика медицинских услуг.
КАКОВЫ СИМПТОМЫ ГРИППА ВО ВРЕМЯ БЕРЕМЕННОСТИ?
Симптомы гриппа одинаковы для всех и включают:
- Кашель
- Боль в горле
- Насморк
- Лихорадка 100°F (37,8°C) или выше
Другие симптомы могут включать: боли
НУЖНО ЛИ МНЕ ПРИВИВАТЬСЯ ОТ ГРИППА, ЕСЛИ Я БЕРЕМЕННА?
Если вы беременны или думаете забеременеть, вам следует сделать прививку от гриппа. Центры по контролю и профилактике заболеваний (CDC) считают, что беременные женщины подвергаются более высокому риску заражения гриппом и развития осложнений, связанных с гриппом.
Центры по контролю и профилактике заболеваний (CDC) считают, что беременные женщины подвергаются более высокому риску заражения гриппом и развития осложнений, связанных с гриппом.
Беременные женщины, получившие прививку от гриппа, реже болеют. Заболевание легким гриппом часто не является вредным. Однако вакцина против гриппа может предотвратить тяжелые случаи гриппа, которые могут нанести вред матери и ребенку.
Вакцины против гриппа доступны в большинстве офисов поставщиков и поликлиник. Существует два типа вакцин против гриппа: прививка от гриппа и вакцина со спреем для носа.
- Прививка от гриппа рекомендуется беременным женщинам. Содержит убитые (неактивные) вирусы. Вы не можете заразиться гриппом от этой вакцины.
- Вакцина против гриппа в виде назального спрея не одобрена для беременных женщин.
Беременная женщина может находиться рядом с кем-то, кто получил прививку от назального гриппа.
ПРИВЕДЕТ ЛИ ВАКЦИНА ВРЕД МОЕМУ РЕБЕНКУ?
Небольшое количество ртути (тиомерсал) является распространенным консервантом в многодозовых вакцинах. Несмотря на некоторые опасения, вакцины, содержащие это вещество, НЕ вызывают аутизм или синдром дефицита внимания с гиперактивностью.
Несмотря на некоторые опасения, вакцины, содержащие это вещество, НЕ вызывают аутизм или синдром дефицита внимания с гиперактивностью.
Если у вас есть опасения по поводу ртути, спросите своего врача о вакцине без консервантов. Все стандартные вакцины также доступны без добавления тимеросала. CDC сообщает, что беременные женщины могут получать вакцины против гриппа как с тимеросалом, так и без него.
ЧТО О ПОБОЧНЫХ ДЕЙСТВИЯХ ВАКЦИНЫ?
Общие побочные эффекты вакцины против гриппа легкие, но могут включать:
- Покраснение или болезненность в месте укола
- Головная боль
- Мышечные боли
- Лихорадка
- Тошнота и рвота При возникновении побочных эффектов
- Тестирование не требуется для большинства людей. Медицинские работники не должны ждать результатов тестирования перед началом лечения беременных женщин. Экспресс-тесты часто доступны в клиниках неотложной помощи и офисах поставщиков.
- Противовирусные препараты лучше всего начинать принимать в течение первых 48 часов после появления симптомов, но противовирусные препараты можно использовать и после этого периода времени. Капсула осельтамивира (Тамифлю) по 75 мг два раза в день в течение 5 дней является рекомендуемым противовирусным препаратом первого выбора.
- Во время прошлых вспышек гриппа беременные женщины, которые в других отношениях были здоровы, с большей вероятностью заболевали или даже умирали, чем небеременные.

- Это не означает, что у всех беременных будет тяжелая инфекция, но трудно предсказать, кто из них серьезно заболеет. Женщины, которые заболевают гриппом, сначала будут иметь легкие симптомы.
- Беременные женщины могут очень быстро заболеть, даже если поначалу симптомы неплохие.
- Женщины, у которых развивается высокая температура или пневмония, подвергаются более высокому риску преждевременных родов или родов и других повреждений.
- Прием пищи или питье с использованием одной и той же посуды
- Уход за детьми, больными гриппом
- Нахождение рядом с каплями или выделениями человека, который чихает, кашляет или насморк
7, они чаще всего начинаются вскоре после выстрела. Они могут длиться от 1 до 2 дней. Если они длятся дольше 2 дней, вам следует позвонить своему провайдеру.
КАК ЛЕЧИТЬ ГРИПП, ЕСЛИ Я БЕРЕМЕННА?
Эксперты рекомендуют лечить беременных женщин с гриппоподобным заболеванием как можно скорее после появления симптомов.
ПОВРЕДЯТ ЛИ ПРОТИВОВИРУСНЫЕ ЛЕКАРСТВА МОЕМУ РЕБЕНКУ?
Вы можете быть обеспокоены тем, что лекарства могут нанести вред вашему ребенку. Однако важно осознавать, что отсутствие лечения сопряжено с серьезными рисками:
НУЖЕН ЛИ МНЕ ПРОТИВОВИРУСНЫЙ ПРЕПАРАТ, ЕСЛИ Я БЫЛ РЯДОМ С БОЛЬНЫМ ГРИППОМ?
У вас больше шансов заболеть гриппом, если вы находитесь в тесном контакте с кем-то, у кого он уже есть.
Тесный контакт означает:
нужен противовирусный препарат.
КАКИЕ ЛЕКАРСТВА ОТ ПРОСТУПАНИЯ МОГУ ПРИНИМАТЬ ОТ ГРИППА, ЕСЛИ Я БЕРЕМЕННА?
Многие лекарства от простуды содержат более одного типа лекарств.





