Содержание
Боль в желудке после еды
Общие сведения
Наиболее распространенной причиной боли в желудке является пища, которую мы употребляем. Интенсивность боли а желудке при заболеваниях желудка может быть различной. У больных хроническим гастритом боль мало интенсивна. Поэтому пациент на неё может не обращать внимания в течение длительного времени. Мало интенсивная боль может отмечаться и при язвенной болезни желудка, при раке желудка.
Однако при язвенной болезни желудка, и особенно при язвенной болезни двенадцатиперстной кишки, боль бывает сильной, иногда очень сильной, вынуждающей больного немедленно принимать меры для облегчения состояния.
Основные причины боли в желудке после еды
Эта характеристика болевого синдрома имеет весьма важное диагностическое значение. Прежде всего, необходимо обратить внимание на связь боли с приемом еды и с характером принятой пищи.
При хроническом гастрите обычно отмечается раннее появление боли – практически сразу после еды, особенно если пища грубая, кислая. В зависимости от уровня кислотности желудочного сока, может наблюдаться:
Боли могут быть разного характера: тянущие, давящие, жгучие, режущи. Это, также, зависит от многих факторов: наполнение желудка, наличие спазмов, кислотности, индивидуальной реакции на продукты и других.
Воспаление слизистой оболочки желудка и непосредственно отходящей от него 12-перстной кишки называется гастродуоденитом. Это заболевание длительное. Оно, то обостряется, то затихает. Для него характерны периодические боли, различные по силе и продолжительности, которые локализуются «под ложечкой» и вокруг пупка. Боли в животе, как правило, возникают после еды. К ним присоединяется чувство распирания и тяжести в верхней части живота. Отрыжка кислым, реже тухлым.
При язвенной болезни желудка боль то же возникает после еды, но не позднее чем через 1-1,5 часа после приема пищи.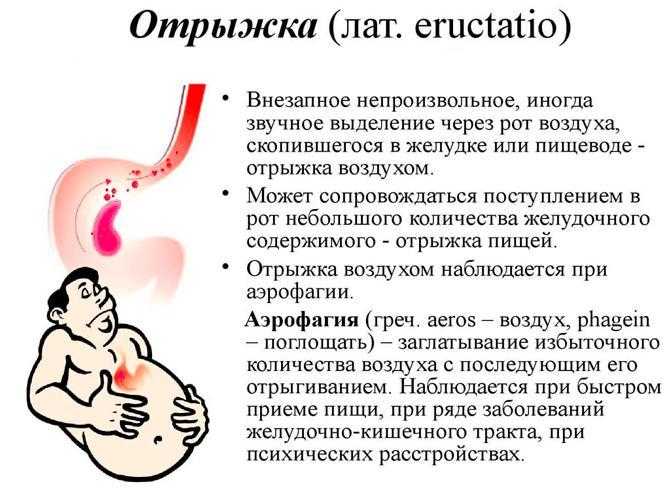 Ранние боли в желудке характерны для язв верхних отделов желудка и возникают через полчаса-час после еды. Постепенно они усиливаются, поскольку в желудке нарастает концентрация соляной кислоты. С течением времени пища перемещается из желудка в двенадцатиперстную кишку, кислотность желудочного содержимого падает и через 1-2 часа боли в животе уменьшаются.
Ранние боли в желудке характерны для язв верхних отделов желудка и возникают через полчаса-час после еды. Постепенно они усиливаются, поскольку в желудке нарастает концентрация соляной кислоты. С течением времени пища перемещается из желудка в двенадцатиперстную кишку, кислотность желудочного содержимого падает и через 1-2 часа боли в животе уменьшаются.
При язве желудка боль локализуется с левой стороны или по средней линии живота, в верхней его части. Если у пациента язва двенадцатиперстной кишки – боли возникают справа от срединной линии. Иногда боли могут быть загрудинными, или отдавать в спину. Характер болей может быть самым разнообразным. У трети больных боли в животе бывают очень сильными. У большей части они тупые, ноющи или же сверлящие, колющие, схваткообразные. При язве канала привратника боль появляется через 1-1,5 часа после еды.
Боль в желудке после еды характерна для рака желудка, однако следует принимать во внимание другие признаки онкологического процесса в организме:
-
резкое похудание;
-
отсутствие аппетита;
-
боль в желудке;
-
дискомфорт в животе выше пупка;
-
чувство переполнения желудка после принятия малого количества пищи;
-
изжога;
-
нарушение пищеварения;
-
тошнота и рвота;
-
увеличение размеров живота
-
нарастающая бледность кожи.

Пища которая обладает большой щелочной буферностью (отварное мясо, молочные продукты, кроме кисломолочных), вызывает более позднее появление боли. Грубая растительная пища, овощные маринады, черный хлеб, консервы вызывают более раннее появление боли. Так называемые ранние боли могут вызывать у пациента страх перед приемом пищи. Больные начинают отказываться от еды.
Иная картина отмечается у пациентов страдающих дуоденитом, язвенной болезнью двенадцатиперстной киши. У них боль носит «голодный», ночной характер и облегчается приемом жидкой (молочной) или мягкой (каши, картофельное пюре, мясной или рыбный фарш) пищи, приемом соды. Разобраться с данной проблемой сможет гастроэнтеролог, который посоветует необходимую диету для организма.
причины, лечение, профилактика в домашних условиях
Боль в желудке после еды хотя бы раз в жизни беспокоила каждого взрослого человека. Боль в желудке, или гастралгия, бывает острой, ноющей, постоянной или приступообразной, нередко сопровождается ощущением тяжести, отрыжкой и изжогой. Болезненные ощущения могут сигнализировать о проблемах с ЖКТ и другими органами, а могут быть следствием стресса или банального переедания.
Болезненные ощущения могут сигнализировать о проблемах с ЖКТ и другими органами, а могут быть следствием стресса или банального переедания.
Вместе с нашими экспертами мы выяснили, какие причины вызывают боль в желудке после еды, какие методы диагностики и лечения могут использоваться при таких симптомах и какие меры профилактики помогут предотвратить гастралгию.
Причины боли в желудке после еды
Болью в желудке обычно называют неприятные ощущения в эпигастральной области, «треугольнике» между нижними ребрами и солнечным сплетением. Иногда боль локализуется не только в этой зоне, но и захватывает область левого и правого подреберья.
Боли в желудке после еды могут быть связаны с функциональными расстройствами и органическими нарушениями. Функциональные боли возникают при переедании, стрессе и употреблении продуктов, которые раздражают ЖКТ. Функциональные расстройства могут пройти самостоятельно, если устранить провоцирующий фактор. Боли при органических нарушениях требуют диагностики и своевременной терапии, чтобы предупредить развитие осложнений и прогрессирование болезни.
Чаще всего боль в желудке после еды наблюдается при таких заболеваниях и состояниях, как:
- гастрит;
- гастроэзофагеальный рефлюкс;
- язва желудка и 12-перстной кишки;
- панкреатит;
- желчнокаменная болезнь;
- целиакия или непереносимость глютена
- непереносимость лактозы.
Фото: Shutterstock
В зависимости от причины, формы и стадии заболевания боли в желудке после еды возникают сразу или спустя некоторое время, бывают разной интенсивности, беспокоят человека регулярно или периодически.
Гастрит
Воспаление слизистой оболочки желудка вызывают погрешности в питании, бактерия Helicobacter Pylori, аутоиммунные заболевания и вирусные инфекции1. На ранних стадиях болезнь часто протекает бессимптомно. Болезненные ощущения возникают, когда из-за воспалительного процесса нарушается чувствительность и моторика желудка1. Боли при гастрите обычно появляются через несколько минут после еды, локализуются в эпигастральной области1,2. Кроме болевого синдрома пациентов с гастритом беспокоит ощущение давления и тяжести в желудке после приема любого количества пищи1.
Кроме болевого синдрома пациентов с гастритом беспокоит ощущение давления и тяжести в желудке после приема любого количества пищи1.
Гастроэзофагеальный рефлюкс
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) возникает, если перестает нормально работать пищеводный сфинктер – мышечное кольцо, которое находится между пищеводом и желудком2. В этом случае кислое содержимое желудка частично возвращается в пищевод. Это состояние сопровождается чувством жжения «под ложечкой», болью за грудиной и в эпигастральной области, ощущением тяжести в желудке, кислоты и горечи во рту2.
Язвенная болезнь
Хроническое воспаление слизистой желудка и 12-перстной кишки с образованием язв – опасное рецидивирующее заболевание3. При язвенной болезни боли в желудке наблюдаются в разное время: ночью, сразу после еды или спустя 2–3 часа3. Так называемые «голодные боли» возникают натощак и проходят после приема пищи3. Боль часто бывает интенсивной, может отдавать в левую половину грудной клетки и лопатку. Нередко к болевым ощущениям присоединяется отрыжка и тошнота3.
Нередко к болевым ощущениям присоединяется отрыжка и тошнота3.
Непереносимость глютена, или целиакия
При этом аутоиммунном нарушении организм человека не усваивает глютен – растительный белок, который содержится в зернах пшеницы, ржи и ячменя. При попадании в организм глютена наблюдается боль в желудке и расстройство пищеварения. Люди с целиакией часто жалуются на повышенную утомляемость, анемию и снижение массы тела.
Злоупотребление жирной и жареной едой может спровоцировать боли в желудке. Фото: Pixabay
Желчнокаменная болезнь
Образование камней в желчном пузыре может вызывать приступы желчной колики. Во время приступов возникает боль в эпигастральной области и правом подреберье, иногда с иррадиацией под правую лопатку и между лопатками4. Приступы часто начинаются ночью, продолжаются от нескольких минут до нескольких часов4. Длительные – более 6 часов – приступы говорят о развитии осложнений: острого холецистита или панкреатита4.
Панкреатит
Сильная постоянная боль в верхней части живота может быть признаком панкреатита – воспаления поджелудочной железы. При панкреатите боль часто становится опоясывающей, т. е захватывает и область спины4. К болезненным ощущениям обычно присоединяется вздутие живота, тошнота и рвота4.
Непереносимость лактозы
Люди с непереносимостью лактозы испытывают дискомфорт при употреблении любых продуктов, где содержатся производные молока. Это может быть сыр, творог, мороженое, сметана, шоколад, конфеты, каши быстрого приготовления и многое другое. Самые частые симптомы непереносимости лактозы – метеоризм, спазмы, диарея и болезненные ощущения в желудке.
Лечение боли в желудке после еды
Консервативным лечением боли в желудке после еды обычно занимаются терапевты или узкие специалисты – гастроэнтерологи, которые специализируются на терапии заболеваний желудочно-кишечного тракта. Оперативное вмешательство выполняют хирурги. Иногда желудочные боли не связаны с патологиями ЖКТ и являются признаком кардиологических болезней и эндокринных нарушений. В этом случае терапию назначает эндокринолог или кардиолог.
В этом случае терапию назначает эндокринолог или кардиолог.
Диагностика
Любое лечение начинается с диагностики. Врач выслушивает жалобы, осматривает пациента, выполняет пальпацию брюшной полости и составляет план обследования. Иногда предварительный диагноз можно поставить после изучения симптомов. Например, при язвенном поражении кардиального и субкардиального отдела желудка пациенты жалуются на боли сразу после еды, а при язвах тела желудка – через 30–60 минут после приема пищи3.
Чаще всего пациентам назначают следующие виды исследований:
- общий и биохимический анализ крови;
- анализ мочи;
- анализ кала;
- УЗИ брюшной полости;
- ФГДС или фиброгастродуоденоскопию – эндоскопическое исследование слизистой желудка, пищевода и 12-перстной кишки.
Врач также может назначить обзорную рентгенографию брюшной полости, КТ и МРТ. При подозрении на злокачественное новообразование выполняют биопсию – анализ небольшого участка патологической ткани.
Современные методы лечения
Тактика лечения боли в желудке после еды зависит от причины, которая вызвала болевой синдром. Терапевтическая схема зависит от характера и стадии заболевания. Чаще всего используют консервативные методы с применением лекарственных препаратов, среди которых могут быть:
- антибактериальные средства;
- антациды;
- ингибиторы протоновой помпы;
- ферментные препараты;
- противодиарейные средства.
Эффективным средством для лечения болей в желудке после еды считается диета. Диетический рацион подбирают с учетом формы и стадии болезни, но практически всегда рекомендуют дробное питание небольшими порциями и щадящую кулинарную обработку продуктов: отваривание, запекание, тушение.
Профилактика боли в желудке после еды в домашних условиях
Нормальный режим дня, правильное питание и отказ от вредных привычек – самые эффективные меры для профилактики боли в желудке после еды. Врачи советуют отказаться от жирных, жареных и острых блюд или употреблять их в небольших количествах. Питание должно быть сбалансированным по содержанию белков, жиров и углеводов и обязательно регулярным, без длительных интервалов между приемами пищи. При наличии хронических заболеваний рекомендуется соблюдать диету.
Питание должно быть сбалансированным по содержанию белков, жиров и углеводов и обязательно регулярным, без длительных интервалов между приемами пищи. При наличии хронических заболеваний рекомендуется соблюдать диету.
Популярные вопросы и ответы
Боль в желудке после еды – признак многих заболеваний. Однако многие игнорируют неприятные симптомы или ограничиваются приемом медикаментов без консультации с врачом. Мы спросили экспертов, насколько опасной может быть боль в желудке, когда необходимо обратиться к врачу и какие средства помогут облегчить состояние в домашних условиях.
Когда боль в желудке после еды может быть опасной?
Опасной считается боль в желудке, которая возникает на фоне острого холецистита, острого панкреатита, язвенного кровотечения или перфорации язвы. Эти состояния требуют неотложной медицинской помощи, в том числе хирургического вмешательства.
Когда обращаться к врачу при боли в желудке после еды?
Всегда, если приступы повторяются более или менее регулярно.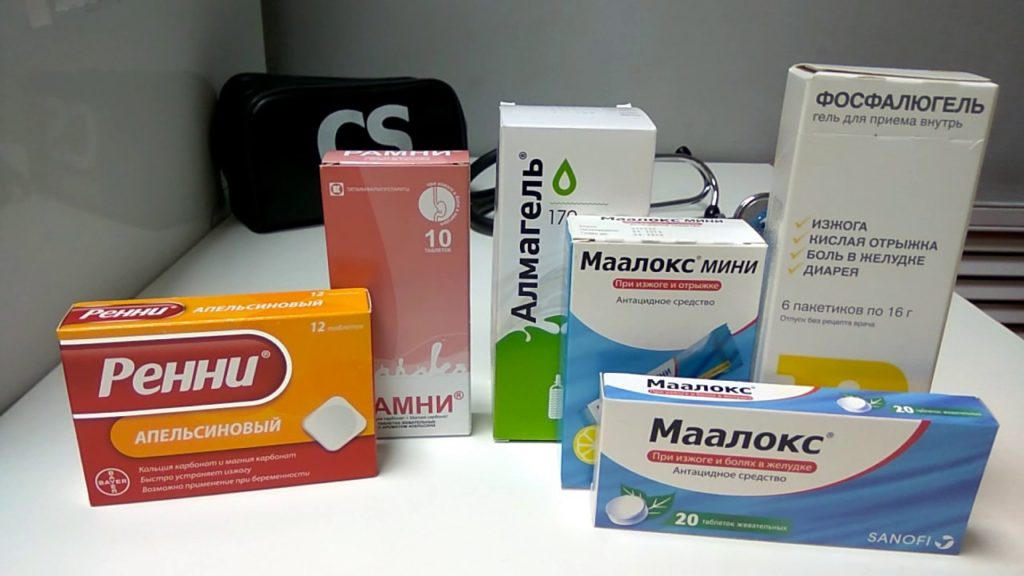 Срочная помощь требуется, если болезненные ощущения не проходят в течение нескольких часов или усиливаются, сопровождаются тошнотой, рвотой, повышением температуры.
Срочная помощь требуется, если болезненные ощущения не проходят в течение нескольких часов или усиливаются, сопровождаются тошнотой, рвотой, повышением температуры.
Как можно снять боль в желудке после еды?
Если боль вызвана повышенной кислотностью желудочного сока, может помочь препарат–антацид или обычный содовый раствор – 1 чайная ложка соды на стакан воды. Для купирования болезненных ощущений можно использовать спазмолитики и ингибиторы протоновой помпы. Если через 2–3 часа состояние не улучшилось, нужно срочно обратиться за медицинской помощью. Нельзя использовать обезболивающие препараты (анальгетики), поскольку они искажают симптомы и мешают поставить точный диагноз.
Можно ли избавиться от боли в желудке после еды народными средствами?
Иногда можно. Для этой цели подходят отвары и настои лекарственных растений, которые обладают спазмолитическим и успокаивающим действием. Можно приготовить и выпить настой ромашки, мяты или имбиря.
Источники
- Хронический гастрит: клинические варианты и лечение.
 С. С. Вялов. ФГАОУ ВО Российский университет дружбы народов. https://www.consilium.orscience.ru/upload/iblock/9c0/
С. С. Вялов. ФГАОУ ВО Российский университет дружбы народов. https://www.consilium.orscience.ru/upload/iblock/9c0/
9c09f83310f095a96843efacae2d3fa7.pdf - Национальные рекомендации по диагностике и лечению кислотозависимых и ассоциированных с HELICOBACTER PYLORI заболеваний. Российское научное общество терапевтов. Научное общество гастроэнтерологов России.
- Клинические рекомендации. Язвенная болезнь. Российская гастроэнтерологическая ассоциация. Российское эндоскопическое общество.
- Рекомендации Российской гастроэнтерологической ассоциации по диагностике и лечению желчнокаменной болезни.
Тошнота после еды: симптомы, причины и лечение
Мы включили продукты, которые мы считаем полезными для наших читателей. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Многие люди испытывают чувство тошноты после того, как съедают слишком много пищи за один присест. Однако чувство тошноты после еды на регулярной основе может быть связано с целым рядом состояний.
Состояния, вызывающие тошноту после еды, варьируются от легких до тяжелых. В этой статье будет описано, что это за расстройства, как определить, что вызывает тошноту, и как ее избежать или лечить.0003 Поделиться на PinterestПища расщепляется в желудке и кишечнике.
Под пищеварительной системой понимается набор органов, которые работают вместе, чтобы расщеплять пищу и питье. Они переваривают то, что потребляется, превращая питательные вещества в энергию, которую организм может использовать для функционирования или сохранять для последующего использования.
Процесс пищеварения начинается во рту, где пища расщепляется, чтобы ее можно было проглотить. Затем пища проходит по пищевой трубе (пищеводе) к желудку и кишечнику.
Пищеварительные соки в желудке и кишечнике в последний раз расщепляют пищу и извлекают питательные вещества. Отходы проходят в толстую кишку для выведения через задний проход.
Любые проблемы во время этого пищеварительного процесса могут вызвать тошноту после еды.
Симптомы часто развиваются в желудке или верхней части живота, где начинается крупномасштабное расщепление пищи.
Иногда организм реагирует на эти проблемы насильственным опорожнением желудка, обычно рвотой. Иногда проблему можно определить по цвету рвотных масс. Например, ярко-желтый или темно-зеленый цвет может свидетельствовать о проблемах в тонком кишечнике.
Причины развития тошноты после еды включают:
Гормональные нарушения
Во время беременности часто происходят гормональные изменения, которые вызывают чувство тошноты в любое время суток, часто по утрам.
Некоторые беременные женщины испытывают тошноту перед едой. Других тошнит сразу после еды. Иногда это продолжается в течение дня.
Чувство тошноты обычно начинается на втором месяце беременности. Тошнота во время беременности не опасна ни для ребенка, ни для матери и обычно проходит к четвертому месяцу беременности.
Повышенный уровень гормонов во время беременности может вызвать изменения в пищеварительной системе и организме, что означает, что пища дольше находится в желудке и тонкой кишке. Не исключено, что этому также может способствовать тошнота после еды при беременности.
Не исключено, что этому также может способствовать тошнота после еды при беременности.
Гормоны беременности могут ослабить связь между пищеводом и желудком, вызывая усиление кислотного рефлюкса, что может способствовать тошноте. Обострение обоняния во время беременности также может усилить тошноту.
Инфекция
Пища может заразиться из-за недостаточно тщательного приготовления или неправильного хранения. Употребление зараженной пищи может вызвать пищевое отравление.
Бактерии (или, в некоторых случаях, вирусы) обычно являются причиной заражения. Любой из них может вызвать чувство тошноты в течение нескольких часов после еды.
Вирусные инфекции пищеварительного тракта, такие как «желудочный грипп», также могут вызывать тошноту после еды.
Люди могут заразиться этими вирусами от:
- тесного контакта с другим человеком, инфицированным вирусом
- употребление зараженной пищи и питьевой воды
Эти вирусы очень заразны и вызывают воспаление желудка и кишечника. Они могут привести к:
Они могут привести к:
- лихорадке
- тошноте
- рвоте
- диарее
- болям и спазмам в животе
пищевой непереносимости или аллергии
их.
Поделиться на PinterestНекоторые пищевые непереносимости могут вызвать тошноту после еды.
Пищевая непереносимость не затрагивает иммунную систему, но может вызвать тошноту через несколько часов после употребления пищи. Общие источники пищевой непереносимости включают:
- продукты, содержащие лактозу, такие как молочные продукты
- глютен, такие как большинство злаков
- продукты, вызывающие кишечные газы, такие как бобы или капуста
Пищевая аллергия возникает, когда организм ошибочно идентифицирует белки, содержащиеся в определенных продуктах, как угрозу, вызывая реакцию иммунной системы.
Тошнота, вызванная пищевой аллергией, может возникнуть через несколько секунд или минут после еды. Он часто сопровождается множеством других симптомов, таких как отек лица или губ, затрудненное дыхание или глотание. Эти типы реакций являются неотложными и требуют немедленной медицинской помощи.
Эти типы реакций являются неотложными и требуют немедленной медицинской помощи.
Заболевания желудочно-кишечного тракта
Тошнота после еды и другие желудочно-кишечные расстройства могут возникнуть, когда какой-либо орган пищеварительной системы перестает функционировать должным образом.
Например, гастроэзофагеальная болезнь (ГЭРБ) возникает, когда нарушается работа мышечного кольца между пищеводом и желудком, в результате чего желудочная кислота попадает в пищевод.
ГЭРБ вызывает ощущение жжения во всем пищеводе, известное как изжога, и может быть причиной тошноты после еды.
Желчный пузырь выделяет желчь для переваривания жиров. Заболевания желчного пузыря нарушают правильное переваривание жиров и могут вызывать тошноту после приема пищи с высоким содержанием жира.
Поджелудочная железа выделяет белки и гормоны, необходимые для пищеварения. Если этот орган воспаляется или повреждается, что известно как панкреатит, тошнота часто возникает вместе с другими кишечными симптомами и болью.
Синдром раздраженного кишечника (СРК) — это хроническое заболевание, которое может вызывать вздутие живота и повышенное газообразование. У некоторых людей это также может привести к тошноте после еды.
Сосудистая
Тошнота после еды также может быть признаком сужения артерий в кишечнике. Это сужение кровеносных сосудов ограничивает кровоток. Тошнота после еды может сопровождаться интенсивными болями в желудке и может указывать на состояние, известное как хроническая мезентериальная ишемия. Это состояние может внезапно ухудшиться и стать опасным для жизни.
Синдромы головной боли
Мигрень также может вызывать тошноту после еды, которая может сопровождаться сильной болью в желудке, рвотой и головокружением.
Сердечный
В некоторых случаях тошнота после еды может быть признаком сердечного приступа.
Психиатрические или психологические
Нервная анорексия и нервная булимия являются наиболее распространенными расстройствами пищевого поведения, характеризующимися ненормальными привычками питания.
Нервная анорексия может вызывать тошноту из-за избытка желудочной кислоты или голодания. Нервная булимия может вызывать тошноту после еды из-за принуждения к рвоте любой съеденной пищей.
Беспокойство, депрессия или сильный стресс также могут привести к потере аппетита и тошноте после еды.
Морская болезнь
Некоторые люди очень чувствительны к определенным движениям или движениям, что может вызвать у них тошноту. Прием пищи до или после движения может усилить тошноту у людей с морской болезнью.
Лекарства
Тошнота является частым побочным эффектом некоторых лекарств, включая антибиотики, обезболивающие или химиотерапевтические препараты. Тошнота должна пройти после завершения или прекращения лечения.
Other symptoms, which cause nausea after eating that indicate an underlying condition:
| Condition | Additional symptoms |
| Food poisoning | vomiting diarrhea stomach pain fatigue loss of appetite лихорадка боли |
| желудочный грипп | рвота диарея головные и мышечные боли лихорадка потеря аппетита weight loss |
| Food intolerance | vomiting diarrhea stomach pain cramps bloating or gas heartburn |
| Food allergy | vomiting diarrhea stomach pain skin rashes swelling – typically on the face or горло головокружение одышка симптомы сенной лихорадки, такие как чихание |
| ГЭРБ | изжога боль в горле bad breath bloating or gas difficulty swallowing chronic cough |
| Gallbladder disease | vomiting diarrhea fever pain, typically in upper-right abdomen jaundice pale stools |
| Irritable bowel syndrome | diarrhea запор боль в животе |
| Брыжеечная ишемия | рвота диарея лихорадка вздутие живота или газы боль в животе |
| Острый панкреатит | боль в верхней левой или средней части живота, часто отдающая в спину рвота лихорадка боль в животе после еды тяжелое состояние.  Если это продолжается более 5 дней или если некоторые из упомянутых выше симптомов возникают вместе, людям следует обратиться к врачу, чтобы исключить основное заболевание. Если это продолжается более 5 дней или если некоторые из упомянутых выше симптомов возникают вместе, людям следует обратиться к врачу, чтобы исключить основное заболевание.Детям, испытывающим тошноту после еды, может потребоваться больше внимания. Обратитесь к врачу, если: Поделиться на PinterestУ тошнотворного ребенка могут проявляться и другие симптомы, требующие медицинской помощи.
Диагноз Причины тошноты разнообразны. Но запись точного времени тошноты и употребления пищи может помочь врачу поставить диагноз. В зависимости от предполагаемой причины полный диагноз может включать:
Лечение и перспективы зависят от диагноза и могут сильно различаться. Людям с аллергическими реакциями или реакциями непереносимости в анамнезе следует избегать определенных продуктов. В случае желудочного вируса люди должны избегать обезвоживания и есть мягкую пищу, как только тошнота уменьшится. Более тяжелые состояния, такие как заболевание желчного пузыря, могут потребовать хирургического вмешательства. ПрофилактикаНекоторые советы, которые могут помочь предотвратить тошноту после еды, включают:
Причины и когда обращаться к врачуЛюди часто могут ощущать пульс в брюшной аорте, крупной артерии, желудок. Хотя обычно это не вызывает беспокойства, это может быть признаком серьезных осложнений. В некоторых случаях ощущение пульсации в желудке связано с аневризмой брюшной аорты. Аневризма возникает, когда ослабленный участок кровеносного сосуда набухает, образуя выпуклость. У людей с аневризмой брюшной аорты это происходит в части аортальной артерии в брюшной полости. Люди с этим заболеванием редко испытывают какие-либо другие симптомы, если опухоль не разрывается или не разрывается. Это неотложная медицинская помощь, когда это происходит. В этой статье описываются причины появления пульса в желудке и объясняется, когда следует обратиться к врачу. Мы также предоставляем информацию об аневризмах брюшной аорты, включая симптомы, факторы риска, диагностику и лечение. Человек может почувствовать пульсацию в брюшной аорте, когда что-то усиливает кровоток в этой области. Это может произойти:
Однако ощущение пульсации в области желудка может быть следствием аневризмы брюшной аорты. Аневризма аорты – это выпячивание аорты наружу. Если выпячивание происходит в брюшной аорте, это называется аневризмой брюшной аорты. Без лечения аневризма может ослабнуть до такой степени, что она порвется или разорвется. Аорта — самая крупная артерия в организме. Она начинается в сердце и проходит вниз через грудную клетку и брюшную полость. Брюшная аорта находится глубоко внутри брюшной полости, прямо перед позвоночником. Симптомы Аневризмы брюшной аорты обычно развиваются постепенно в течение многих лет. Большинство людей, у которых развивается аневризма брюшной аорты, могут не испытывать никаких симптомов. Когда симптомы появляются, они часто бывают внезапными. Следующие симптомы обычно являются результатом разрыва или утечки в аорте:
Сильный разрыв или разрыв аорты требует неотложной медицинской помощи. Человек, у которого есть вышеуказанные симптомы или свидетель того, как кто-то еще испытывает их, должен немедленно обратиться за медицинской помощью. ПричиныБольшинство аневризм брюшной аорты возникают из-за атеросклероза, когда жировые отложения накапливаются вдоль внутренних стенок артерий, ограничивая кровоток через артерию. Другие причины включают травмы и инфекции. Факторы рискаСледующие факторы могут повышать риск аневризмы брюшной аорты: Пол, возраст и образ жизни Мужчины в возрасте 65 лет и старше, которые курят или курили ранее, подвергаются наибольшему риску возникновения аневризмы брюшной аорты аневризмы. В связи с этим Центры по контролю и профилактике заболеваний рекомендуют курящим или бывшим курильщикам в возрасте 65–75 лет пройти ультразвуковое исследование брюшной полости, даже если у них нет симптомов. Семейный анамнезПо данным Национального института здравоохранения, 1 из 10 человек, у которых развивается аневризма брюшной аорты, имеет семейный анамнез этого состояния. У людей, у которых есть родственники первой степени родства (например, родитель или брат или сестра) с этим заболеванием, вероятность развития этого заболевания составляет 20%. Other risk factorsOther risk factors include:
Feeling пульс в животе – это симптом, а не само состояние. Однако, если у человека наблюдается постоянная пульсация в желудке, врач может захотеть проверить наличие аневризмы брюшной аорты. Для этого они обследуют брюшную полость и могут прослушать брюшную полость с помощью стетоскопа. Для подтверждения диагноза врач может назначить один или несколько из следующих диагностических тестов:
В большинстве случаев ощущение пульса в животе не требует лечения. Варианты лечения зависят от размера и расположения аневризмы. Врач также будет учитывать другие факторы, такие как возраст и состояние здоровья человека. Людям с аневризмой диаметром менее 5 сантиметров (см) врач может порекомендовать следующий план лечения:
Врач может порекомендовать операцию при аневризме диаметром более 5 см, быстро растущей или подтекающей. Хирургические варианты включают открытое хирургическое восстановление (OSR) и эндоваскулярное восстановление аорты (EAR). Ощущение пульса в желудке часто не вызывает беспокойства, особенно у людей без сердечно-сосудистых заболеваний. Однако ощущение пульса в желудке может указывать на аневризму брюшной аорты. Люди должны обратиться к врачу, если они обеспокоены своими рисками, особенно потому, что это состояние часто не вызывает симптомов. |


 С. С. Вялов. ФГАОУ ВО Российский университет дружбы народов. https://www.consilium.orscience.ru/upload/iblock/9c0/
С. С. Вялов. ФГАОУ ВО Российский университет дружбы народов. https://www.consilium.orscience.ru/upload/iblock/9c0/ Например, людям с ГЭРБ или изжогой может потребоваться лечение кислотоблокирующими препаратами или антибиотиками против желудочных бактерий, H. pylori .
Например, людям с ГЭРБ или изжогой может потребоваться лечение кислотоблокирующими препаратами или антибиотиками против желудочных бактерий, H. pylori . Различные бренды доступны для покупки в Интернете.
Различные бренды доступны для покупки в Интернете.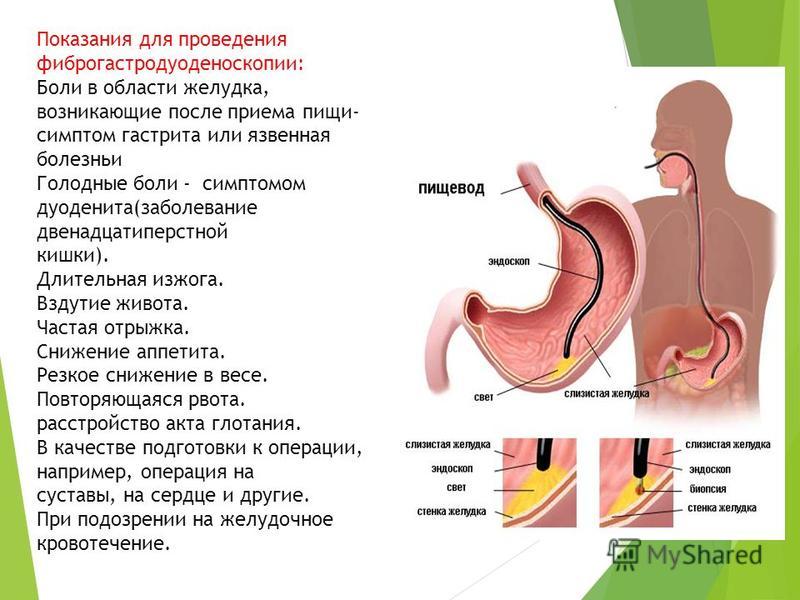



 Однако это может быть необходимо, если у человека есть аневризма брюшной аорты.
Однако это может быть необходимо, если у человека есть аневризма брюшной аорты.