Содержание
Сыпь у детей. Разбираем причины.
Сыпь у детей. Разбираем причины.
В нашем центре доступны дистанционные консультации с врачом! ПОДРОБНЕЕ
8 812 380 02 38
Санкт-Петербург
Записаться на прием
Третьякова Дарья Александровна
Педиатр
В жизни каждого родителя, рано или поздно наступает момент, когда, вдруг, на теле любимого ребенка, обнаруживаются какие-то прыщи. Это сыпь. Сыпь — это любые изменения на коже. Она встречается при очень многих заболеваниях и состояниях, некоторые из них весьма опасны.
Попробуем разобраться, какая сыпь, в каких случаях появляется, чем сопровождается и как должны вести себя мама и папа, чтобы она быстрее прошла.
Начнем с самого простого – укусы насекомых. В первую очередь комаров. Как правило, эта сыпь вызывает удивление ранней весной и поздней осенью, когда о комарах еще не вспоминают или уже забывают. В условиях современной зимы комары могут жить в помещении (например, в подвале) почти круглый год. Из всех членов семьи самыми «вкусными» для комаров являются именно маленькие дети.
В условиях современной зимы комары могут жить в помещении (например, в подвале) почти круглый год. Из всех членов семьи самыми «вкусными» для комаров являются именно маленькие дети.
Изменения на коже родители замечают утром, после пробуждения ребенка. Для комариных укусов характерно появление розовых или красноватых пятен в основном на открытых участках тела: кисти, предплечья, стопы, голени, т.е. те части тела, которые не прикрыты пижамой, и обязательно наличие элементов на лице, или, иногда, на одной его половине (в том случае, если ребенок спал на боку). Чаще всего эта сыпь сопровождаются зудом, но не очень сильным. Общее состояние ребенка не страдает. Он ведет себя как обычно – играет, бегает, разбрасывает вещи, смотрит мультики и с аппетитом ест. Если у ребенка нет аллергии на укусы комаров, то специального лечения они не требуют. Достаточно включить в детской комнате фумигатор (сейчас есть специальные, детские), и проблема решится сама собой. В случае выраженной аллергической реакции, сопровождающейся сильным отеком, покраснением, сильным зудом, необходимо дать ребенку противоаллергическое средство (например, супрастин).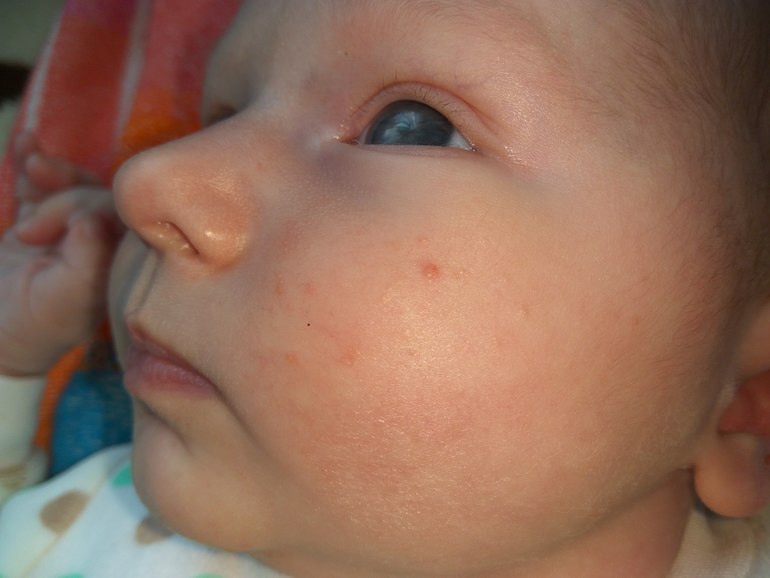 Обрабатывать укусы можно такими препаратами, как «Псилобальзам» или «Фенистил-гель», которые снимают отек и раздражение.
Обрабатывать укусы можно такими препаратами, как «Псилобальзам» или «Фенистил-гель», которые снимают отек и раздражение.
Следующей, довольно распространенной ситуацией, при которой возникает сыпь, является аллергическая реакция. Как правило, это пищевая аллергия. Есть дети, аллергики с самого раннего детства. Родители таких детей точно знают, какую еду можно давать своему ребенку, а какую нет. И очень хорошо знают, как ухаживать за кожей в данной ситуации. Сейчас хочется подробнее остановиться на проблеме внезапного развития аллергии у ранее здорового ребенка. Такая ситуация может развиться при употреблении в пищу ранее незнакомых продуктов, экзотических фруктов, овощей, морепродуктов. Или в том случае, если привычные блюда приготовлены особым образом, с использованием большого количества специй и ароматических добавок. Или если ваш ребенок, потеряв контроль, съел пачку чипсов, закусив мандаринами, шоколадными конфетами и запив это все газированным напитком.
Проявляется аллергическая реакция довольно быстро. На коже всего тела или отдельных участках (щеки, ягодицы, за ушами) появляются красные пятна, неправильной формы, склонные к слиянию и сопровождающиеся сильным зудом. Может измениться общее состояние ребенка: он может быть вялым или наоборот, слишком возбужденным. Иногда бывает рвота или жидкий стул. Но чаще ребенок чувствует себя хорошо, но очень чешется. Как же помочь малышу в данной ситуации? Прежде всего, необходимо исключить из его питания продукты, которые вызывают аллергическую реакцию, даже в том случае, если они очень вкусные, и он их очень любит. Затем надо дать ребенку сорбенты – препараты, которые выведут аллерген из организма ребенка. К ним относятся активированный уголь, смекта, зостерин-ультра, фильтрум. Обязательным является прием противоаллергических препаратов (все тот же супрастин или другие препараты из этой группы). На кожу наносится «Фенистил-гель» и увлажняющий крем. Очень неплохо было бы показаться педиатру или дерматологу.
На коже всего тела или отдельных участках (щеки, ягодицы, за ушами) появляются красные пятна, неправильной формы, склонные к слиянию и сопровождающиеся сильным зудом. Может измениться общее состояние ребенка: он может быть вялым или наоборот, слишком возбужденным. Иногда бывает рвота или жидкий стул. Но чаще ребенок чувствует себя хорошо, но очень чешется. Как же помочь малышу в данной ситуации? Прежде всего, необходимо исключить из его питания продукты, которые вызывают аллергическую реакцию, даже в том случае, если они очень вкусные, и он их очень любит. Затем надо дать ребенку сорбенты – препараты, которые выведут аллерген из организма ребенка. К ним относятся активированный уголь, смекта, зостерин-ультра, фильтрум. Обязательным является прием противоаллергических препаратов (все тот же супрастин или другие препараты из этой группы). На кожу наносится «Фенистил-гель» и увлажняющий крем. Очень неплохо было бы показаться педиатру или дерматологу.
Аллергическая реакция может возникнуть и при контакте кожи с какими-то веществами, например стиральный порошок, кондиционер для белья и т. п. В этом случае сыпь появляется только на тех участках, которые непосредственно соприкасались с аллергеном. Тактика поведения родителей в этом случае аналогична тактике при пищевой аллергии. Дополнительно следует устранить с кожи то вещество, которое вызвало реакцию – смыть под проточной водой.
п. В этом случае сыпь появляется только на тех участках, которые непосредственно соприкасались с аллергеном. Тактика поведения родителей в этом случае аналогична тактике при пищевой аллергии. Дополнительно следует устранить с кожи то вещество, которое вызвало реакцию – смыть под проточной водой.
Теперь необходимо остановиться на большой группе инфекционных заболеваний, сопровождающихся сыпью.
Ветряная оспа (ветрянка).
Появлению сыпи, как правило, предшествует легкое недомогание, могут наблюдаться симптомы легкого ОРЗ. Затем появляется сыпь. Сначала ее немного – несколько красных пятнышек. Каждый день появляются все новые и новые пятна, а старые превращаются сначала в папулу – «бугорок», слегка выступающий над кожей, затем в пузырек с прозрачным содержимым, и, наконец, пузырек подсыхает и образуется корочка, которая через некоторое время отпадает. От момента появления первого пятнышка до отпадения последней корочки проходит около 10-15 дней, в течение которых больной ребенок является заразным.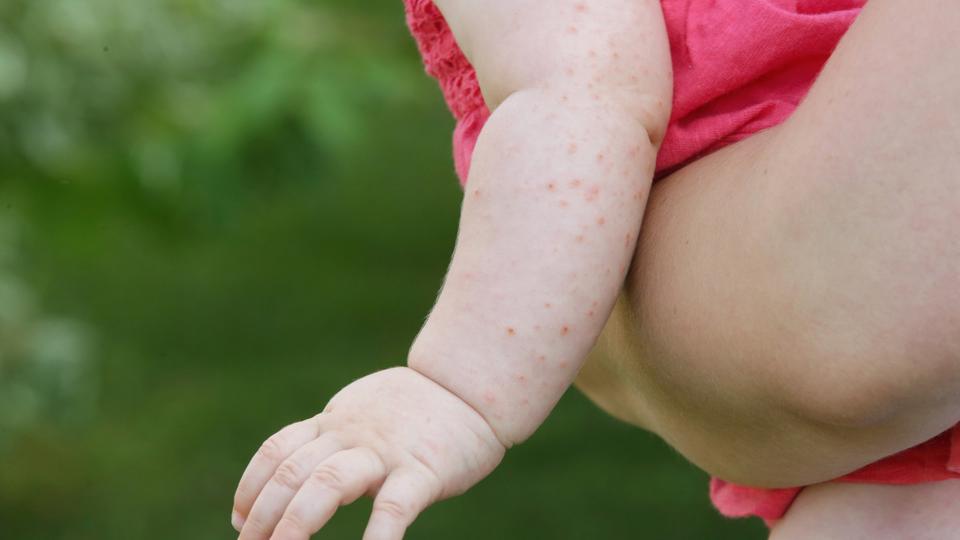 Сыпь при ветрянке распространена по всему телу, включая кожу волосистой части головы и слизистые оболочки (рот, глаза, половые органы). Появление сыпи при ветрянке сопровождается зудом, иногда, довольно сильным. Поэтому вы можете воспользоваться уже известными вам супрастином, фенистил-гелем или псилобальзамом.
Сыпь при ветрянке распространена по всему телу, включая кожу волосистой части головы и слизистые оболочки (рот, глаза, половые органы). Появление сыпи при ветрянке сопровождается зудом, иногда, довольно сильным. Поэтому вы можете воспользоваться уже известными вам супрастином, фенистил-гелем или псилобальзамом.
Краснуха.
При краснухе сыпь появляется практически одновременно по всему телу, но более выражена на лице, груди и спине. Выглядит она в виде мелких бледно-розовых пятен, почти одинаковой величины. Сыпь обильная. Исчезает бесследно в течение 4 дней. Характерным признаком краснухи является увеличение затылочных лимфоузлов. Все это сопровождается легкими симптомами ОРЗ. Специального лечения при краснухе обычно не проводится. Но всем детям в возрасте 1 года рекомендуется сделать прививку против краснухи.
Скарлатина.
Заболевание начинается остро с высокой температуры, болей в горле при глотании, ангины. Язык в начале болезни густо обложен белым налетом, затем становится ярко-красным, блестящим. Сыпь появляется через несколько часов от начала болезни на туловище, конечностях, со сгущением в естественных складках кожи (подмышки, паховая область). Сыпь розовая мелкоточечная. При этом область вокруг рта остается бледной. После исчезновения сыпи в конце первой — в начале второй недели заболевания появляется шелушение на ладонях и стопах. Заболевание довольно серьезное, т.к. оставляет после себя осложнения в виде поражений сердца и почек. Требует обязательного назначения антибиотиков и периода диспансерного наблюдения с обязательным контролем анализов крови и мочи.
Сыпь появляется через несколько часов от начала болезни на туловище, конечностях, со сгущением в естественных складках кожи (подмышки, паховая область). Сыпь розовая мелкоточечная. При этом область вокруг рта остается бледной. После исчезновения сыпи в конце первой — в начале второй недели заболевания появляется шелушение на ладонях и стопах. Заболевание довольно серьезное, т.к. оставляет после себя осложнения в виде поражений сердца и почек. Требует обязательного назначения антибиотиков и периода диспансерного наблюдения с обязательным контролем анализов крови и мочи.
Корь.
Сыпь при кори появляется на 4-5 день болезни на фоне сильно выраженных признаков ОРЗ (кашель, насморк, конъюнктивит, высокая температура) и высыпает в течение 3-4 дней. Первые элементы сыпи появляются на лице, верхней части груди. На вторые сутки распространяются на туловище, а на третьи – на верхние и нижние конечности. Выглядит в виде мелких красных пятен, склонных к слиянию. В настоящее время встречается редко, благодаря иммунизации детей в возрасте 1 года.
«Внезапная экзантема», «розеола» или «шестая болезнь».
Проявляется высокой, до 39С, температурой в течении 4-5 дней при относительно хорошем самочувствии. Затем температура нормализуется, а по всему телу появляется нежно-розовая сыпь. После появления сыпи ребенок не заразен. Очень часто эту сыпь принимают за аллергическую реакцию на жаропонижающие препараты.
Менингококковая инфекция и менингококковый сепсис – смертельно опасная болезнь.
Проявляется очень высокой температурой, тяжелым общим состоянием ребенка, которое ухудшается с каждым часом, рвотой, нарушением сознания. На фоне высокой температуры у ребенка появляется сыпь (может быть всего несколько элементов), которая не исчезает при надавливании. Если вы видите у ребенка такую картину, следует немедленно вызвать скорую помощь.
Кроме этих заболеваний сыпь на теле встречается при герпетической инфекции — в виде пузырьков, при инфекционном мононуклеозе – при назначении антибиотиков из группы амоксициллина, при псевдотуберкулезе и иерсиниозе – по типу «носков» и «перчаток» и многих других.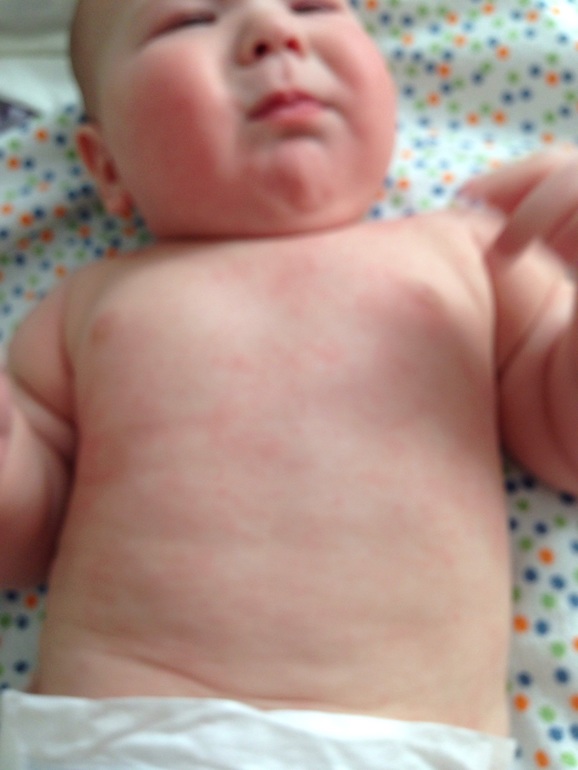
Как правило сыпь при разных инфекциях достаточно типична и дополнительное лабораторное обследование для постановки диагноза не требуется.
Практически при всех инфекционных болезнях, помимо сыпи есть высокая (или не очень) температура, общее недомогание, потеря аппетита, озноб. Может болеть голова, или горло, или живот. Есть насморк, или кашель, или понос.
Кроме инфекций сыпь встречается при заболеваниях крови или сосудов. В этих случаях появление сыпи провоцируется травмами, иногда очень незначительными. Сыпь имеет вид крупных или мелких кровоизлияний (синячков) и требует дополнительного обследования для постановки точного диагноза.
В заключении, хочется еще раз обратить внимание родителей на то, что не надо самим пытаться понять, что за высыпания появились у ребенка. Позовите врача. И самое главное не надо рисовать на этой сыпи фукорцином, йодом или зеленкой. После того, как вы удовлетворите свои потребности в рисовании, ни один врач никогда не угадает, что же там было на самом деле.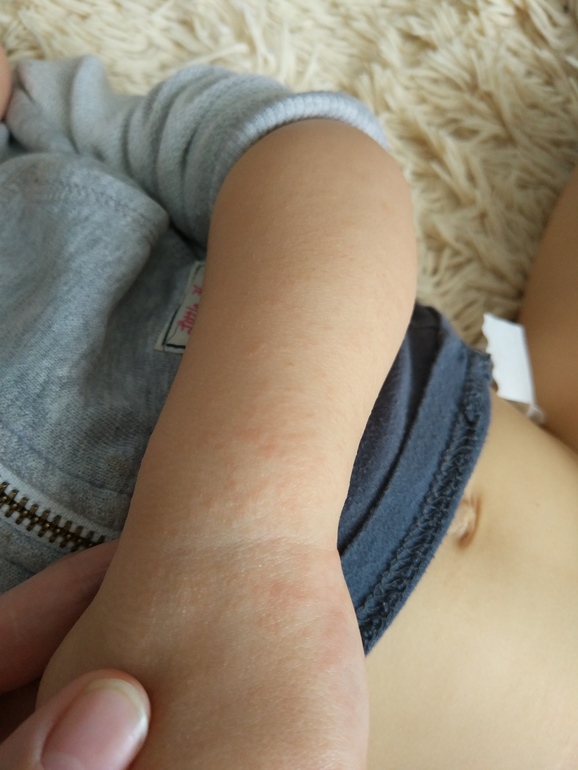
Заказать звонок коллцентра
Спасибо, ваша заявка принята и уже обрабатывается
Благодарим за обращение!
Наш специалист свяжется с вами в течение дня для уточнения деталей и записи. Пожалуйста, будьте на связи. Если вам неудобно ждать или нужна срочная запись, пожалуйста, звоните 8 812 380 02 38.
Сообщение об ошибке
Спасибо, что помогаете сделать наш сайт лучше!
Памятка для родителей по вирусным заболеваниям
Памятка для родителей.
Корь–вирусная инфекция, для которой характерна очень высокая восприимчивость. Если человек не болел корью или не был привит от этой инфекции, то после контакта с больным заражение происходит практически в 100% случаев. Вирус кори отличается очень высокой летучестью. Вирус может распространяться по вентиляционным трубам и шахтам лифтов – одновременно заболевают дети, проживающие на разных этажах дома.
Период от контакта с больным корью и до появления первых признаков болезни длится от 7 до 14 дней.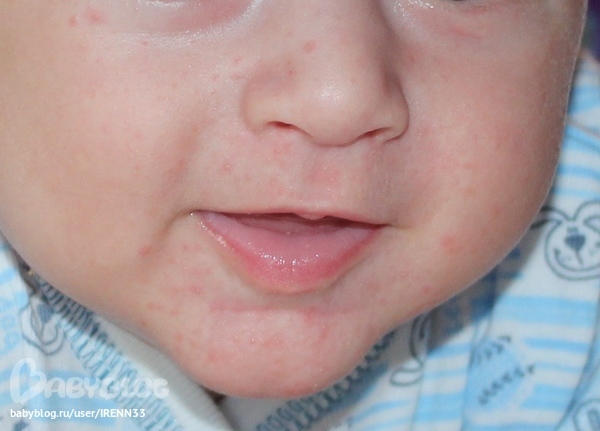
Заболевание начинается с выраженной головной боли, слабости, повышения температуры до 40 градусов С. Чуть позднее к этим симптомам присоединяются насморк, кашель и практически полное отсутствие аппетита.
Очень характерно для кори появление конъюнктивита – воспаления слизистой оболочки глаз, которое проявляется светобоязнью, слезотечением, резким покраснением глаз, а в последующем – появлением гнойного отделяемого. Эти симптомы продолжаются от 2 до 4 дней.
На 4 день заболевания появляется сыпь, которая выглядит, как мелкие красные пятнышки различных размеров (от 1 до 3 мм в диаметре), со склонностью к слиянию. Сыпь возникает на лице и голове (особенно характерно появление ее за ушами) и распространяется по всему телу на протяжение 3 — 4 дней. Для кори очень характерно то, что сыпь оставляет после себя пигментацию (темные пятнышки, сохраняющиеся нескольких дней), которая исчезает в той же последовательности, как появляется сыпь.
При заболевании корью могут возникать довольно серьёзные осложнения. В их число входят воспаление легких (пневмония), воспаление среднего уха (отит), а иногда и такое грозное осложнение как энцефалит (воспаление мозга).
В их число входят воспаление легких (пневмония), воспаление среднего уха (отит), а иногда и такое грозное осложнение как энцефалит (воспаление мозга).
Необходимо помнить о том, что после перенесенной кори на протяжении достаточно продолжительного периода времени (до 2-х месяцев) отмечается угнетение иммунитета, поэтому ребенок может заболеть каким-либо простудным или вирусным заболеванием, поэтому нужно оберегать его от чрезмерных нагрузок, по возможности – от контакта с больными детьми.
После кори развивается стойкий пожизненный иммунитет. Все переболевшие корью становятся невосприимчивы к этой инфекции.
Единственной надежной защитой от заболевания является вакцинация против кори, которая включена в Национальный календарь прививок.
Памятка для родителей.
Краснуха– это вирусная инфекция, распространяющаяся воздушно-капельным путем. Как правило, заболевают дети, длительно находящиеся водном помещении с ребенком, являющимся источником инфекции.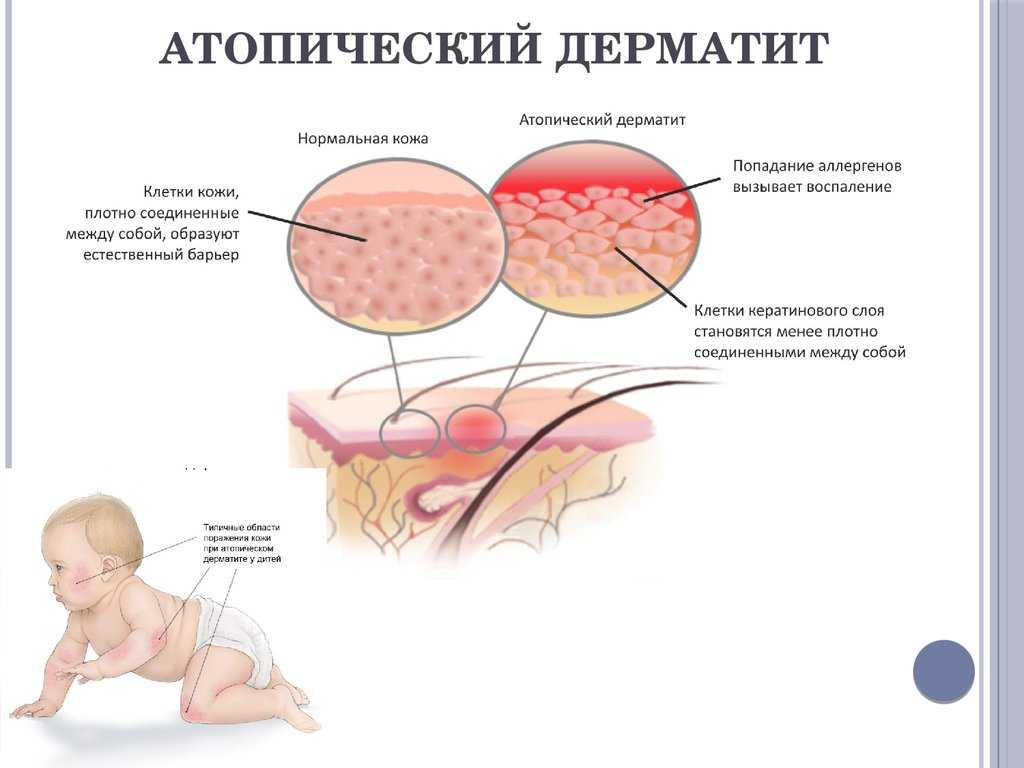 Краснуха по своим проявлениям очень похожа на корь, но протекает значительно легче.
Краснуха по своим проявлениям очень похожа на корь, но протекает значительно легче.
Период от контакта до появления первых признаков болезни длится от 14 до 21 дня.
Начинается краснуха с увеличения затылочных лимфатических узлов иповышения температуры тела до 38 градусов С. Чуть позже присоединяется насморк, иногда и кашель. Через 2 – 3 дня после начала заболевания появляется сыпь. Для краснухи характерна сыпь мелкоточечная розовая, которая начинается с высыпаний на лице и распространяется по всему телу. Сыпь при краснухе, в отличии от кори, никогда не сливается, может наблюдаться небольшой зуд. Период высыпаний может быть от нескольких часов, в течение которых от сыпи не остается и следа, до 2 дней.
Лечение краснухи заключается в облегчении основных симптомов – борьбу с лихорадкой, если она есть, лечение насморка, отхаркивающие средства.
Осложнения после краснухи бывают редко.
После перенесенной краснухи также развивается иммунитет, повторное инфицирование происходит крайне редко, но может иметь место.
Поэтому очень важно получить прививку против краснухи, которая,как и прививка против кори, внесена в Национальный календарь прививок.
Памятка для родителей.
Эпидемический паротит (свинка)– детская вирусная инфекция, характеризующаяся острым воспалением в слюнных железах.
Инфицирование происходит воздушно-капельным путем. Восприимчивость к этому заболеванию составляет около 50-60% (то есть 50 – 60 % бывших в контакте и не болевших и не привитых заболевает).
От момента контакта с больным свинкой до начала заболевания может пройти 11 – 23 дня.
Свинка начинается с повышения температуры тела до39 градусов С и выраженной боли в области уха или под ним, усиливающейся при глотании или жевании. Одновременно усиливается слюноотделение. Достаточно быстро нарастает отек в области верхней части шеи и щеки, прикосновение к этому месту вызывает у ребенка выраженную боль. Неприятные симптомы проходят в течение трех-четырех дней: снижается температура тела, уменьшается отек, проходит боль.
Однако достаточно часто эпидемический паротит заканчиваетсявоспалением в железистых органах, таких как поджелудочная железа (панкреатит), половые железы. Перенесенный панкреатит в некоторых случаях приводит ксахарному диабету. Воспаление половых желез (яичек) чаще случается у мальчиков. Это существенно осложняет течение заболевания, а в некоторых случаях может закончитьсябесплодием.В особенно тяжелых случаях свинка может осложниться вируснымменингитом(воспалением мозговой оболочки), который протекает тяжело.
После перенесенного заболевания формируется стойкий иммунитет, но осложнения могут привести к инвалидности.
Единственной надежной защитой от заболевания являетсявакцинация против эпидемического паротита, которая внесена в Национальный календарь прививок.
Памятка для родителей.
Ветряная оспа (ветрянка)–типичная детская инфекция.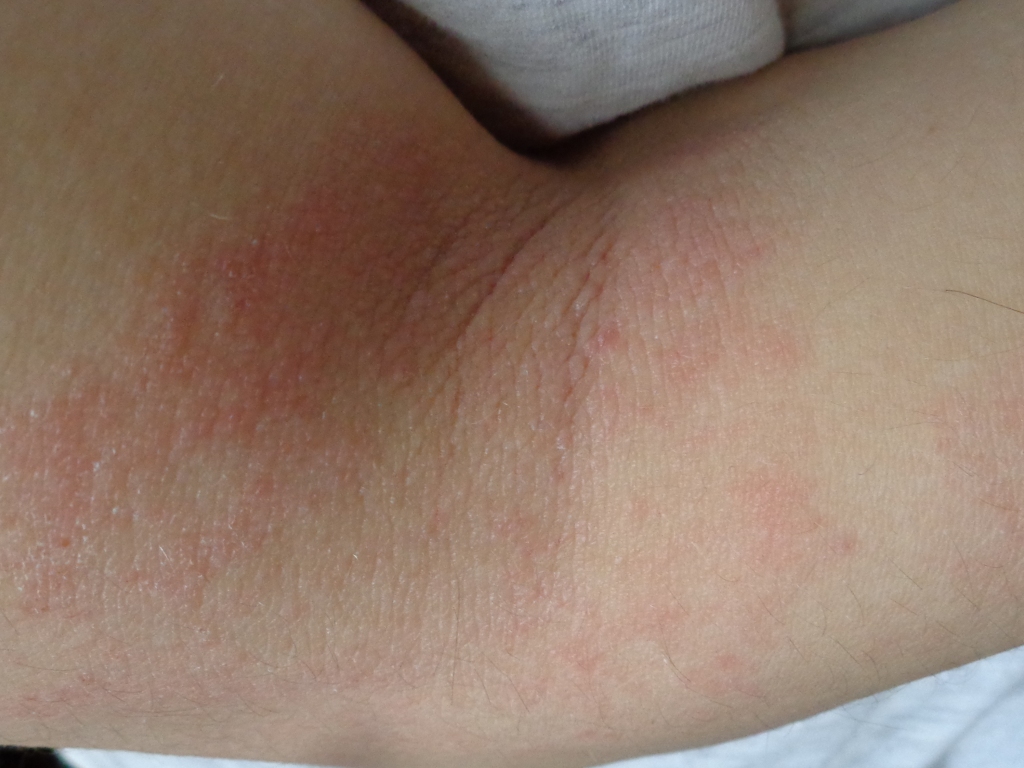 Болеют в основном дети раннего возраста или дошкольники. Восприимчивость к возбудителю ветряной оспы (вирус, вызывающий ветряную оспу относится к герпес-вирусам) тоже достаточно высока. Около 80% контактных лиц, не болевших ранее, заболевают ветрянкой.
Болеют в основном дети раннего возраста или дошкольники. Восприимчивость к возбудителю ветряной оспы (вирус, вызывающий ветряную оспу относится к герпес-вирусам) тоже достаточно высока. Около 80% контактных лиц, не болевших ранее, заболевают ветрянкой.
От момента контакта с больным ветряной оспой до появления первых признаков болезни проходит от14 до 21 дня.
Заболевание начинаетсяс появления сыпи. Обычно это одно или два красноватых пятнышка, похожих на укус комара. Располагаться эти элементы сыпи могут на любой части тела, но чаще всего впервые они появляются на животе или лице. Обычно сыпь распространяется очень быстро – новые элементы появляются каждые несколько минут или часов. Красноватые пятнышки, которые вначале выглядят как комариные укусы, на следующий день приобретают вид пузырьков, наполненных прозрачным содержимым. Пузырьки эти очень сильно зудят. Сыпь распространяется по всему телу, на конечности, на волосистую часть головы. В тяжелых случаях элементы сыпи есть и на слизистых оболочках – во рту, носу, на конъюнктиве склер, половых органах, кишечнике. К концу первого дня заболевания ухудшается общее самочувствие, повышается температура тела (до 40 градусов С и выше). Тяжесть состояния зависит от количества высыпаний. Если элементы сыпи есть на слизистых оболочках глотки, носа и на конъюнктиве склер, то развивается фарингит, ринит и конъюнктивит вследствие присоединения бактериальной инфекции. Пузырьки через день-два вскрываются с образованием язвочек, которые покрываются корочками. Головная боль, плохое самочувствие, повышенная температура сохраняются до тех пор, пока появляются новые высыпания. Обычно это происходит от 3 до 5 дней. В течение 5-7 дней после последних подсыпаний сыпь проходит.
К концу первого дня заболевания ухудшается общее самочувствие, повышается температура тела (до 40 градусов С и выше). Тяжесть состояния зависит от количества высыпаний. Если элементы сыпи есть на слизистых оболочках глотки, носа и на конъюнктиве склер, то развивается фарингит, ринит и конъюнктивит вследствие присоединения бактериальной инфекции. Пузырьки через день-два вскрываются с образованием язвочек, которые покрываются корочками. Головная боль, плохое самочувствие, повышенная температура сохраняются до тех пор, пока появляются новые высыпания. Обычно это происходит от 3 до 5 дней. В течение 5-7 дней после последних подсыпаний сыпь проходит.
Лечениеветрянки заключается в уменьшении зуда, интоксикации и профилактике бактериальных осложнений. Элементы сыпи необходимо смазывать антисептическими растворами (как правило, это водный раствор зеленки или марганца). Обработка красящими антисептиками препятствует бактериальному инфицированию высыпаний, позволяет отследить динамику появления высыпаний.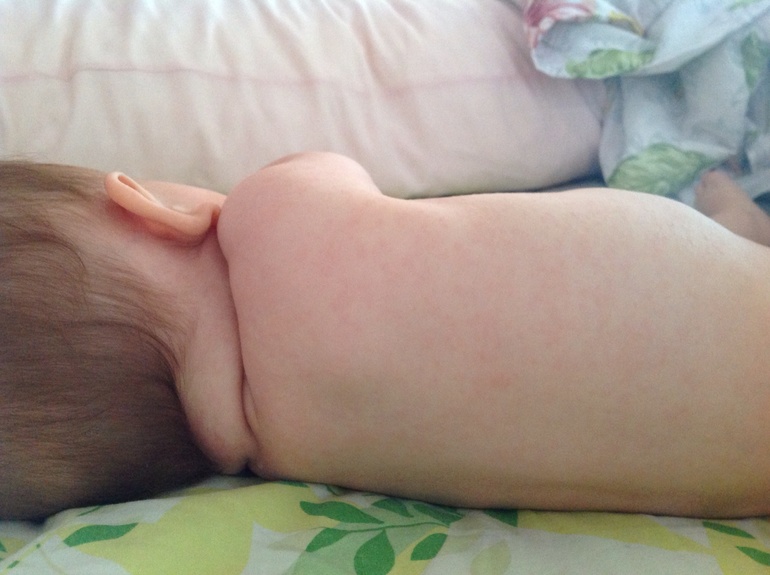 Необходимо следить за гигиеной полости рта и носа, глаз – можно полоскать рот раствором календулы, слизистые носа и рта также нужно обрабатывать растворами антисептиков.
Необходимо следить за гигиеной полости рта и носа, глаз – можно полоскать рот раствором календулы, слизистые носа и рта также нужно обрабатывать растворами антисептиков.
К осложнениям ветряной оспыотносятся миокардит – воспаление сердечной мышцы, менингит и менингоэнцефалит (воспаление мозговых оболочек, вещества мозга), воспаление почек (нефрит). К счастью, осложнения эти достаточно редки. После ветряной оспы, также как и после всех детский инфекций, развивается иммунитет. Повторное заражение бывает, но очень редко.
Памятка дляродителей.
Скарлатина– единственная из детских инфекций, вызываемая не вирусами, а бактериями (стрептококком группы А). Это острое заболевание, передающееся воздушно-капельным путем. Также возможно заражение через предметы обихода (игрушки, посуду). Болеют дети раннего и дошкольного возраста. Наиболее опасны в отношении инфицирования больные в первые два – три дня заболевания.
Скарлатина начинаетсяочень остро с повышения температуры тела до 39 градусов С, рвоты,головной боли. Наиболеехарактерным симптомомскарлатины являетсяангина, при которой слизистая зева имеет ярко-красный цвет, выражена отечность. Больной отмечает резкую боль при глотании. Может быть беловатый налет на языке и миндалинах. Язык впоследствии приобретает очень характерный вид (“малиновый”) — ярко розовый и крупно зернистый.
Наиболеехарактерным симптомомскарлатины являетсяангина, при которой слизистая зева имеет ярко-красный цвет, выражена отечность. Больной отмечает резкую боль при глотании. Может быть беловатый налет на языке и миндалинах. Язык впоследствии приобретает очень характерный вид (“малиновый”) — ярко розовый и крупно зернистый.
К концу первого началу второго дня болезни появляетсявторойхарактерный симптом скарлатины – сыпь. Она появляется сразу на нескольких участках тела, наиболее густо располагаясь в складках (локтевых, паховых). Ее отличительной особенностью является то, что ярко-красная мелкоточечная скарлатинозная сыпь расположена на красном фоне, что создает впечатление общей сливной красноты. При надавливании на кожу остаетсябелая полоска. Сыпь может быть распространена по всему телу, но всегда остаетсячистым(белым) участок кожи между верхней губой и носом, а также подбородок. Зуд гораздо менее выражен, чем при ветряной оспе.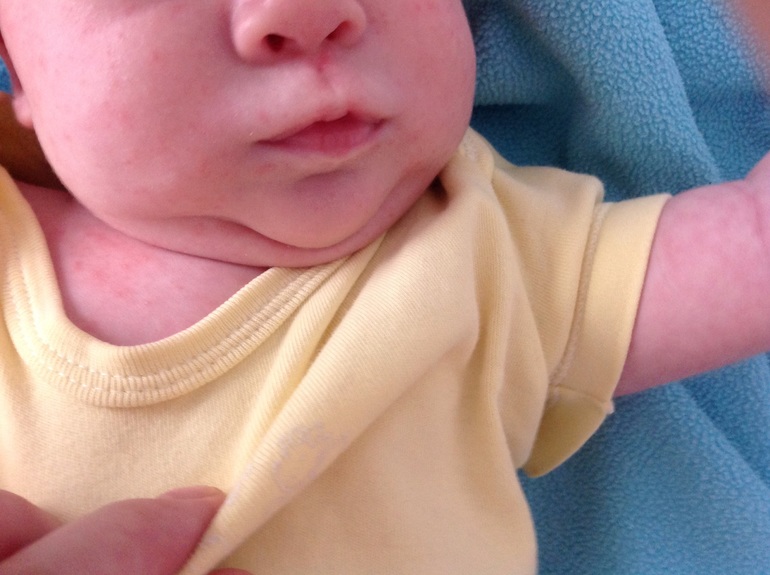
Сыпь держится до 2 до 5 дней. Несколько дольше сохраняются проявления ангины (до 7 – 9 дней).
Лечение скарлатины обычно проводят сприменением антибиотиков, так как возбудитель скарлатины – микроб, который можно удалить с помощью антибиотиков истрогого соблюдения постельного режима. Также очень важно местное лечение ангины и проведение дезинтоксикации (выведения из организма токсинов, которые образуются в процессе жизнедеятельности микроорганизмов – для этого дают обильное питье). Показаны витамины, жаропонижающие средства. Скарлатина также имеет достаточносерьезные осложнения. До применения антибиотиков скарлатина часто заканчивалась развитием ревматизмас формированием приобретенных пороков сердца или заболеваний почек. В настоящее время, при условии грамотно назначенного лечения и тщательного соблюдения рекомендаций, такие осложнения редки.
Скарлатиной болеют практически исключительно дети потому, что с возрастом человек приобретает устойчивость к стрептококкам.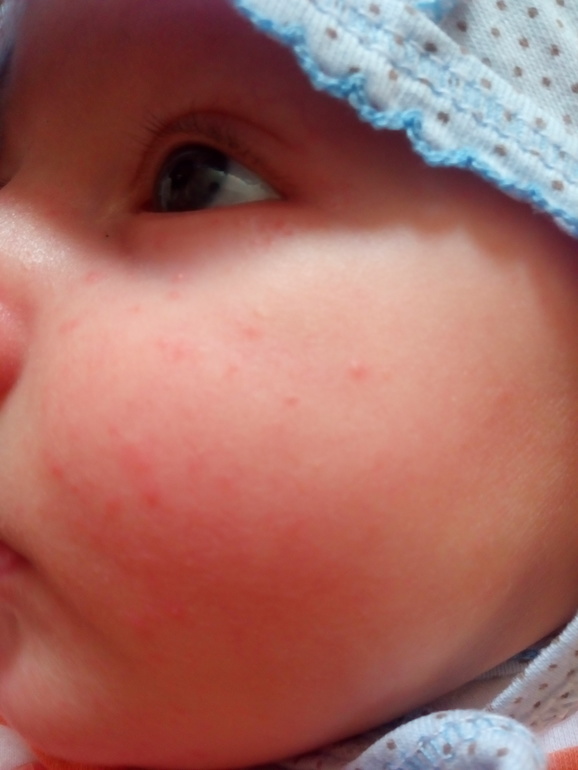 Переболевшие также приобретают стойкий иммунитет.
Переболевшие также приобретают стойкий иммунитет.
Памятка для родителей.
Коклюш–острое инфекционное заболевание, которое характеризуется длительным течением. Отличительный признак болезни – спазматический кашель.
Механизм передачи инфекции воздушно – капельный. Особенностью коклюша является высокая восприимчивость к нему детей, начиная с первых дней жизни.
С момента контакта с больным коклюшем до появления первых признаков болезни проходитот 3 до 15 дней. Особенностью коклюшаявляется постепенное нарастание кашля в течение 2 – 3 недель после его появления.
Типичные признаки коклюша:
- · упорный усиливающийся кашель, постепенно переходящий в приступы спазматического кашля (серия кашлевых толчков, быстро следующая друг за другом на одном выдохе) с судорожным вдохом, сопровождающимся свистящим протяжным звуком. У грудных детей такой кашель может привести к остановке дыхания. Приступы кашля усиливаются ночью и заканчиваются выделением небольшого количества вязкой мокроты, иногда рвотой;
- · одутловатость лица, кровоизлияния в склеры;
- · язвочка на уздечке языка (вследствие её травмирования о края зубов, так как во время приступа кашля язык до предела высовывается наружу, кончик его загибается кверху).

Коклюш нередко осложняется бронхитами, отитом, пневмонией, выпадениями прямой кишки, пупочной и паховой грыжами.
После перенесенного коклюша длительное время (несколько месяцев) могут возвращаться приступы кашля, особенно, если ребенок простудится или при физической нагрузке.
Единственной надежной профилактикой против коклюшаявляется вакцинацияАКДС — вакциной, которая включена в Национальный календарь прививок. Опасения родителей, связанные с угрозой вредного воздействия вакцины, необоснованны. Качество АКДС – вакцины по своим свойствам не уступает вакцинам, выпускаемым в других странах.
Памятка для родителей.
Острые кишечные инфекции-это большая группа заболеваний, которые протекают с более или менее похожими симптомами, но вызываться могут огромным количеством возбудителей: бактериями, вирусами, простейшими микроорганизмами.
Летом количество кишечных инфекций у детей неминуемо растет. Причин этому несколько.
Во-первых, летом в пищу употребляется большое количество сырых овощей, фруктов и ягод, на немытой поверхности которых обитает огромное количество микробов, в т. ч. потенциально опасных.
Во-вторых, летом дети много времени проводят на улице, и не всегда даже их родители вспоминают, чтоеда чистыми руками — обязательное правило.
Третья причина: летом, попадая в продукты питания (молочные продукты, мясо, рыбу, бульоны), некоторые болезнетворные микроорганизмы размножаются с огромной скоростью и быстро достигают того количества, которое с успехом прорывает защитные барьеры желудочно-кишечного тракта.
От момента внедрения возбудителяв желудочно-кишечный тракт до начала заболевания может пройти от нескольких часов до 7 дней.
Заболевание начинаетсяс повышения температуры тела, недомогания, слабости, вялости. Аппетит резко снижен, быстро присоединяется тошнота, рвота.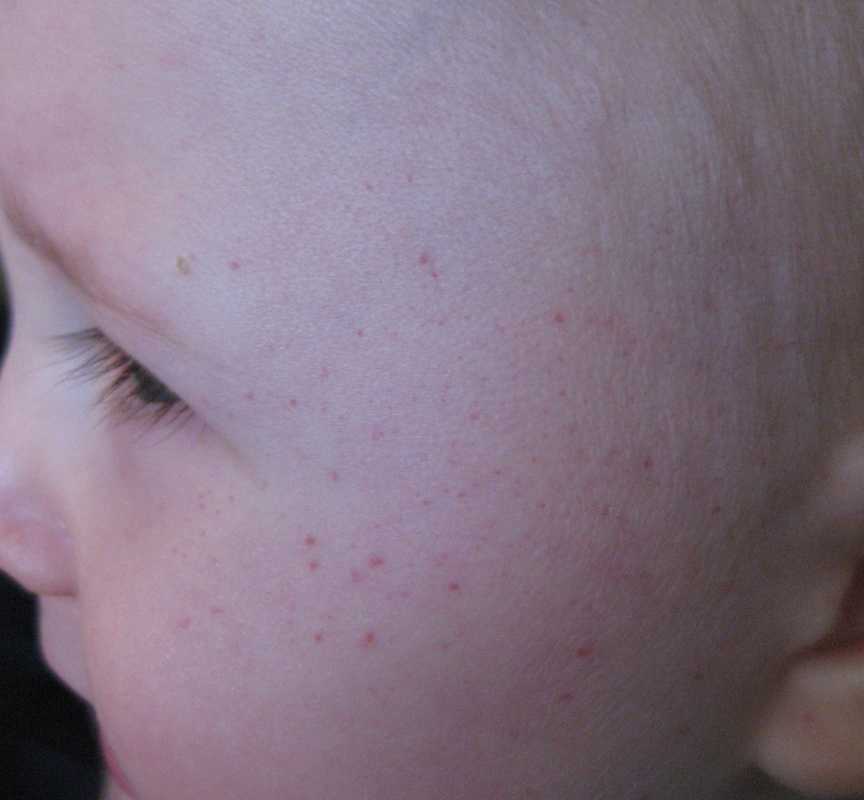 Стул жидкий, частый с примесями. Следствием потери жидкости является сухость слизистых оболочек и кожи, черты лица заостряются, ребенок теряет в массе, мало мочится. Выражение лица страдальческое. Если у вашего ребенка появились вышеперечисленные признаки болезни – немедленно вызывайте врача.Самолечение недопустимо.
Стул жидкий, частый с примесями. Следствием потери жидкости является сухость слизистых оболочек и кожи, черты лица заостряются, ребенок теряет в массе, мало мочится. Выражение лица страдальческое. Если у вашего ребенка появились вышеперечисленные признаки болезни – немедленно вызывайте врача.Самолечение недопустимо.
Профилактика кишечных инфекцийтребует неукоснительного соблюдения общегигиенических мер в быту, при приготовлении пищи и во время еды.
В летнее время все пищевые продукты следует закрывать от мух. Готовая пища должна храниться в холодильнике: при низкой температуре, даже в случае попадания в пищу микробов, они не смогут размножаться. К заболеванию может привести и неразборчивость при покупке продуктов, употребляемых в пищу без термической обработки — с рук, вне рынков, где они не проходят санитарный контроль. При купании в открытых водоемах ни в коем случае нельзя допускать заглатывания воды. Если едите на пляже, протрите руки хотя бы специальными влажными салфетками.
И помните, что личный пример родителей — лучший способ обучения ребенка.
Памятка для родителей.
Туберкулез— хроническое инфекционное заболевание, вызываемое микобактериями туберкулеза человеческого ,поражающими в большей мере органы дыхания, а также все органы и системы организма.
Источником инфекцииявляются больные туберкулезом люди. Наиболее распространенным является воздушный путь заражения. Факторами передачи служат носоглоточная слизь, мокрота и пыль, содержащиебактерии.
Размножение бактерий туберкулеза в организме ребенка ведет к значительным функциональным расстройствам с явлениями интоксикации: появляется раздражительность или, наоборот, заторможенность, быстрая утомляемость, головная боль, потливость.Температура тела повышается до 37.2 — 37.3о, нарушаются сон и аппетит. При длительном течении болезни ребенок худеет, кожа становится бледной, отмечается склонность к воспалительным заболеваниям. Для детей типична реакция со стороны лимфатических узлов: они увеличиваются в размерах, становятся плотными. При отсутствии лечения возможен переход болезни в более тяжелые формы.
Для детей типична реакция со стороны лимфатических узлов: они увеличиваются в размерах, становятся плотными. При отсутствии лечения возможен переход болезни в более тяжелые формы.
Для диагностикитуберкулезной интоксикации важное значение имеет определение инфицированности с помощьютуберкулиновых проб, а для детей с 12 лет — ещё и с помощьюфлюорографии.
Для профилактики туберкулеза очень важно: вести здоровый образ жизни, строго соблюдать санитарно — гигиенические правила: мыть руки перед едой, не употреблять в пищу немытые овощи и фрукты, а также молочные продукты, не прошедшие санитарный контроль, полноценно питаться, заниматься спортом, обращать внимание на изменения в состоянии здоровья.
Важным моментом для предупреждения туберкулеза является ежегодная постановка пробы Манту, которая дает положительный результат при проникновении патогенных бактерий в организм ребенка.
22 Распространенные кожные высыпания, изображения, причины и лечение
Сыпь — это любой участок раздраженной или опухшей кожи на теле. Сыпь часто сопровождается зудом и болезненностью и может проявляться по-разному на разных тонах кожи. Хотя их часто называют красными, на более темных тонах кожи они могут быть фиолетовыми, серыми или белыми.
Сыпь часто сопровождается зудом и болезненностью и может проявляться по-разному на разных тонах кожи. Хотя их часто называют красными, на более темных тонах кожи они могут быть фиолетовыми, серыми или белыми.
Существует много различных причин сыпи. Вот список из 22 возможных причин с картинками.
Внимание: впереди графические изображения.
Укусы блох
Поделиться на PinterestУкусы блох на голени вызывают красные шишки и струпья. Библиотека изображений Анжелы Хэмптон / Alamy Stock Photo
- обычно располагаются скоплениями на голенях и ступнях
- зудящие, небольшие красные бугорки на светлой коже и более сливового цвета на более темной коже
- симптомы появляются сразу после укуса
Читать полностью статья о блохах.
Пятая болезнь
Поделиться на PinterestПятая болезнь — это вирусное заболевание, вызываемое парвовирусом, который может вызывать сыпь в виде «пощечины». Карделен Янган Википедия
- симптомы включают головную боль, утомляемость, небольшую лихорадку, боль в горле, насморк, диарею и тошноту
- дети чаще, чем взрослые, испытывают сыпь на щеках более темные тона кожи
- обычно после сыпи на лице, кружевная сыпь может появиться на руках, ногах и верхней части тела и может быть более заметной после горячего душа или ванны
Прочитайте статью о пятой болезни полностью.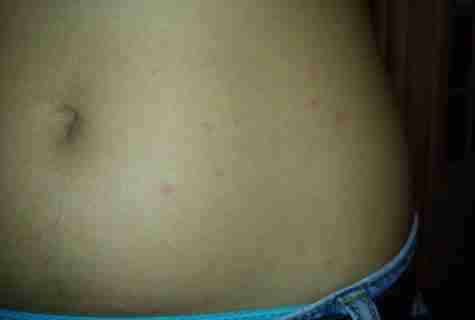
Розацеа
Поделиться на PinterestWeinkle, A.P., Doktor, V., & Emer, J. (2015). Обновленная информация о лечении розацеа. Клиническая, косметическая и исследовательская дерматология, 8, 159–177. https://doi.org/10.2147/CCID.S58940
- хроническое (длительное) заболевание кожи, которое проходит через циклы угасания и рецидива
- рецидивы могут быть вызваны острой пищей, алкогольными напитками, солнечным светом, стрессом и кишечные бактерии Helicobacter pylori
- четыре подтипа розацеа охватывают широкий спектр симптомов
- общие симптомы включают покраснение лица, выпуклые красные бугорки, покраснение лица, сухость кожи и чувствительность кожи
- на более темных тонах кожи могут появиться коричневые или желтовато-коричневые бугорки и сыпь может иметь темную окраску
Прочитайте статью о розацеа полностью.
Импетиго
Поделиться на Pinterest На этом изображении также изображено импетиго на темной коже.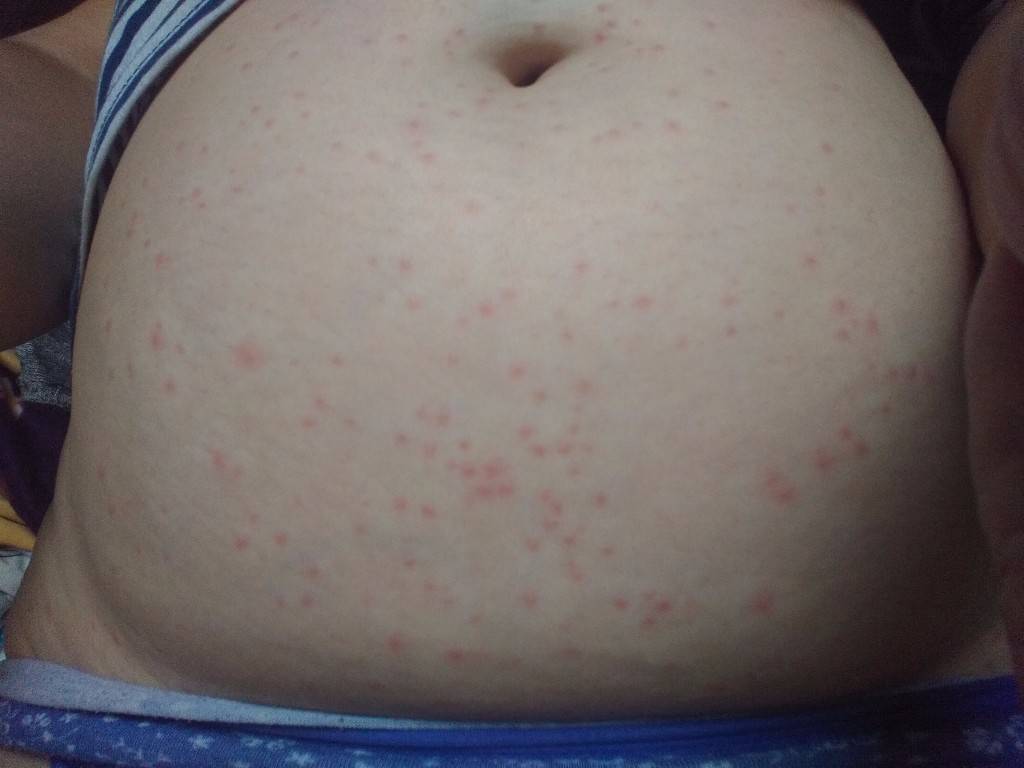 Фотография предоставлена Груком Да Огером/Викимедиа
Фотография предоставлена Груком Да Огером/Викимедиа
- наиболее часто встречается у детей в возрасте от 2 до 5 лет, но может возникать в любом возрасте
- часто располагается в области рта, подбородка и носа
- раздражающая сыпь и заполненные жидкостью волдыри, которые легко лопаются и образуют мед цветная корка
- также может казаться коричневой, фиолетовой или серой на более темных тонах кожи
Прочитайте статью об импетиго полностью.
Стригущий лишай
Поделиться на PinterestСтригущий лишай на лице у ребенка. BSIP SA / Alamy Stock Photo
- зудящие, круглые шелушащиеся пятна с приподнятыми краями
- на светлой коже пятна могут быть розовыми или красными
- на более темной коже пятна могут быть серыми или коричневыми
- кожа в середине кольца выглядит чище , и края кольца могут расходиться наружу
Прочитать статью о стригущем лишае полностью.
Контактный дерматит
Поделиться на PinterestКонтактный дерматит руки. vvoe/Shutterstock
vvoe/Shutterstock
- появляется через несколько часов или дней после контакта с аллергеном
- имеет видимые границы и обычно появляется там, где ваша кожа соприкасалась с раздражающим веществом
- на светлой коже может казаться красной
- на более темной коже может быть менее заметной
- могут быть мокнущие, сочащиеся или покрывающиеся волдырями
- обычно зудящие, шелушащиеся или грубые
Прочитайте статью о контактном дерматите полностью.
Аллергическая экзема
Поделиться на PinterestДмитрий СИМАКОВ/Getty Images
- может напоминать ожог
- часто встречается на кистях и предплечьях
- кожа зудит, покрывается чешуйками или ссадинами
- могут иметь мокнущие, сочащиеся или покрывающиеся волдыри
- на светлой коже может казаться красной
- на более темных тонах кожи он может вызывать появление более темных коричневых, фиолетовых или серых пятен
Прочитайте статью об аллергической экземе полностью.
Болезнь рук, ящура
Поделиться на Pinterest Ящур MidgleyDJ на en.wikipedia, CC BY-SA 3.0, через Wikimedia Commons
- обычно поражает детей в возрасте до 5 лет
- болезненные, красные волдыри во рту, на языке и деснах
- плоские или приподнятые красные пятна, расположенные на ладонях рук и подошвах ног
- на более темных тонах кожи, может быть цвета кожи или серовато-коричневого цвета
- пятна могут также появляться на ягодицах или в области гениталий
Прочитать статью полностью о заболеваниях рук, ящуров и рта.
Сыпь от подгузников
Поделиться на Pinterest
- на участках, контактирующих с подгузником
- кожа выглядит красной, влажной и немного светлее или темнее обычного цвета кожи
- может быть теплой на ощупь
Прочитайте статью о пеленочном дерматите полностью.
Экзема
Поделиться на PinterestBenislav/Shuttertstock
- сухая, грубая, шелушащаяся, воспаленная и раздраженная кожа
- пораженные участки могут быть красными и зудящими0014
- на более темных тонах кожи она может проявляться в виде темно-коричневых или серых пятен
Прочитайте статью об экземе полностью.
Псориаз
Поделиться на PinterestПсориаз — это воспалительное заболевание кожи, при котором на коже появляются сухие шелушащиеся бляшки. Это опосредовано иммунной системой, и генетика, вероятно, также играет роль. Vitek2808/Shutterstock
- чешуйчатые, серебристые, резко очерченные участки кожи
- на более темных тонах кожи они могут выглядеть темнее окружающей кожи или могут казаться фиолетовыми
- обычно локализуется на коже головы, локтях, коленях и нижней части спины
- может быть зудящим или бессимптомным
Прочитайте статью о псориазе полностью.
Ветряная оспа
Поделиться на PinterestРебенок с ветряной оспой Grook da oger, CC BY-SA 4.0, via Wikimedia Commons тон кожи, он может быть красным, таким же, как естественный тон кожи, или немного темнее; струпья могут казаться серыми
Прочитайте статью о ветряной оспе полностью. системная красная волчанка симптомы, которые варьируются от сыпи до язвы
системная красная волчанка симптомы, которые варьируются от сыпи до язвы
Прочтите статью о системной красной волчанке (СКВ) полностью.
Поделиться на Pinterestchatuphot/Shutterstock
- болезненная сыпь, которая может вызывать жжение, покалывание или зуд даже при отсутствии волдырей
- скопления наполненных жидкостью волдырей, которые легко лопаются и выделяют сочащуюся жидкость
- сыпь в виде полос, которая чаще всего появляется на туловище, но может появляться и на других частях тела, включая лицо
- может сопровождаться при низкой температуре, ознобе, головной боли или усталости
Прочтите статью об опоясывающем лишае полностью.
Целлюлит
Поделиться на PinterestЦеллюлит голеней. TisforThan/Shutterstock
Это состояние требует неотложной медицинской помощи. Требуется неотложная помощь.
- вызывается бактериями или грибками, проникающими через трещины или порезы на коже
- имеет тенденцию быть красной или розовой
- может казаться менее заметным на более темных тонах кожи, а также может выглядеть коричневым, серым или фиолетовым
- болезненным , опухшая кожа с выделениями или без них, которая быстро распространяется
- горячая и нежная на ощупь
- может быть признаком серьезной инфекции, требующей медицинской помощи
Прочитайте статью о целлюлите полностью.
Лекарственная аллергия
Поделиться на Pinterest
Это состояние требует неотложной медицинской помощи. Требуется неотложная помощь.
- зуд от легкого до сильного, красная сыпь может появиться через несколько дней или недель после приема лекарства
- тяжелая лекарственная аллергия может быть опасной для жизни, симптомы включают сыпь, волдыри, крапивницу, учащенное сердцебиение, отек, зуд и затрудненное дыхание
- другие симптомы включают лихорадку, расстройство желудка и крошечные фиолетовые или красные точки на коже
Прочитайте полную статью об аллергии на лекарства.
Чесотка
Поделиться на PinterestЧуда — это кожное зудящее заражение клещами. Общественное достояние, через Wikimedia Commons
- симптомы могут появиться через 2-5 недель
- очень зудящая сыпь с небольшими бугорками, которые могут быть чешуйчатыми
- выпуклые, белые или телесные линии
Прочитать статью о чесотке полностью .
Корь
Поделиться на PinterestКорь на туловище ребенка phichet chaiyabin/Shutterstock
- симптомы включают лихорадку, боль в горле, покраснение слезящихся глаз, потерю аппетита, кашель и насморк
- в зависимости от тона кожи сыпь может быть красной, телесного цвета или темнее естественного цвета кожи
- сыпь распространяется с лица вниз по телу через 3–5 дней после появления первых симптомов
- во рту могут появляться крошечные белые пятна с синевато-белыми центрами на красном фоне
Прочитать статью о кори полностью.
Укус клеща
Поделиться на PinterestAitor Diago/Getty Images
- безболезненно и вызывает лишь незначительные признаки и симптомы, такие как изменение цвета кожи, отек или язвы на коже
- сыпь, ощущение жжения или волдыри
- затрудненное дыхание , что требует немедленной медицинской помощи
- клещ часто остается прикрепленным к коже в течение длительного времени
- укусы редко появляются группами
- могут выглядеть как мишень, круглые, расширяющиеся — у 70-80 процентов людей с болезнью Лайма будет эта сыпь
Прочитайте полную статью об укусах клещей.
Себорейная экзема
Поделиться на PinterestZay Nyi Nyi/Shutterstock
- желтые или белые шелушащиеся пятна, которые отслаиваются
- пораженные участки могут быть красными — хотя они могут казаться бледными на более темных тонах кожи — зудящими, жирными, желтоватыми белые пятна
- возможно выпадение волос в области высыпаний
Прочитайте статью о себорейной экземе полностью.
Скарлатина
Поделиться на PinterestРебенок с сыпью от скарлатины и розовыми щеками badobadop, CC BY-SA 3.0, через Wikimedia Commons
- возникает одновременно с инфекцией ангины или сразу после нее ощущение «наждачной бумаги»
- ярко-красный язык
- у людей со светлым оттенком кожи может быть ярко-красная сыпь по всему телу (но не на ладонях рук и подошвах ног)
- у людей с более темным оттенком кожи , может быть труднее увидеть сыпь, но их кожа будет иметь текстуру, похожую на наждачную бумагу
Прочитайте статью о скарлатине полностью.
Болезнь Кавасаки
Поделиться на Pinterest
Это состояние требует неотложной медицинской помощи. Требуется неотложная помощь.
- обычно поражает детей в возрасте до 5 лет. оттенки кожи
- может вызвать серьезные проблемы с сердцем
Прочитайте полную статью о болезни Кавасаки.
Контактный дерматит
Контактный дерматит является одной из наиболее распространенных причин сыпи. Этот тип сыпи возникает при непосредственном контакте кожи с инородным веществом, которое вызывает побочную реакцию, приводящую к появлению сыпи. Возникающая сыпь может быть зудящей, красной или воспаленной.
Возможные причины контактного дерматита включают:
- косметические средства
- мыло
- стиральный порошок
- красители для одежды
- химикаты в каучуке, резине или латексе
- ядовитые растения, такие как ядовитый дуб, ядовитый плющ или ядовитый сумах
Лекарства
. Они могут образоваться в результате:
Они могут образоваться в результате:
- аллергической реакции на лекарство
- побочного действия лекарства
- фотосенсибилизации от лекарства
Другие причины
Другие возможные причины сыпи включают следующее:
- Иногда сыпь может появиться в области укуса насекомого, например, при укусе блохи. Укусы клещей вызывают особую тревогу, потому что они могут передавать болезни.
- Атопический дерматит, наиболее распространенная форма экземы, представляет собой сыпь, которая чаще встречается у людей, страдающих астмой или аллергией. Сыпь часто бывает красноватой, хотя у людей с более темным оттенком кожи она может быть цвета кожи или темнее. Он может быть зудящим с чешуйчатой текстурой.
- Псориаз — это распространенное заболевание кожи, которое может вызывать чешуйчатую, зудящую, красную или лиловую сыпь на коже головы, локтях и суставах.
- Себорейная экзема — это тип экземы, который чаще всего поражает кожу головы и вызывает покраснение, шелушение и перхоть.
 Это также может произойти на ушах, бровях или носу. Когда у младенцев это есть, это известно как колыбельная кепка.
Это также может произойти на ушах, бровях или носу. Когда у младенцев это есть, это известно как колыбельная кепка. - Системная красная волчанка — аутоиммунное заболевание, которое может вызвать сыпь на щеках и носу. Эта сыпь известна как «бабочка» или скуловая сыпь.
- Розацеа — это хроническое кожное заболевание неизвестной этиологии. Существует несколько видов розацеа, но для всех характерны покраснение и сыпь на лице.
- Стригущий лишай — это грибковая инфекция, вызывающая характерную кольцевидную сыпь. Тот же самый грибок, который вызывает стригущий лишай на теле и коже головы, также вызывает зуд спортсменов и эпидермофитию стоп.
- Сыпь от подгузников является распространенным раздражением кожи у младенцев и детей ясельного возраста. Это может быть связано с длительным воздействием мокрого подгузника.
- Чесотка — это заражение крошечными клещами, которые живут на коже и внедряются в нее. Вызывает бугристую, зудящую сыпь.
- Целлюлит — это бактериальная инфекция кожи.
 Обычно это выглядит как красная опухшая область, болезненная и нежная на ощупь. Если не лечить, инфекция, вызывающая целлюлит, может распространиться и стать опасной для жизни.
Обычно это выглядит как красная опухшая область, болезненная и нежная на ощупь. Если не лечить, инфекция, вызывающая целлюлит, может распространиться и стать опасной для жизни.
Причины сыпи у детей
Дети особенно подвержены сыпи, которая развивается в результате болезней:
- Ветряная оспа вызывается вирусом, и сыпь характеризуется небольшими зудящими бугорками и волдырями, которые образуются по всему телу.
- Корь — это вирусная респираторная инфекция, которая вызывает широко распространенную сыпь, состоящую из зудящих красных бугорков.
- Скарлатина – это инфекция, вызываемая бактериями группы A Streptococcus , которые вырабатывают токсин, вызывающий ярко-красную сыпь или сыпь цвета кожи, напоминающую наждачную бумагу.
- Болезнь рук, ящуров и рта — это вирусная инфекция, которая может вызывать красные пятна во рту и сыпь на руках и ногах.
- Пятая болезнь — это вирусная инфекция, вызывающая красную плоскую сыпь на туловище, руках и ногах.

- Болезнь Кавасаки — редкое, но серьезное заболевание, которое вызывает сыпь и лихорадку на ранних стадиях и может привести к сердечным осложнениям.
- Импетиго — это заразная бактериальная инфекция, вызывающая зудящую корковую сыпь и желтые, наполненные жидкостью язвы на пораженных участках, таких как лицо, шея или руки.
Вы можете лечить большинство контактных высыпаний, но это зависит от причины. Следуйте этим рекомендациям, чтобы облегчить дискомфорт и ускорить процесс заживления:
- Используйте мягкие, нежные моющие средства вместо ароматизированного кускового мыла.
- Используйте теплую воду вместо горячей для мытья кожи и волос.
- Промокните сыпь насухо, вместо того, чтобы растирать ее.
- Дайте сыпи дышать. По возможности не закрывайте его одеждой.
- Прекратите пользоваться новой косметикой или лосьонами, которые могли вызвать сыпь.
- Нанесите увлажняющий лосьон без запаха на участки, пораженные экземой.

- Не расчесывайте сыпь, так как это может усугубить ее и привести к инфекции.
- Нанесите крем с гидрокортизоном, отпускаемый без рецепта, на пораженный участок, если сыпь сильно зудит и вызывает дискомфорт. Лосьон с каламином также может помочь облегчить сыпь от ветряной оспы, ядовитого плюща или ядовитого дуба.
- Примите ванну с овсянкой. Это может успокоить зуд, связанный с сыпью от экземы или псориаза. Вот как сделать овсяную ванну.
- Регулярно мойте волосы и кожу головы шампунем от перхоти, если у вас есть перхоть и сыпь. Лечебный шампунь от перхоти обычно продается в аптеках, но ваш врач может назначить более сильные шампуни, если они вам нужны.
Лекарства, отпускаемые без рецепта (OTC)
Поговорите с врачом, который может порекомендовать безрецептурные лекарства, такие как ибупрофен или ацетаминофен, для облегчения легкой боли, связанной с сыпью.
Избегайте длительного приема этих лекарств, поскольку они могут иметь побочные эффекты. Спросите у медицинского работника, как долго вам безопасно их принимать. Возможно, вы не сможете принимать их, если у вас есть заболевания печени или почек или язва желудка в анамнезе.
Спросите у медицинского работника, как долго вам безопасно их принимать. Возможно, вы не сможете принимать их, если у вас есть заболевания печени или почек или язва желудка в анамнезе.
Позвоните медицинскому работнику, если сыпь не проходит домашними средствами. Вам также следует связаться с ними, если вы испытываете другие симптомы в дополнение к сыпи и подозреваете, что у вас есть заболевание.
Если у вас еще нет врача, вы можете воспользоваться инструментом Healthline FindCare, чтобы найти специалиста рядом с вами.
Немедленно обратитесь в больницу, если вы испытываете сыпь вместе с любым из следующих симптомов:
- усиливающаяся боль или изменение цвета в области сыпи
- стеснение или зуд в горле
- затрудненное дыхание
- отек лица или конечности
- лихорадка 100,4°F (38°C) или выше
- спутанность сознания
- головокружение
- сильная боль в голове или шее
- повторная рвота или диарея
Обратитесь к врачу, если у вас есть сыпь, а также другие системные симптомы, включая:
- боль в суставах
- боль в горле
34 красный цвет полоски или болезненные участки рядом с сыпью
- недавний укус клеща или животного
Ваш лечащий врач проведет медицинский осмотр и осмотрит вашу сыпь. Ожидайте ответов на вопросы о вашем:
Ожидайте ответов на вопросы о вашем:
- сыпь
- история болезни
- диета
- недавнее использование продуктов или лекарств
- гигиена
Ваш лечащий врач может также: count
Ваш лечащий врач может также прописать лекарство или лечебный лосьон для облегчения сыпи. Большинство людей могут эффективно лечить сыпь с помощью медицинских процедур и домашнего ухода.
Следуйте этим советам, если у вас есть сыпь:
- Используйте домашние средства, чтобы успокоить легкие контактные высыпания.
- Определите потенциальные триггеры сыпи и избегайте их, насколько это возможно.
- Позвоните медицинскому работнику, если сыпь не проходит при домашнем лечении. Вам также следует связаться с ними, если вы испытываете другие симптомы в дополнение к сыпи и подозреваете, что у вас есть заболевание.

- Внимательно следуйте назначенным врачом методам лечения. Поговорите с врачом, если ваша сыпь сохраняется или ухудшается, несмотря на лечение.
Healthline и наши партнеры могут получать часть доходов, если вы совершите покупку по ссылке выше.
Прочитайте статью на испанском языке.
Сыпь на руках и ногах: общие причины и лечение
Сыпь характеризуется изменением цвета и текстуры кожи. На них могут быть волдыри, они могут чесаться или болеть. Сыпь, которая появляется на руках и ногах, имеет широкий спектр основных причин.
Мы рассмотрим некоторые распространенные состояния, вызывающие сыпь на руках и ногах. Мы также рассмотрим варианты лечения, которые вы можете попробовать дома или под наблюдением врача.
| Обычные причины сыпи на руках и ногах | Обзор | |
| рука, нога и ротовая болезнь | . кольцевидная гранулема | chronic, degenerative skin condition with an unknown cause |
| dyshidrotic eczema (dyshidrosis, pompholyx) | itchy, common form of eczema | |
| impetigo | contagious, bacterial skin infection | |
| hand-foot syndrome (акральная эритема или ладонно-подошвенная эритродизестезия) | побочный эффект некоторых химиотерапевтических препаратов | |
| эпидермофития стопы | заразная грибковая инфекция |
Сыпь на руках и ногах может быть вызвана факторами окружающей среды, такими как раздражители или аллергены. Они также могут быть результатом заболеваний или инфекций.
Они также могут быть результатом заболеваний или инфекций.
Некоторые распространенные причины сыпи на руках и ногах включают:
Заболевания рук, ног и рта
e
Заболевания рук, ног и рта — это заразная инфекция, вызываемая несколькими вирусами, включая вирус Коксаки. Любой человек может заболеть болезнью рук, ящуров и рта, хотя чаще всего это происходит у младенцев и детей.
Это состояние вызывает сыпь на руках и ногах, а также язвы во рту и на языке. При этом состоянии у вас может возникнуть лихорадка и боль в горле.
Сыпь на руках и ногах, вызванная этим заболеванием, иногда вызывает образование волдырей и может быть болезненной, но не зудящей. В некоторых случаях он может появиться и на ягодицах.
Gra Кольцевидная гранулема
Кольцевидная гранулема — это хроническое дегенеративное заболевание кожи с неизвестной причиной. Существует пять признанных типов:
- Локализованная гранулема Аннуларе
- ОБЩИЕ ИЛИ СЕМЕРИНАЯ Гранулема Аннуларе
- Подкожная гранулема Аннуляре
- Перфорирующая гранулума Аннуларе
- Линейная гранулума
9 0001. образование узелков на стопах, кистях и пальцах.
образование узелков на стопах, кистях и пальцах.
Эти узелки маленькие и твердые, но обычно не вызывают зуда. Кольца обычно проходят сами по себе без лечения в течение от нескольких месяцев до двух лет. Однако они могут вернуться.
Кольцевидная гранулема чаще встречается у женщин, чем у мужчин, и имеет тенденцию возникать в молодом взрослом возрасте.
Дисгидротическая экзема (дисгидроз, помфоликс)
Эта очень зудящая, распространенная форма экземы вызывает глубоко сидящие волдыри на ладонях, краях пальцев, подошвах и боках стоп и пальцев ног. Волдыри могут стать большими и болезненными и могут сохраняться в течение нескольких недель.
Вспышки дисгидротической экземы часто совпадают с сезонной аллергией весной и летом. Это чаще встречается у женщин, чем у мужчин. Это состояние неизлечимо, но его симптомы можно успешно лечить. Это не заразно.
Импетиго
Эта очень заразная бактериальная кожная инфекция начинается с сочащейся сыпи красных язв вокруг рта и носа, которые могут распространяться на руки и ноги при прикосновении. Когда язвы лопаются, на них образуются коричневато-желтые корки.
Когда язвы лопаются, на них образуются коричневато-желтые корки.
Сыпь может быть зудящей и болезненной. Импетиго чаще всего встречается у младенцев и детей. Зуд и болезненность являются другими симптомами.
Ладонно-подошвенный синдром (акральная эритема или ладонно-подошвенная эритродизестезия)
Это состояние является побочным эффектом некоторых химиотерапевтических препаратов, используемых для лечения рака. Он характеризуется болью, отеком и покраснением одной или обеих ладоней и подошв ног. Это также может вызвать покалывание, жжение и волдыри. В тяжелых случаях могут возникнуть глубокие трещины на коже и сильная боль.
Эпидермофития стопы
Эпидермофития стопы вызывается заразной грибковой инфекцией. Он обычно начинается между пальцами ног и распространяется на всю стопу. Это состояние характеризуется чешуйчатой красной сыпью, которая зудит.
В некоторых случаях грибок стопы может распространиться на руки. Скорее всего, это произойдет, если вы будете ковырять или царапать сыпь на ногах.
Эпидермофития стоп возникает из-за того, что очень потные ноги остаются зажатыми в обуви. Он также может передаваться на полах в раздевалках и душевых.
Многие виды сыпи на руках и ногах можно лечить в домашних условиях, но некоторые из них требуют медицинского лечения в зависимости от их основной причины и степени тяжести.
Существует ряд безрецептурных и домашних средств от сыпи, которые могут облегчить зуд и боль, а также уменьшить появление сыпи. Вы можете добиться наибольшего успеха, объединив несколько.
Домашнее лечение включает:
- местное применение безрецептурного гидрокортизонового крема
- местное применение противозудных препаратов, содержащих прамоксин
- местное применение лидокаина или других видов обезболивающих
- холодные компрессы
- пероральные антигистаминные препараты
- пероральные обезболивающие, такие как ацетаминофен или ибупрофен
- прохладные овсяные ванны
- пыльца
Если у вас дисгидротическая экзема: Избегайте кобальта и никеля в продуктах питания и предметах повседневного обихода. К продуктам, содержащим кобальт, относятся моллюски, рыба и листовые зеленые овощи. Продукты, содержащие никель, включают шоколад, соевые бобы и овсянку.
К продуктам, содержащим кобальт, относятся моллюски, рыба и листовые зеленые овощи. Продукты, содержащие никель, включают шоколад, соевые бобы и овсянку.
Если у вас импетиго: Может помочь очистка и замачивание волдырей и удаление корочек каждые несколько дней. Покройте область кремом с антибиотиком и наложите свободную повязку после обработки.
Если сыпь не проходит, врач может порекомендовать следующее:
- инъекции кортикостероидов
- жидкий азот, наносимый непосредственно на сыпь, чтобы заморозить участок и удалить поражения
- пероральные препараты для снижения реакций иммунной системы
- световая терапия с использованием лазера
- дренирование волдырей
- антибиотики в случае инфекции
Любая болезненная сыпь, сопровождающаяся лихорадкой или высыпаниями, которые выглядят инфицированными, должна быть показана врачу. Вам также следует обратиться за медицинской помощью, если у вас сыпь, которая не проходит легко при лечении, которое вы используете дома.
Ваш врач может диагностировать сыпь визуально после сбора анамнеза. В некоторых случаях вам также могут потребоваться диагностические тесты, такие как:
- посев кожи
- тесты на аллергию
- биопсия поражений кожи
Если у вашего ребенка сыпь, которая не проходит в течение одного или двух дней, его должен показать педиатр. Это поможет определить причину сыпи и облегчить симптомы.
Если у вашего ребенка язвы во рту или в горле, которые не позволяют ему пить, его также следует показать врачу, чтобы избежать таких осложнений, как обезвоживание.
Поскольку такие заболевания, как энтероколиты и импетиго, заразны, обязательно мойте руки после ухода за ребенком.
Если вы больны раком и испытываете ладонно-подошвенный синдром, сообщите об этом своему врачу. Ваш врач может изменить дозировку или тип лекарства, которое вы принимаете.
Сыпь на руках и ногах может быть вызвана целым рядом состояний. Эти типы сыпи иногда проходят сами по себе или их легко лечить в домашних условиях.

