Содержание
Родильный дом №7, Новосибирск — Что такое плацента?
Анна Валентиновна Якимова, акушер-гинеколог, доктор медицинских наук рассказывает о плаценте и плацентарной недостаточности.
Рисунок с сайта http://s7ya7.zdorovo-zivi.ru
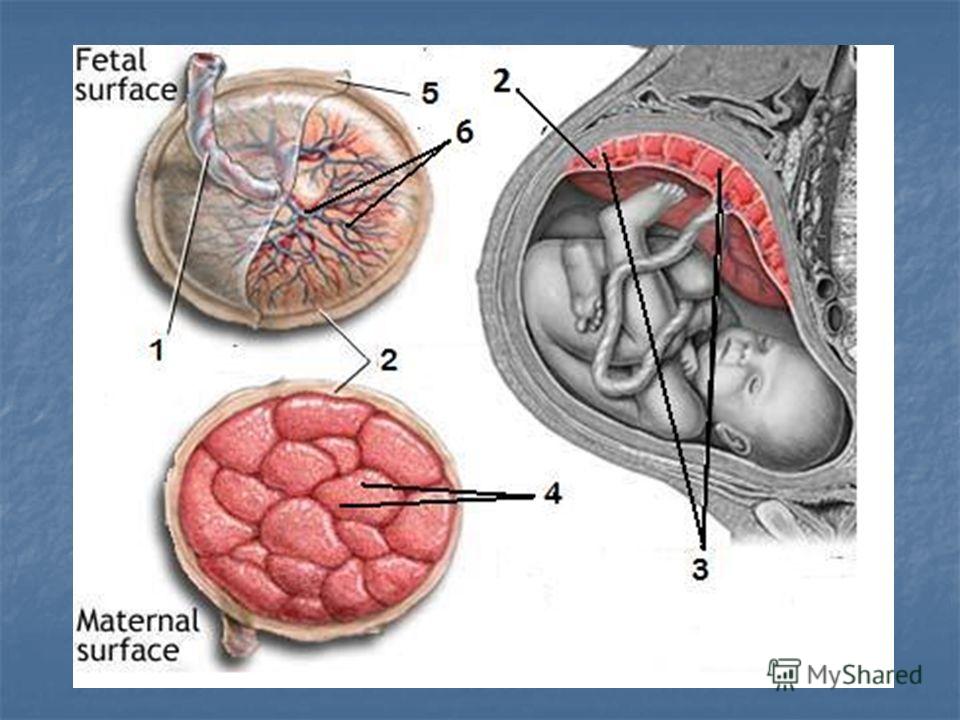
Плацента. Название органа происходит от лат. placenta — пирог, лепешка, оладья. Это внезародышевый орган, состоящий из ворсин, благодаря которому осуществляется питание, дыхание плода, отведение из его крови продуктов жизнедеятельности. Различают свободные и закрепляющие (якорные) ворсины. Плацента образуется в том месте, где имплантировался зародыш, возникает в результате соединения хориона – внезародышевой ткани с утолщенной слизистой оболочкой матки (децидуальной тканью). Несмотря на то, что кровь матери и плода не смешивается, так как их разделяет плацентарный барьер, все необходимые питательные вещества и кислород плод получает из крови матери. Кроме того, плацента вырабатывает гормоны, которые обеспечивают сохранение беременности. В плаценте различают две поверхности. Поверхность, которая обращена к плоду, называется плодной. Она покрыта гладкой оболочкой — амнионом, через который просвечивают крупные сосуды. Та, что прикреплена к стенке матки, называется материнской.
В плаценте различают две поверхности. Поверхность, которая обращена к плоду, называется плодной. Она покрыта гладкой оболочкой — амнионом, через который просвечивают крупные сосуды. Та, что прикреплена к стенке матки, называется материнской.
Основной структурной единицей плаценты является котелидон. Котиледон плаценты условно сравним с деревом. Каждый котиледон образован стволовой ворсиной, от которой, как ветви дерева, отходят ворсины второго и третьего порядка, содержащие сосуды. Центральная часть котиледона образует полость, которая окружена множеством ворсин. Между котиледонами есть пространство – меджворсинчатое, которое с материнской стороны ограничено отходящими от слизистой оболочки матки перегородками (септами). Большинство ворсин плаценты свободно погружены в межворсинчатое пространство (свободные ворсины) и омываются материнской кровью. Спиральные артерии, которые являются мелкими ветвями артерий, кровоснабжающих матку, открываются в межворсинчатое пространство и обеспечиваяют приток крови, богатой кислородом, в межворсинчатое пространство. За счет разницы давления, которое выше в артериальном русле матери по сравнению с межворсинчатым пространством, кровь, насыщенная кислородом, из устьев спиральных артерий направляется через центр котиледона к ворсинам, омывает их, достигает хориальной пластины и по разделительным септам возвращается в материнский кровоток через венозные устья. При этом кровоток матери и плода отделены друг от друга. Т.е. кровь матери и плода не смешивается между собой. Таким образом, появляется понятие плацентарного барьера: кровь матери плода не смешивается, потому, что их разделяет стенка ворсины, рыхлая соединительная ткань внутри ворсины и стенка сосуда, который находится внутри ворсины, и в котором циркулирует кровь плода.
За счет разницы давления, которое выше в артериальном русле матери по сравнению с межворсинчатым пространством, кровь, насыщенная кислородом, из устьев спиральных артерий направляется через центр котиледона к ворсинам, омывает их, достигает хориальной пластины и по разделительным септам возвращается в материнский кровоток через венозные устья. При этом кровоток матери и плода отделены друг от друга. Т.е. кровь матери и плода не смешивается между собой. Таким образом, появляется понятие плацентарного барьера: кровь матери плода не смешивается, потому, что их разделяет стенка ворсины, рыхлая соединительная ткань внутри ворсины и стенка сосуда, который находится внутри ворсины, и в котором циркулирует кровь плода.
В конце беременности плацента представляет собой мягкий диск диаметром 15-18 см, толщиной в центральной части 2-4 см, массой около 500-600 г. Общая поверхность хориальных ворсинок достигает 16 м2, что значительно больше поверхности всех легочных альвеол, а площадь их капилляров — 12 м2. Плацента, плодные оболочки и пуповина вместе образуют послед, который изгоняется из матки после рождения ребенка.
Плацента, плодные оболочки и пуповина вместе образуют послед, который изгоняется из матки после рождения ребенка.
В норме плацента прикрепляется в полости матки на ее передней или задней поверхности, иногда в области дна. Если плацента прикреплена в нижней части полости матки, близко к внутреннему отверстию шейки матки – внутреннему зеву, то ее кровоснабжение нередко оказывается недостаточным и плод может страдать от недостатки кислорода и питательных веществ – возникает явление, называемое плацентарной недостаточностью.
Плацентарная недостаточность – нарушение всех или некоторых функций плаценты, приводящее в конечном итоге к кислородному голоданию (гипоксии), задержке развития плода или его гибели и/или к досрочному прерыванию беременности.
Плацентарная недостаточность может возникать на ранних сроках развития беременности вледствие нарушения формирования плаценты, например, если спиральные артерии, снабжающие кровью ворсины, не утратят способности суживать свой просвет в ответ на воздействие сосудосуживающих веществ. Возможно нарушение развития сосудов внутри ворсин, сосуды могут сформироваться в центральной части ворсины, а не близко к ее стенке, тогда будет затруднен перенос питательных веществ из крови матери в кровь плода и поступление продуктов обмена веществ обратно. Процесс развития плацены (в частности, сосудообразование) идет в большей степени первом и втором триместрах беременности, заканчиваясь примерно в 30-32 недели. После этого срока преобладают инволютивные процессы («старение», замуровывание ворсин фибриноидом). Наряду с процессами инволюции в плаценте на протяжении беременности развиваются молодые ворсины, чаще бессосудистые, которые, однако, лишь частично компенсируют функцию зрелых ворсин, сожержащих сосуды, которые были «выпали» из циркуляции.
Возможно нарушение развития сосудов внутри ворсин, сосуды могут сформироваться в центральной части ворсины, а не близко к ее стенке, тогда будет затруднен перенос питательных веществ из крови матери в кровь плода и поступление продуктов обмена веществ обратно. Процесс развития плацены (в частности, сосудообразование) идет в большей степени первом и втором триместрах беременности, заканчиваясь примерно в 30-32 недели. После этого срока преобладают инволютивные процессы («старение», замуровывание ворсин фибриноидом). Наряду с процессами инволюции в плаценте на протяжении беременности развиваются молодые ворсины, чаще бессосудистые, которые, однако, лишь частично компенсируют функцию зрелых ворсин, сожержащих сосуды, которые были «выпали» из циркуляции.
В другом варианте развития событий плацентарная недостаточность возникает в более поздние сроки, как следствие повреждения плаценты при воспалительных процессах, диабете у беременной женщины или же при высоком артериальном давлении, когда нарушается приток крови к матке, что может возникать и при повышенной свертываемости крови матери. Считается, что именно нарушение маточно-плацентарной циркуляции играет основную роль в формировании синдрома задержки внутриутробного развития плода. До появления в акушерской практике допплерографических методов исследования не существовало неинвазивных методов исследования кровотока у в системе мать-плацента-плод. На сегодняшний день допплерометрия является наиболее предпочтительным инструментальным методом, который обеспечивает получение полезной информации в отношении выявления нарушения кровотока и определения тактики ведения беременности при плацентарной недостаочности. При наличии симптомов плацентарной недостаточности – несоответсвие высоты стояния дна матки, признаки угрозы досрочного прерывания беременности, учащенное или замедленное сердцебиение плода (норма: 120-160 ударов в минуту), измененное количество околоплодных вод – необходимо провести ультразвуковое исследование, допплерометрию кровотока в сосудах матки, пуповины и плода, а в третьем триместре – кардиотокографию. Наиболее ранним признаком нарушений функций плаценты является снижение выработки ею гормонов и белков, поэтому в беременных женщин с известным риском нарушений функций плаценты (например, если у нее есть хронический воспалительный процесс или часто/постоянно повышено артериальное давление и т.
Считается, что именно нарушение маточно-плацентарной циркуляции играет основную роль в формировании синдрома задержки внутриутробного развития плода. До появления в акушерской практике допплерографических методов исследования не существовало неинвазивных методов исследования кровотока у в системе мать-плацента-плод. На сегодняшний день допплерометрия является наиболее предпочтительным инструментальным методом, который обеспечивает получение полезной информации в отношении выявления нарушения кровотока и определения тактики ведения беременности при плацентарной недостаочности. При наличии симптомов плацентарной недостаточности – несоответсвие высоты стояния дна матки, признаки угрозы досрочного прерывания беременности, учащенное или замедленное сердцебиение плода (норма: 120-160 ударов в минуту), измененное количество околоплодных вод – необходимо провести ультразвуковое исследование, допплерометрию кровотока в сосудах матки, пуповины и плода, а в третьем триместре – кардиотокографию. Наиболее ранним признаком нарушений функций плаценты является снижение выработки ею гормонов и белков, поэтому в беременных женщин с известным риском нарушений функций плаценты (например, если у нее есть хронический воспалительный процесс или часто/постоянно повышено артериальное давление и т.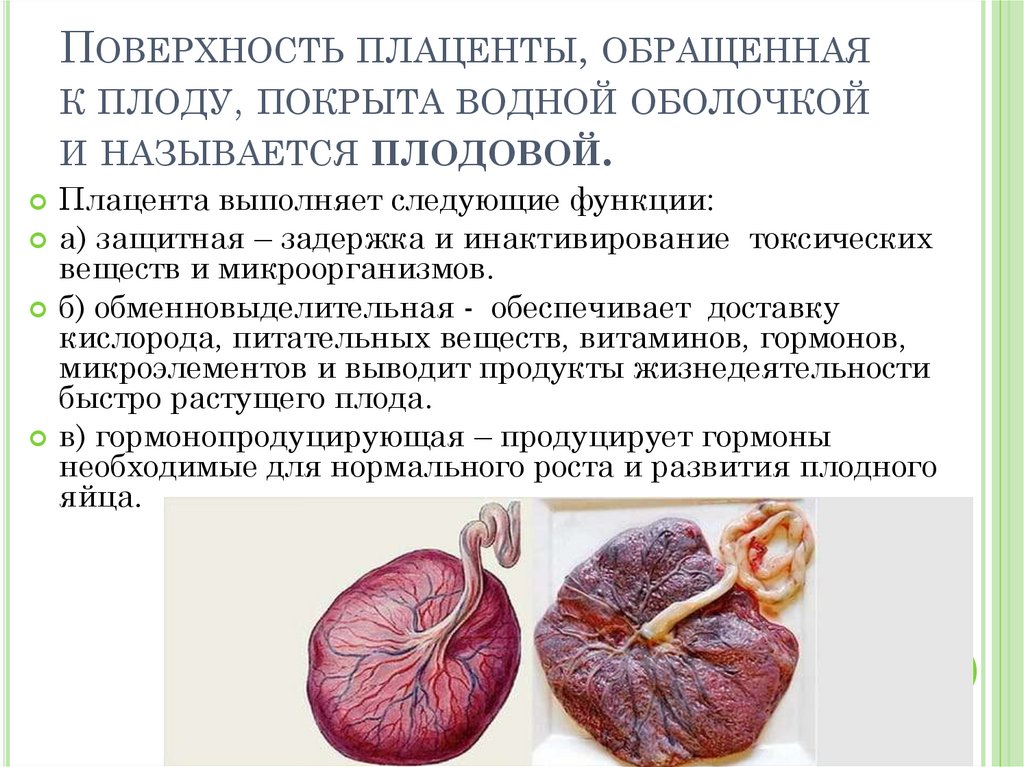 п.) можно исследовать уровень плацентарного лактогена, прогестерона, неконьюгированного эстриола в крови. А на основании полученных данных прогнозировать дальнейшее развитие беременности и проводить профилактические мероприятия.
п.) можно исследовать уровень плацентарного лактогена, прогестерона, неконьюгированного эстриола в крови. А на основании полученных данных прогнозировать дальнейшее развитие беременности и проводить профилактические мероприятия.
Можно ли лечить плацентаную недостаточность? Ответ на этот вопрос неоднозначен. Можно повлиять на развитие плаценты, когда оно незавершено, улучшая условия развития – ликвидировав, например, воспалительный процесс, нормализовав артериальное давление, снизив тонус матки, нормализовав свертываемость крови. Можно повлиять на обмен веществ в клетках плаценты – сделав это, например, путем введения в организм беременной женщины препаратов, которые способствуют улучшению утилизации клетками глюкозы. Можно повлиять на тонус сосудов, уменьшить проницаемость стенки и, таки образом, уменьшается отек тканей и улучшается проникновение в них кислорода. Но надо понимать, что плацентарную недостаочность мы не излечиваем, только пытаемся повлиять на компенсаторные механизмы, существующие в плаценте, если это удается, проявления плацентарной недостаточности исчезают.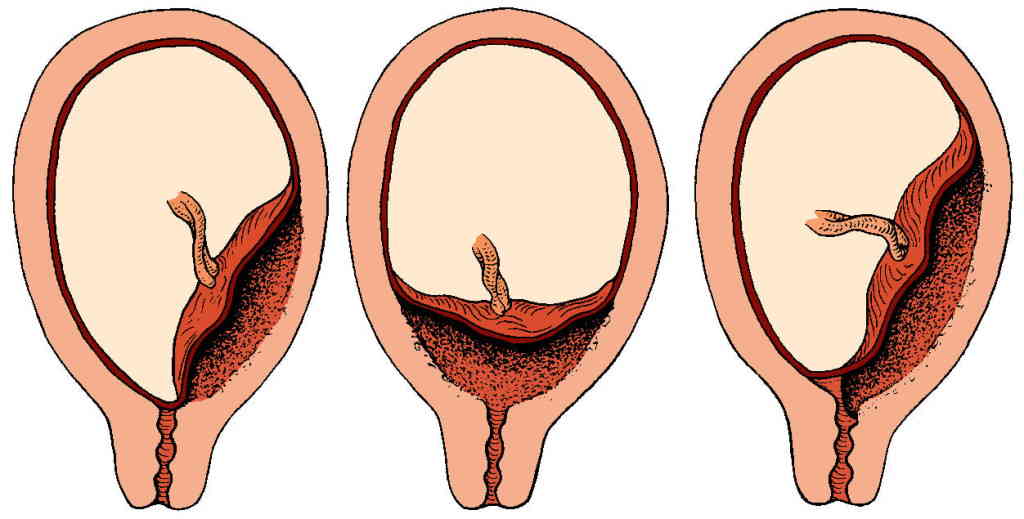 Но чаще лечение направлено на продление берменности до срока жизнеспособного плода.
Но чаще лечение направлено на продление берменности до срока жизнеспособного плода.
Но если признаки плацентарной недостаточности нарастают, а срок беременности более 32 недель, когда даже в нормальная плацента подвергается инволюции, плацента изначально развивалась неправильно, а теперь всё хуже выполняет свои функции, плод страдает, то лечить плацентарную недостаточность бесполезно, лучше провести досрочное родоразрешение и выхаживать новорожденного без риска его внутриутробной гибели, которая возможна, если плацента истощит свои резервы. Иногда приходится принимать решение о досрочном родоразрешении и в более ранние сроки, когда лечение плацентарной недостаточности оказывается невозможным и промедление угрожает жизни плода.
Что делать с плацентой? 10 вариантов использования
Плацента (детское место, послед, хранилище) — уникальный орган. Он появляется только на 8-9 месяцев, чтобы обеспечить будущего ребенка кислородом и всеми необходимыми питательными веществами, но после третьего периода родов становится ненужным.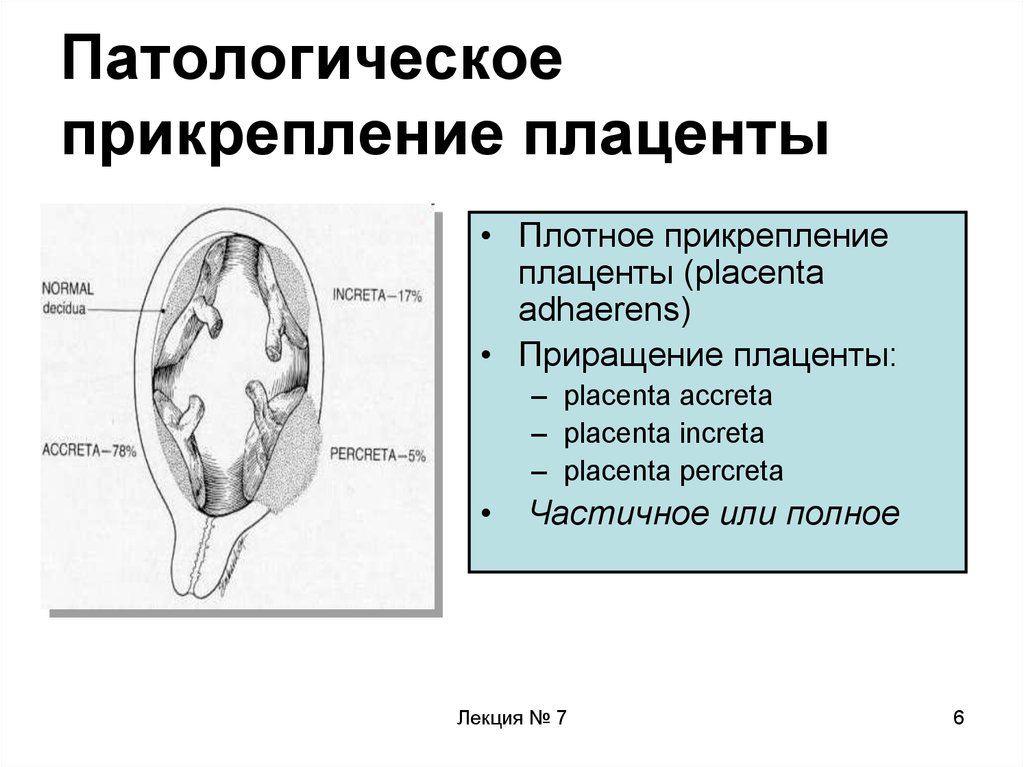 Что же можно сделать с плацентой после того, как врач осмотрел ее и сказал, что все в порядке? Существует не менее 10 вариантов, и каждый имеет своих сторонников.
Что же можно сделать с плацентой после того, как врач осмотрел ее и сказал, что все в порядке? Существует не менее 10 вариантов, и каждый имеет своих сторонников.
Съесть. Именно так делают самки плацентарных млекопитающих после родов, даже травоядные. Ведь послед содержит много ценных нутриентов, а после родов в дикой природе нужно как можно быстрее восстановить силы, чтобы снова быть в состоянии бежать и добывать пищу.
Женщины также до сих пор так делают, особенно в некоторых районах Азии. Часть специалистов рекомендует употребление последа в пищу для профилактики послеродовой депрессии и анемии. Однако в наше время плацентофагия приобрела многих экзотических форм: поскольку просто съесть сырой послед, как в дикой природе, для цивилизованного человека довольно проблематично, то плаценту или подвергают термической обработке, как обычное мясо, или готовят смузи, или инкапсулируют. Для этого плаценту нужно высушить на пару, превратив в порошок, а потом уже принимать в виде капсул.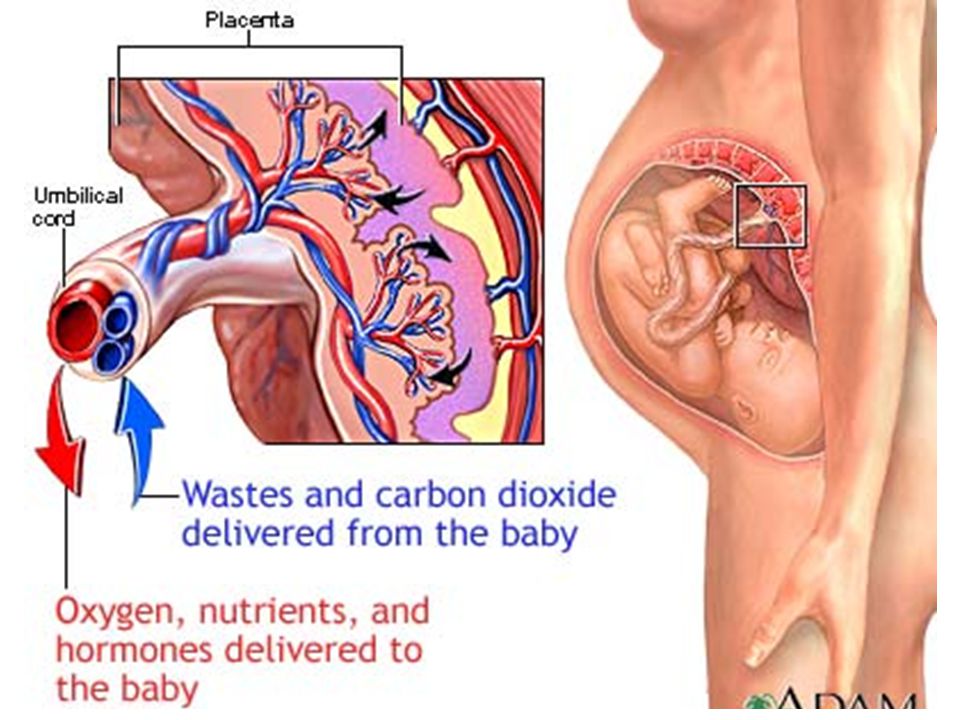 Конечно, прибегают к таким способам только те, кто имеет соответствующие технические возможности. Однако следует помнить о рисках: плацента содержит гормоны, не является стерильной, а может оказаться вообще инфицированной.
Конечно, прибегают к таким способам только те, кто имеет соответствующие технические возможности. Однако следует помнить о рисках: плацента содержит гормоны, не является стерильной, а может оказаться вообще инфицированной.
Закопать. В наших климатических широтах послед чаще всего закапывали в землю. Это могло сопровождаться ритуалами: плаценту промывали, посыпали ароматными травами, пряностями, клали в вышитый мешочек (могли укрыть слоем мокрой глины и высушить, чтобы она не стала пищей диких животных), а уже потом клали в специально приготовленную ямку — под домом, на пустыре , но чаще всего под деревом. Если родилась девочка, послед закапывали под «женским» деревом — например, яблоней. Если же семья пополнилась мальчиком, детское место закапывали под кленом или дубом, чтобы парень рос сильным и могущественным. В наше время плаценту могут закопать под так называемым «родовым деревом», чтобы обеспечить малышу здоровье и благополучие, а могут просто зарыть на клумбе — мол, так лучше цветы растут.
Похоронить. В некоторых странах (в частности на острове Бали) обычно не просто закапывать плаценту, а ритуально прятать ее на кладбище, веря, что это живое существо.
Сделать украшение. Плацента хорошо выглядит в эпоксидной смоле, поэтому некоторые женщины заказывают ювелирам кулон, браслет, кольцо или ожерелье из собственного последа. Такое украшение должно символизировать связь между матерью и ребенком.
Засушить на память. Иногда засушенные плаценты используют в художественных композициях или зашивают в игрушки.
Продать. Большой популярностью на рынке пользуется косметика, сделанная с использованием плаценты — кремы, гели, сыворотки, шампуни и т.п. Особенно эффективны средства с плацентой в антивозрастной косметологии — ведь таким образом можно стимулировать появление новых клеток, а также активизировать выработку коллагена и эластина, и кожа становится более упругой. Поэтому некоторые женщины продают свой послед. Хотя, конечно, больших денег таким образом не заработаешь.
Поэтому некоторые женщины продают свой послед. Хотя, конечно, больших денег таким образом не заработаешь.
Использовать при изготовлении домашнего крема для кожи. Впрочем, крем, который поможет оздоровить кожу, уменьшить рубцы и растяжки и даже залечить больные или потрескавшиеся соски, изготавливают даже самостоятельно. Для этого добавляют порошок плаценты к другим компонентам.
Утилизировать. В Украине это наиболее распространенный сценарий развития событий. Родильные дома руководствуются протоколом обращения с биоотходами: после завершения третьего периода родов плаценту осматривают и отправляют на заморозку в специальную камеру. Когда она наполняется, плаценты отвозят на утилизацию — чаще закапывают, реже сжигают.
Сдать на хранение в криобанк. Сегодня плаценту — так же как и пуповинную кровь — используют для выделения наиболее ценных мезенхимальных стволовых клеток. Уже сейчас стволовые клетки успешно используют для лечения различных заболеваний и в косметологии, это направление по праву называют «медициной XXI века». Поэтому такой «вклад» может стать очень выгодной инвестицией в здоровье ребенка и долголетие родителей. Интересно, что стволовые клетки получают из меньшей части плаценты, из амниона и хориона, генетически родственных ребенку. Остатки плаценты можно использовать как распорядится семья, ведь каждый имеет собственное мнение и традиции рода.
Уже сейчас стволовые клетки успешно используют для лечения различных заболеваний и в косметологии, это направление по праву называют «медициной XXI века». Поэтому такой «вклад» может стать очень выгодной инвестицией в здоровье ребенка и долголетие родителей. Интересно, что стволовые клетки получают из меньшей части плаценты, из амниона и хориона, генетически родственных ребенку. Остатки плаценты можно использовать как распорядится семья, ведь каждый имеет собственное мнение и традиции рода.
Читайте также 10 уникальных фактов о плаценте
Должен ли я съесть свою плаценту? Таблетки плацентофагии и плаценты
Написано авторами редакционной статьи WebMD
Отредактировано Нивином Тоддом, доктором медицинских наук, 10 сентября 2022 г.
В этой статье
- Что делает плацента?
- Что ожидать, если вы попробуете это
- Как решить, подходит ли это вам
Ваша плацента: вы можете высушить ее и поместить в таблетки. Можно обжарить с луком. Его можно было есть даже сырым в родильном зале.
Можно обжарить с луком. Его можно было есть даже сырым в родильном зале.
Не падайте в обморок! Поедание плаценты после родов, называемое плацентофагией, происходит не только у животных. Человеческие мамы тоже делают это, включая женщин из племени и гламурных знаменитостей. Вы можете задаться вопросом, должны ли вы также.
Что делает плацента?
Плацента, или послед, является первым органом, который формируется после зачатия даже раньше любого из органов вашего ребенка. Он играет важную роль во время беременности: он соединяет вас и вашего ребенка в матке и доставляет им кислород, питательные вещества и гормоны. Это также забирает отходы, которые они производят.
Плацента растет на протяжении всей беременности. Кроме того, это единственный орган, который вырабатывает ваше тело, а затем избавляется от него. После родов он вам больше не нужен. Если ваш ребенок родился через естественные роды, вы вытолкнете его через естественные родовые пути. Если у вас кесарево сечение, врач удалит плаценту из матки.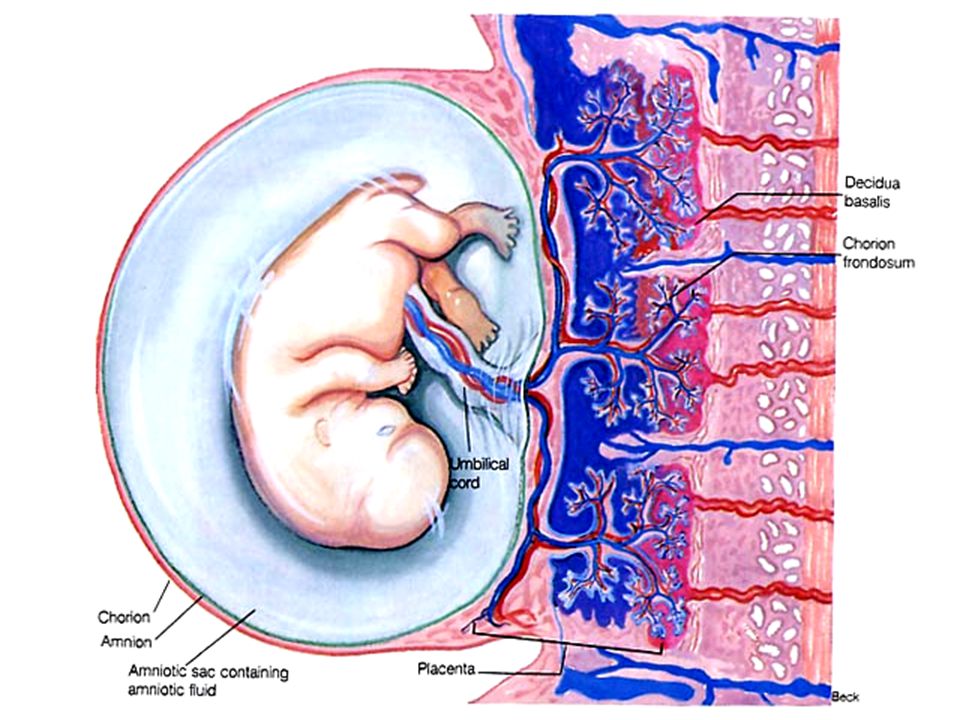 На момент доставки он весит около 1 фунта. Он выглядит круглым и плоским.
На момент доставки он весит около 1 фунта. Он выглядит круглым и плоским.
Люди, поддерживающие употребление в пищу плаценты, говорят, что она может увеличить вашу энергию и количество грудного молока. Они также говорят, что это может выровнять ваши гормоны, снижая ваши шансы на послеродовую депрессию и бессонницу.
Эти утверждения не были полностью проверены. Таким образом, нет никаких доказательств того, что употребление в пищу вашей плаценты действительно делает эти вещи. Но некоторые эксперты говорят, что мы должны продолжать его изучение.
У животных, кроме людей, поедание последа имеет некоторые преимущества. Это может уменьшить родовые схватки у суки, например, когда рождаются их оставшиеся щенки, и это может побудить мать сблизиться со своими новорожденными.
Помните, однако, что это для собаки, а не для женщины.
Плацента содержит белки и жиры. Но эти питательные вещества можно найти в здоровом питании.
Человеческая плацентофагия не нова.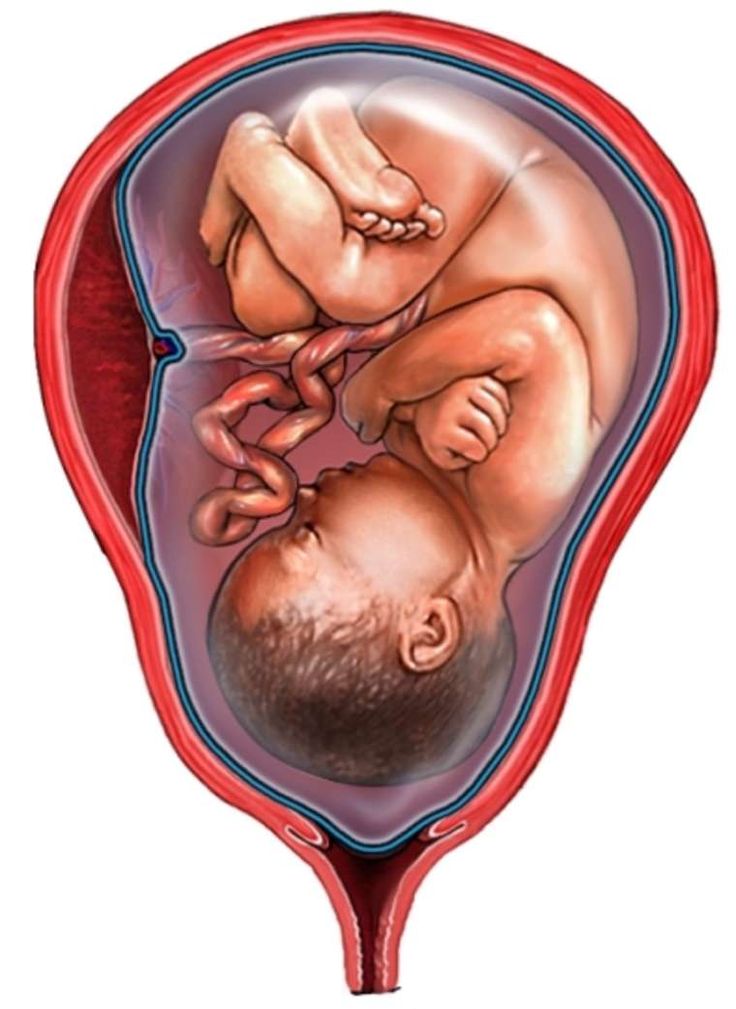 На протяжении всей истории это делали разные культуры, хотя они не всегда считали это хорошим поступком. Некоторые эксперты считают, что современные доулы и акушерки могут рекомендовать плацентофагию, основываясь на непонимании научной литературы.
На протяжении всей истории это делали разные культуры, хотя они не всегда считали это хорошим поступком. Некоторые эксперты считают, что современные доулы и акушерки могут рекомендовать плацентофагию, основываясь на непонимании научной литературы.
Что ожидать, если вы попробуете
Одним из способов, которым женщины едят свою плаценту, является ее сушка, измельчение в порошок и запечатывание в капсулы. Проглотить таблетку с высушенной плацентой может быть проще, если вы брезгуете увидеть, прикоснуться или попробовать на вкус саму «сырую» ткань. Часто акушерка может приготовить таблетки для вас. Но одна из вещей, которую мы не знаем, заключается в том, компенсирует ли нагревание какие-либо из его преимуществ.
Поскольку исследований о поедании последа мало, трудно сказать, как вы будете себя чувствовать. Большинство женщин, которые хотят или ожидают чувствовать себя хорошо или лучше после употребления плаценты, действительно чувствуют себя так. Но это может быть просто эффект плацебо.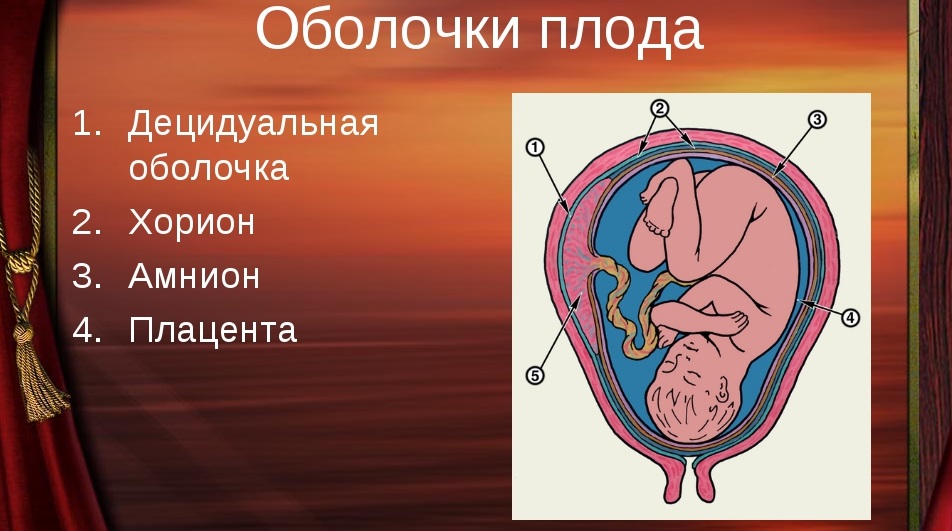
Некоторые женщины говорят, что их тошнит после еды. Если вы поищите в Интернете или поговорите с женщинами, которые пробовали это, вы можете получить разные мнения. Но они основаны на личном опыте, а не на научных данных.
Как решить, подходит ли это вам
Хотя нет никаких доказательств того, что употребление в пищу плаценты может помочь вам, есть некоторые доказательства того, что она может причинить вред. Если вы едите его «свежим» или сырым, он может распространять инфекцию. Даже обработка плаценты путем помещения ее в капсулы может испортить ее бактериями или вирусами.
В некоторых больницах вам могут запретить принимать или есть. Так что, если вы рассматриваете это, спросите заранее об их политике.
Доставка плаценты | Готовый устойчивый ребенок!
На третьем этапе родов появляются плацента, мешок, в котором находился ребенок, и амниотическая жидкость (оболочки). Вы можете не знать, что находитесь на третьем этапе (или что происходит), поскольку будете заняты знакомством со своим ребенком.
Активно управляемая или самостоятельная третья ступень?
В большинстве больничных отделений третий этап «активно контролируется», поскольку известно, что женщины, выбравшие этот этап, менее подвержены риску значительной кровопотери при родах. Однако вы можете выбрать физиологическую третью стадию «без посторонней помощи».
Ваша акушерка может предоставить вам дополнительную информацию, которая поможет вам решить, что вы предпочитаете, и вы сможете указать свой выбор в плане родов. Ваша акушерка учтет ваши пожелания.
Активно управляемая третья ступень
Активно управляемый третий этап помогает:
- ускорить этот этап родов
- снизить риск сильного кровотечения
Во время активно управляемого третьего этапа:
- вам сделают инъекцию, чтобы уменьшить размер матки
- ваша акушерка пережмет и перережет пуповину
- вы родите плаценту с помощью акушерки или без нее
Инъекция
Инъекция делается, когда ваш ребенок рождается, и обычно когда у него появляется первое плечо или сразу после него.
Ваша акушерка спросит, можно ли сделать вам инъекцию, а затем введет ее вам в бедро или ягодицу. Инъекция может иногда вызывать у вас тошноту.
Пережатие и перерезание пуповины
После рождения ребенка пуповина будет:
- пережата (сжата), чтобы остановить кровоток
- разрез между ребенком и плацентой
После рождения ребенка пуповину обычно не пережимают до тех пор, пока она не перестанет пульсировать, по крайней мере, на минуту. Это гарантирует, что ваш ребенок получит всю кровь из вашей плаценты, что хорошо для уровня железа вашего ребенка.
Пуповина будет немедленно перерезана, если:
- она обмоталась вокруг головы ребенка и ее необходимо перерезать
- вашему ребенку нужна медицинская помощь
Ваш ребенок будет находиться ниже уровня вашего живота, чтобы убедиться, что вся кровь из пуповины прошла к нему.
Доставка плаценты
Когда инъекция начинает действовать, матка уменьшается в размерах. Это помогает плаценте отойти.
Это помогает плаценте отойти.
На этом этапе вам, возможно, удастся вытолкнуть плаценту. Но более вероятно, что ваша акушерка поможет родить, положив руку на живот, чтобы защитить матку, и туго натянув пуповину. Это называется натяжением шнура.
Ваша плацента отойдет, а кровеносные сосуды, которые ее держали, закроются, когда матка станет меньше. Это помогает предотвратить чрезмерное кровотечение, хотя небольшое кровотечение — это нормально.
Вы можете почувствовать, как плацента соскальзывает между ног.
Самостоятельная (физиологическая) третья стадия
Самостоятельная третья стадия обычно занимает больше времени, чем активно управляемая. У вас нет инъекции или тракции за пуповину.
Организм вырабатывает гормон окситоцин, когда:
- вы кормите ребенка грудью
- ваш ребенок лежит у вас на груди с контактом кожа к коже
Это помогает матке напрячься и вытолкнуть плаценту и плодные оболочки. Пуповина вашего ребенка перерезается, когда она перестает пульсировать (обычно после рождения плаценты).
Возможные риски третьего периода без посторонней помощи
Ваша акушерка взвесит возможные риски третьего периода без посторонней помощи, если:
- у вас были проблемы в первом или втором периоде родов (или в предыдущих родах) )
- велика вероятность сильного кровотечения
Вы по-прежнему можете сделать это, но ваша акушерка не сможет порекомендовать это, потому что активный третий этап будет безопаснее для вас и вашего ребенка.
Осложнения третьего периода
Возможные осложнения третьего периода включают:
- первичное послеродовое кровотечение (сильное кровотечение)
- проблемы с выходом плаценты, если она не выходит из матки
Первичное послеродовое кровотечение
Послеродовое кровотечение (ПРК) — это осложнение, которое может возникнуть в третьем периоде родов после рождения ребенка.
Потеря крови во время родов считается нормальным явлением. ПРК — это чрезмерное кровотечение из влагалища в любое время после рождения ребенка, вплоть до 6 недель после него.