Содержание
Постинсультные психоэмоциональные расстройства: современная медикаментозная терапия
Резюме. Представлен обзор литературы о некоторых наиболее распространенных психоэмоциональных расстройствах, отмечаемых после перенесенного инсульта, феноменология настроения и эмоциональных расстройств. Приведена распространенность психоэмоциональных расстройств, их негативное влияние на восстановление неврологических расстройств и когнитивные функции. Обоснована необходимость своевременной диагностики и коррекции эмоциональных расстройств у пациентов, перенесших острое нарушение мозгового кровообращения, и эффективность комплексного подхода при лечении. Описаны общие патогенетические звенья развития постинсультных психоэмоциональных расстройств — депрессии, тревожных состояний, их связь с процессом реабилитации и социальной реадаптации пациентов, а также возможность фармакотерапии препаратами группы селективных ингибиторов обратного захвата серотонина, в частности эсциталопрамом.
DOI 10. 32471/umj.1680-3051.125.127041
32471/umj.1680-3051.125.127041
УДК 616.8-005/009
Актуальность проблемы
Инсульт по-прежнему занимает лидирующие позиции среди причин смертности и стойкой инвалидизации населения индустриально развитых стран (Pandya R.S. et al., 2011). По данным Европейской организации по изучению инсульта (European Stroke Organisation), после перенесенного нарушения мозгового кровообращения выраженная инвалидность развивается у 15–30% больных и около 40% сохраняют умеренную инвалидность (European Stroke Organisation (ESO) Executive Committee, 2008). Украина не является исключением, причем занимает по этому показателю лидирующие позиции. Ежегодно около 100–110 тыс. жителей нашей страны впервые заболевают инсультом. Заболеваемость составляет 282,3 случая на 100 тыс. населения, что значительно превосходит средний показатель заболеваемости для стран Европейского Союза — 200 на 100 тыс. населения, сопровождаясь повышением летальности в 2 раза. Ежегодно в Украине умирают около 40 тыс. пациентов с впервые выявленным инсультом. Если учесть, что треть заболевших — лица трудоспособного возраста, а из 10–20% возвратившихся к труду прежнюю профессиональную пригодность сохраняют менее 8% — статистика более чем удручающая (Мищенко Т.C., 2011).
Если учесть, что треть заболевших — лица трудоспособного возраста, а из 10–20% возвратившихся к труду прежнюю профессиональную пригодность сохраняют менее 8% — статистика более чем удручающая (Мищенко Т.C., 2011).
Наряду с двигательными, речевыми и когнитивными нарушениями у больных, перенесших инсульт, часто развиваются различного рода психоэмоциональные расстройства, такие как депрессия, тревожность, астения, апатия и аспонтанность, негативизм, реже — эйфория и благодушие (Kim J.S. et al., 2000; Кадыков А.С. и соавт., 2009). Из многих постинсультных нарушений психоэмоциональные расстройства, прежде всего тревожно-депрессивные состояния, являются одними из ведущих, приводя к снижению эффективности лечения, отдаляя перспективу пациентов возвратиться в привычную социальную среду (Gaete J.M., Bogousslavsky J., 2008). Более того, формирование психоэмоциональных расстройств угнетающе действует на пациентов и их опекунов, снижает приверженность лечению и качество жизни (Kim J.S., 2016).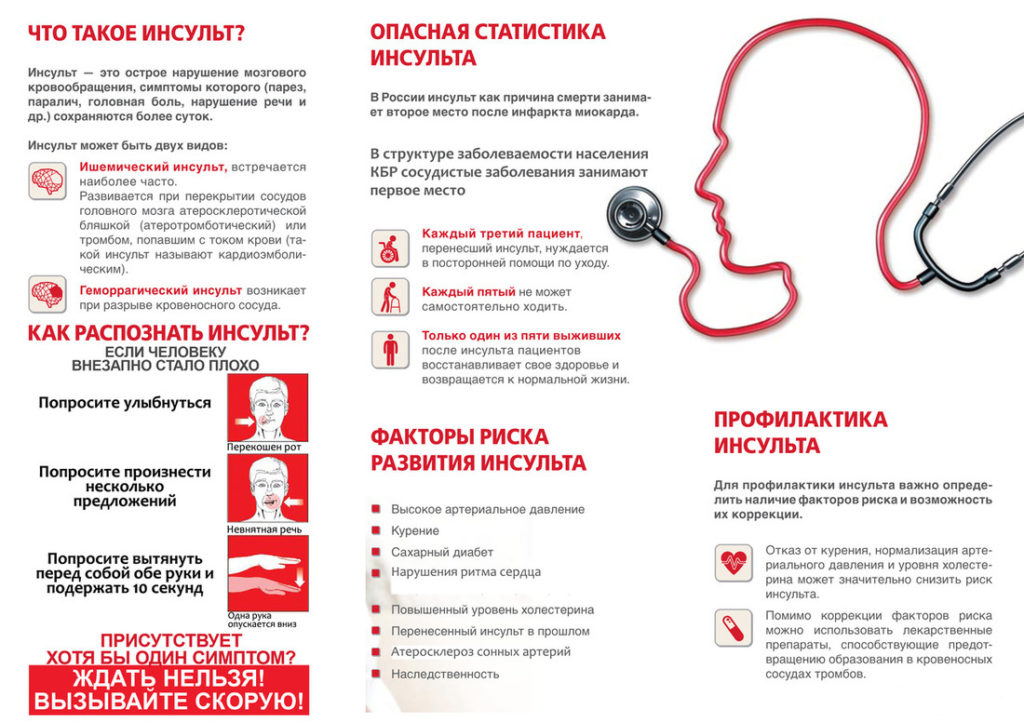
Коморбидность инсульта и тревожно-депрессивных состояний взаимно отягощают клиническую картину каждого из состояний, способствуя прогрессированию развившегося патологического процесса. К сожалению, описанная M.L.C. Labi и соавторами (1980) постинсультная депрессия как редко распознаваемое осложнение инсульта, остается таковой и в наши дни (Kim J.S., 2016), часто являясь незамеченной неврологами.
В настоящем обзоре описаны некоторые из наиболее распространенных психоэмоциональных расстройств, отмечаемых после перенесенного инсульта, феноменология настроения и эмоциональных расстройств, а также возможности фармакотерапевтического лечения препаратами группы селективных ингибиторов обратного захвата серотонина (СИОЗС).
Общие вопросы патогенеза и терапии психоэмоциональных расстройств
Психоэмоциональные расстройства после перенесенного инсульта развиваются у большинства пациентов — в 30–67% случаев. При этом тревожно-депрессивные состояния отмечают у 18–43% заболевших (Verdelho A. et al., 2004). В целом постинсультная депрессия ассоциируется с повышенным риском цереброваскулярных осложнений и смертности. Так, смертность на протяжении 10 лет повышается в три раза (Townend B.S. et al., 2007), и многократно увеличивается риск развития цереброваскулярных осложнений: инфаркта миокарда — в 4,5, инсульта — в 2,7, осложненного течения сахарного диабета 2-го типа — в 2,2 (Скворцова В.И. и соавт., 2009).
et al., 2004). В целом постинсультная депрессия ассоциируется с повышенным риском цереброваскулярных осложнений и смертности. Так, смертность на протяжении 10 лет повышается в три раза (Townend B.S. et al., 2007), и многократно увеличивается риск развития цереброваскулярных осложнений: инфаркта миокарда — в 4,5, инсульта — в 2,7, осложненного течения сахарного диабета 2-го типа — в 2,2 (Скворцова В.И. и соавт., 2009).
Кроме явной угрозы развития фатальных осложнений в случае депрессии другие психоэмоциональные расстройства создают не меньшие проблемы, особенно там, где речь идет о социальной реадаптации пациентов (Gillen R. et al., 2011), снижается качество жизни (Liman T.G. et al., 2012). Кроме того, своевременно нераспознанные психоэмоциональные расстройства резко снижают эффективность реабилитационных усилий (Gillen R. et al., 2011).
Неоспорим также фактор места и объема поражения головного мозга при инсульте. В связи с этим тема взаимосвязи локализации и размеров очага инсульта и их влияния на развитие постинсультной депрессии весьма актуальна. Предложена теория «левой лобной доли» (Robinson R.G. et al., 1984), доказывающая высокую частоту тяжелой депрессии в острый период инсульта при локализации очага в левом полушарии, захватывающем дорсолатеральную корковую область и базальные ядра слева. Особая роль в этой связи отводится вовлечению лобно-базальных ганглиозных путей мозга при постинсультной депрессии и изменениям в нейротрансмиттерных системах при повреждении передней лобной доли: серотонинергической, адренергической и дофаминергической систем. Важным открытием последних лет стало доказательство снижения уровня нейротрофического фактора головного мозга (brain-derived neurotrophic factor — BDNF) и подавления нейрогенеза под влиянием гиперкортизолемии при длительно существующей депрессии, приводящих к атрофии мозга и развитию когнитивной дисфункции, которая может быть обратимой при лечении антидепрессантами (Martinowich K., Lu B., 2007). Таким образом, обоснована общая стратегия лечения пациентов с постинсультными психоэмоциональными расстройствами и роль препаратов, влияющих на модуляцию нейромедиаторных систем и повышающих уровень BDNF, в частности антидепрессантов (Jorge R.
Предложена теория «левой лобной доли» (Robinson R.G. et al., 1984), доказывающая высокую частоту тяжелой депрессии в острый период инсульта при локализации очага в левом полушарии, захватывающем дорсолатеральную корковую область и базальные ядра слева. Особая роль в этой связи отводится вовлечению лобно-базальных ганглиозных путей мозга при постинсультной депрессии и изменениям в нейротрансмиттерных системах при повреждении передней лобной доли: серотонинергической, адренергической и дофаминергической систем. Важным открытием последних лет стало доказательство снижения уровня нейротрофического фактора головного мозга (brain-derived neurotrophic factor — BDNF) и подавления нейрогенеза под влиянием гиперкортизолемии при длительно существующей депрессии, приводящих к атрофии мозга и развитию когнитивной дисфункции, которая может быть обратимой при лечении антидепрессантами (Martinowich K., Lu B., 2007). Таким образом, обоснована общая стратегия лечения пациентов с постинсультными психоэмоциональными расстройствами и роль препаратов, влияющих на модуляцию нейромедиаторных систем и повышающих уровень BDNF, в частности антидепрессантов (Jorge R. E. et al., 2010).
E. et al., 2010).
Постинсультная депрессия
Клинически постинсультная депрессия характеризуется паттерном симптомов, схожим с проявлениями депрессии позднего возраста. Общими симптомами являются тревога, иногда маскирующая сниженный фон настроения, выраженное чувство вины, лабильность настроения и социальная изоляция. По данным метаанализа, включившего 25 488 наблюдений, постинсультная депрессия развилась у 31% пациентов на протяжении пяти лет (Hackett M.L., Pickles K., 2014).
Постинсультная депрессия значимо снижает качество жизни пациентов, создает дополнительный психоэмоциональный очаг напряженности для родственников и негативно влияет на прогноз восстановления неврологических расстройств, степень функционального ограничения и когнитивные функции. Именно это является основным требованием для рекомендации исследовать всех пациентов после инсульта на наличие эмоциональных нарушений и при их выявлении незамедлительно начинать соответствующее лечение.
Развитие депрессивных состояний — процесс сложный и до конца не изученный. Тесная связь между постинсультной депрессией и выраженностью неврологического дефицита (Kim J.S. et al., 2000), а также возможным его уменьшением, определенным по шкале Монтгомери — Асберга (Kim J.S. et al., 2017), указывают на обратимость психологического реактивного состояния с внезапным функциональным дефицитом.
Тесная связь между постинсультной депрессией и выраженностью неврологического дефицита (Kim J.S. et al., 2000), а также возможным его уменьшением, определенным по шкале Монтгомери — Асберга (Kim J.S. et al., 2017), указывают на обратимость психологического реактивного состояния с внезапным функциональным дефицитом.
Проведенные исследования с помощью однофотонной эмиссионной компьютерной томографии подтвердили нарушения церебральной перфузии при депрессии за счет редукции вазомоторной реактивности сосудов головного мозга. При этом процесс был обратим и восстанавливался после исчезновения симптомов депрессии (Navarro V. et al., 2002). В то же время наиболее высокая обратимость процесса наблюдалась в первые 3 нед от перенесенного инсульта и была тем выше, чем меньше развившийся неврологический дефицит (Robinson R.G., Jorge R.E., 2016).
Моноаминовая теория депрессии послужила основанием для применения ингибиторов обратного захвата моноаминов в фармакотерапии у пациентов с депрессией. При этом наиболее важной мишенью фармакологического воздействия является обмен серотонина (Каплан Г.И., Сэдок Б.Дж., 1994). Показана корреляционная зависимость между выраженностью депрессии и уровнем серотонина. При этом его коррекция ведет к регрессу выраженности эмоциональных расстройств (Вейн А.М. и соавт., 2007).
При этом наиболее важной мишенью фармакологического воздействия является обмен серотонина (Каплан Г.И., Сэдок Б.Дж., 1994). Показана корреляционная зависимость между выраженностью депрессии и уровнем серотонина. При этом его коррекция ведет к регрессу выраженности эмоциональных расстройств (Вейн А.М. и соавт., 2007).
Кроме того, серотонин играет роль в нейропластических изменениях, связанных с развитием мозга (Gaspar P. et al., 2003), а СИОЗС увеличивают нейрогенез гиппокампа, вероятно, через эффекты, опосредованные 5-НТ1А-рецепторами (Radley J.J., Jacobs B.L., 2002). В целом нейротрофические эффекты антидепрессантов и тот факт, что они являются широко применяемыми препаратами с доказанной безопасностью, делают их превосходными кандидатами для использования в качестве восстановителей в подострую фазу инсульта и при других формах повреждения головного мозга (Cramer S.C., 2008).
Лечение
Первоначальные данные на основании Кокрановского обзора по предупреждению и медикаментозному лечению пациентов с постинсультной депрессией не подтвердили положительного результата применения антидепрессантов (Hackett M. L. et al., 2008). Однако спустя непродолжительный период времени после правильно спланированного исследования на основании того же Кокрановского обзора доказана умеренно положительная эффективность применения антидепрессантов (СИОЗС) для лечения пациентов с депрессивными состояниями после перенесенного инсульта (Robinson R.G. et al., 2008; Tsai C.S. et al., 2011). При оценке тяжести развития нежелательных явлений по шкале UKU (Udvalg for Kliniske Undersogelser Scale) также отмечена их безопасность (Jorge R.E. et al., 2010; Khasanova D.R., Zhitkova Yu.V., 2013). Среди антидепрессантов СИОЗС обладают наиболее благоприятным спектром переносимости, легко дозируются и не влияют на эффективность антигипертензивной терапии, что является неоспоримым достоинством (Cattaneo A. et al., 2010).
L. et al., 2008). Однако спустя непродолжительный период времени после правильно спланированного исследования на основании того же Кокрановского обзора доказана умеренно положительная эффективность применения антидепрессантов (СИОЗС) для лечения пациентов с депрессивными состояниями после перенесенного инсульта (Robinson R.G. et al., 2008; Tsai C.S. et al., 2011). При оценке тяжести развития нежелательных явлений по шкале UKU (Udvalg for Kliniske Undersogelser Scale) также отмечена их безопасность (Jorge R.E. et al., 2010; Khasanova D.R., Zhitkova Yu.V., 2013). Среди антидепрессантов СИОЗС обладают наиболее благоприятным спектром переносимости, легко дозируются и не влияют на эффективность антигипертензивной терапии, что является неоспоримым достоинством (Cattaneo A. et al., 2010).
В ряду препаратов СИОЗС наилучшим соотношением эффективность/безопасность обладает эсциталопрам. С учетом высокой степени селективности он воздействует исключительно на серотониновую систему при минимальных терапевтических дозах. Применение эсциталопрама в начальной дозе 5 мг/сут с повышением до 10 мг/сут со 2-й недели терапии является эффективным и безопасным (Cipriani A. et al., 2009). К важным достоинствам препарата необходимо отнести возможность коррекции как при депрессивных состояниях, так и при когнитивных нарушениях (Воробьева О.В., 2011). Это позволяет рациональнее проводить превентивную терапию в случае депрессивных постинсультных состояний. Так, в рандомизированном исследовании две группы пациентов, перенесших инсульт, в течение года получали плацебо и эсциталопрам. Депрессия развилась у 22,4% больных группы плацебо и только у 8,5% пациентов, получавших эсциталопрам (p<0,001) (Robinson R.G. et al., 2008).
Применение эсциталопрама в начальной дозе 5 мг/сут с повышением до 10 мг/сут со 2-й недели терапии является эффективным и безопасным (Cipriani A. et al., 2009). К важным достоинствам препарата необходимо отнести возможность коррекции как при депрессивных состояниях, так и при когнитивных нарушениях (Воробьева О.В., 2011). Это позволяет рациональнее проводить превентивную терапию в случае депрессивных постинсультных состояний. Так, в рандомизированном исследовании две группы пациентов, перенесших инсульт, в течение года получали плацебо и эсциталопрам. Депрессия развилась у 22,4% больных группы плацебо и только у 8,5% пациентов, получавших эсциталопрам (p<0,001) (Robinson R.G. et al., 2008).
Таким образом, сегодня СИОЗС считаются эффективными препаратами для лечения пациентов с постинсультной депрессией, внесены в перечень препаратов первой линии в рекомендациях по фармакотерапии постинсультной депрессии Европейской организации по изучению инсульта (European Stroke Organisation) и Американской кардиологической ассоциации (American Heart Association) (Quinn T. J. et al., 2009; Miller E.L. et al., 2010) .
J. et al., 2009; Miller E.L. et al., 2010) .
Постинсультные тревожные состояния
Постинсультная тревога, по разным оценкам, отмечается с частотой 3–13% (Ferro J.M. et al., 2009), а по некоторым данным может достигать 33% (Morrison V. et al., 2005). При этом, как установлено в систематическом обзоре с участием 4706 пациентов, ощущение тревоги испытывали 24% пациентов с инсультом, при том, что тревожные генерализованные расстройства развились у 18% пациентов и сохранялись на протяжении 5 лет после инсульта (Campbell Burton C.A. et al., 2013).
Как сообщается, постинсультная тревога тесно связана с депрессивными состояниями, хотя четкой взаимосвязи с объемом поражения и зоной коры не выявлено (Starkstein S.E. et al., 1990; Campbell Burton C.A. et al., 2013). Сама по себе постинсультная тревога не влияет на процесс реабилитации и когнитивные функции, но связана с ухудшением социальной адаптации пациентов, перенесших инсульт, и значительно снижает качество жизни. Однако единой точки зрения на лечение при постинсультной тревоге нет ввиду отсутствия достаточного количества рандомизированных плацебо-контролируемых исследований (Campbell Burton C.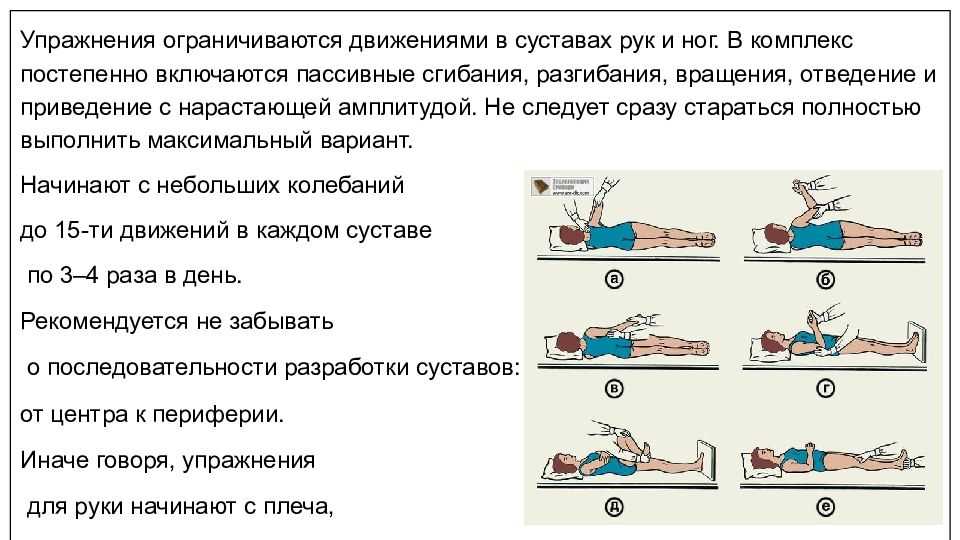 A. et al., 2011).
A. et al., 2011).
Тем не менее основным, наиболее эффективным, методом лечения пациентов с генерализованным тревожным расстройством, после перенесенного инсульта в том числе, остается комплексная терапия, которая должна включать одновременно несколько обязательных составляющих: лекарственную терапию и психотерапию (National Institute for Health and Care Excellence, 2011). В этой ситуации препаратами выбора остаются СИОЗС. Данные систематических обзоров и рандомизированных плацебо-контролируемых исследований подтверждают эффективность многих антидепрессантов: СИОЗС, ингибиторов обратного захвата серотонина и норадреналина (Baldwin D.S., 2012). В ряду препаратов СИОЗС наилучшим соотношением эффективность/безопасность обладает эсциталопрам. Одним из достоинств препарата является возможность коррекции не только депрессивных симптомов, но и когнитивных нарушений у постинсультных больных благодаря способности повышать уровень BDNF (Cattaneo A. et al., 2010).
Постинсультная агрессия и ярость
В фазу острого инсульта у пациентов довольно часто развиваются симптомы агрессии, проявляющиеся агрессивно-насильственным поведением. Такого рода симптомы рассматривают как постинсультную ярость (Choi-Kwon S. et al., 2006). Частота данного вида расстройства психики в зависимости от стадии заболевания различна и колеблется от 15–35% в острый период (Greenop K.R. et al., 2009) до 32% — в подострую фазу заболевания (Kim J.S. et al., 2002). В патогенезе постинсультной ярости есть много общего с развитием психоэмоциональной неуравновешенности. Зачастую затрагивается область фронтально-лентикулокапсулярно-понтийской области — зона Вернике (Kim J.S. et al., 2002). Она ассоциируется с тяжелой неврологической дисфункцией, предшествующим инсультом, а также может сочетаться с депрессивными состояниями. Таким образом, постинсультная агрессия может иметь многофакторный генез, обусловленный функциональным дефицитом или повторными инсультами, серотонинергической дисфункцией из-за повреждения головного мозга либо генетическим полиморфизмом моноаминоксидазы A (Kim J.S. et al. 2002).
Такого рода симптомы рассматривают как постинсультную ярость (Choi-Kwon S. et al., 2006). Частота данного вида расстройства психики в зависимости от стадии заболевания различна и колеблется от 15–35% в острый период (Greenop K.R. et al., 2009) до 32% — в подострую фазу заболевания (Kim J.S. et al., 2002). В патогенезе постинсультной ярости есть много общего с развитием психоэмоциональной неуравновешенности. Зачастую затрагивается область фронтально-лентикулокапсулярно-понтийской области — зона Вернике (Kim J.S. et al., 2002). Она ассоциируется с тяжелой неврологической дисфункцией, предшествующим инсультом, а также может сочетаться с депрессивными состояниями. Таким образом, постинсультная агрессия может иметь многофакторный генез, обусловленный функциональным дефицитом или повторными инсультами, серотонинергической дисфункцией из-за повреждения головного мозга либо генетическим полиморфизмом моноаминоксидазы A (Kim J.S. et al. 2002).
Лечение
С учетом особенности патогенеза развития постинсультной агрессии для ее лечения как наиболее подходящие рассматриваются препараты группы СИОЗС, в частности эсциталопрам (Pollock B.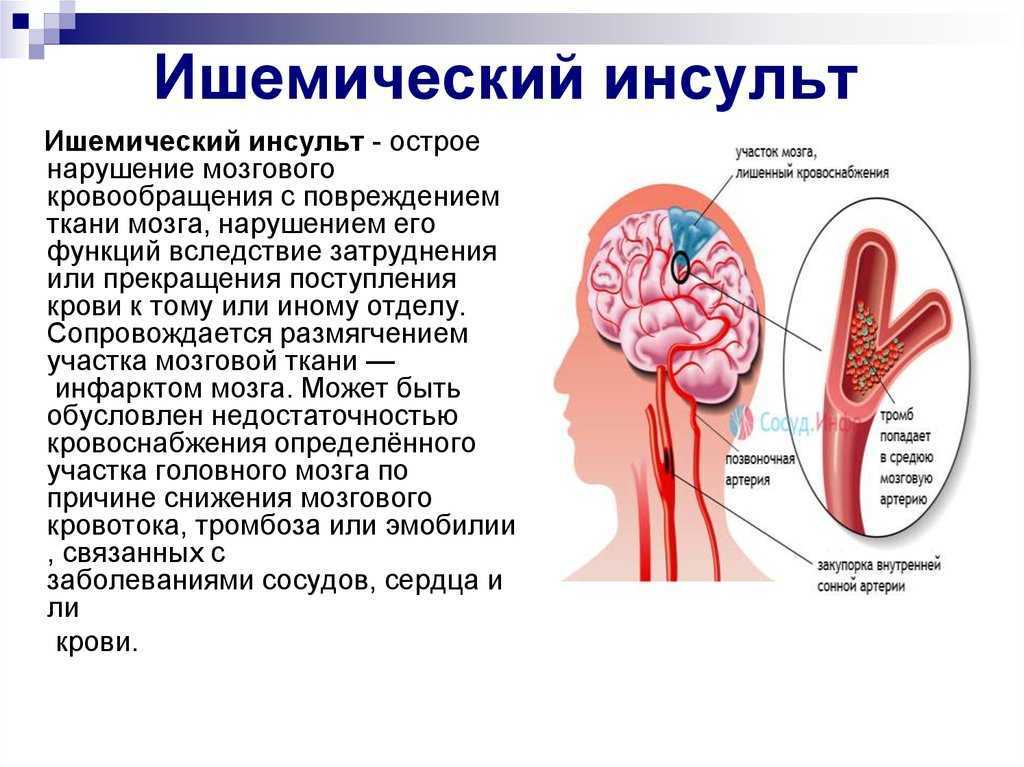 G. et al., 2007), которые оказались весьма эффективны при агрессивном поведении пациентов с расстройством личности или деменцией. Хотя в отдельных ситуациях β-адренергические антагонисты (Fleminger S. et al., 2006) и препараты лития (Glenn M.B. et al., 1989) необходимо рассматривать при лечении агрессии на фоне черепно-мозговой травмы, в повседневной практике агрессивного поведения чаще применим эсциталопрам. Так, по данным исследования с участием 478 пациентов с постинсультной агрессией, эсциталопрам был высокоэффективен в ее предотвращении в острый период после перенесенного инсульта (Kim J.S. et al., 2017).
G. et al., 2007), которые оказались весьма эффективны при агрессивном поведении пациентов с расстройством личности или деменцией. Хотя в отдельных ситуациях β-адренергические антагонисты (Fleminger S. et al., 2006) и препараты лития (Glenn M.B. et al., 1989) необходимо рассматривать при лечении агрессии на фоне черепно-мозговой травмы, в повседневной практике агрессивного поведения чаще применим эсциталопрам. Так, по данным исследования с участием 478 пациентов с постинсультной агрессией, эсциталопрам был высокоэффективен в ее предотвращении в острый период после перенесенного инсульта (Kim J.S. et al., 2017).
Заключение
В приведенном обзоре показана значимость изменения психоэмоциональных расстройств у пациентов с церебральным инсультом. Рассмотрены наиболее общие патофизиологические механизмы формирования аффективных нарушений в острый период инсульта. Обоснован выбор психофармакологических препаратов при лечении пациентов с психоэмоциональными постинсультными расстройствами. Дана общая характеристика антидепрессивных препаратов и их клиническая значимость в зависимости от развившихся психоэмоциональных расстройств. С учетом высокой распространенности депрессии после инсульта и ее значения для прогноза, функционального восстановления и когнитивных функций, обоснована ранняя тактика применения антидепрессивных препаратов группы СИОЗС. В связи с высокой клинической эффективностью и безопасностью обосновывается терапия пациентов с тревожно-депрессивными состояниями с применением эсциталопрама.
Дана общая характеристика антидепрессивных препаратов и их клиническая значимость в зависимости от развившихся психоэмоциональных расстройств. С учетом высокой распространенности депрессии после инсульта и ее значения для прогноза, функционального восстановления и когнитивных функций, обоснована ранняя тактика применения антидепрессивных препаратов группы СИОЗС. В связи с высокой клинической эффективностью и безопасностью обосновывается терапия пациентов с тревожно-депрессивными состояниями с применением эсциталопрама.
Список использованной литературы
О.І. Осадчий
Резюме. Представлено огляд літератури деяких найпоширеніших психоемоційних розладів, які відзначають після перенесеного інсульту, феноменології настрою та емоційних розладів. Наведено поширеність психоемоційних розладів, їх негативний вплив на відновлення неврологічних розладів і когнітивні функції. Обґрунтована необхідність своєчасної діагностики та корекції емоційних розладів у пацієнтів, які перенесли гостре порушення мозкового кровообігу, та ефективність комплексного підходу до лікування. Описано загальні патогенетичні ланки розвитку постінсультних психоемоційних розладів — депресії, тривожних станів, їх зв’язок із процесом реабілітації та соціальної реадаптації пацієнтів, а також можливість фармакотерапії препаратами групи селективних інгібіторів зворотного захоплення серотоніну, зокрема есциталопрамом.
Описано загальні патогенетичні ланки розвитку постінсультних психоемоційних розладів — депресії, тривожних станів, їх зв’язок із процесом реабілітації та соціальної реадаптації пацієнтів, а також можливість фармакотерапії препаратами групи селективних інгібіторів зворотного захоплення серотоніну, зокрема есциталопрамом.
Ключові слова: постінсультна депресія, антидепресанти, есциталопрам, селективні інгібітори зворотного захоплення серотоніну, СІЗЗС, психоемоційні розлади.
UA-ESCI-PUB-072018-004
Постинсультная реабилитация: что нужно сделать и как в самый ранний период?
5 июля 2017
Автор статьи: Булдаков Сергей Сергеевич, врач-невролог
Время чтения: 6 минут
Нет времени читать?
5388 просмотров
По статистике каждую минуту двадцать жителей нашей планете переносят инсульт. Каждую минуту 6-7 из них уходят от нас навсегда. Можно ли вернуть в общество и поставить на ноги выживших после инсульта? И как это сделать? Для семей, где поставлен диагноз «инсульт» , эти вопросы становятся по-настоящему жизненно важными.
Для пациентов, которые перенесли инсульт, есть два критических момента. Это первые два-три часа после приступа. За это время надо, во что бы то ни стало, успеть попасть в территориальный сосудистый центр. Тогда последствия могут быть не столь драматичными. Второй момент — это ранний восстановительный период, когда мозг сохраняет свою пластичность и восприимчивость к реабилитации и терапии. Продолжается он около двух-трех месяцев. О том, что делать пациентам и их близким в этот период, рассказывает Сергей Булдаков, невролог клиники «Медсервис» (Ижевск).
— Сергей Сергеевич, на бытовом уровне, говоря об инсульте, мы чаще всего подразумеваем его последствия в виде паралича одной из сторон тела, потерю дара речи. И очень часто потерянные функции организма не восстанавливаются. Или восстанавливаются очень медленно. Как выстроена система реабилитации этого заболевания?
— Известно, что инсульты бывают ишемическими и геморрагическими. Первые по своему характеру близки к инфаркту миокарда и сопровождаются острым нарушением питания головного мозга. Сужение или закупорка церебральных артерий в результате эмболии, тромбоза или сдавления внечерепных артерий приводит к голоданию клеток мозга и их смерти. Геморрагический инсульт — это прорыв сосуда на фоне высокого кровяного давления. Располагающими к нему факторами являются аномалии сосудов, травмы, нарушения свертывающей системы. Именно геморрагический инсульт является наиболее опасным. В зависимости от величины и расположения образовавшейся гематомы, симптоматика может быть самой разной, вплоть до летального исхода. Его лечение обычно требует операционного внедрения нейрохирургом в ткани головного мозга для того, чтобы удалить гематому. Если это не сделано, то шансы на реабилитацию серьезно сокращаются.
Сужение или закупорка церебральных артерий в результате эмболии, тромбоза или сдавления внечерепных артерий приводит к голоданию клеток мозга и их смерти. Геморрагический инсульт — это прорыв сосуда на фоне высокого кровяного давления. Располагающими к нему факторами являются аномалии сосудов, травмы, нарушения свертывающей системы. Именно геморрагический инсульт является наиболее опасным. В зависимости от величины и расположения образовавшейся гематомы, симптоматика может быть самой разной, вплоть до летального исхода. Его лечение обычно требует операционного внедрения нейрохирургом в ткани головного мозга для того, чтобы удалить гематому. Если это не сделано, то шансы на реабилитацию серьезно сокращаются.
Очень важно правильно выстроить стратегию реабилитации именно на раннем этапе. В России действует программа территориальных сосудистых центров. У нас в городе и республике их два. Один на базе Первой РКБ, второй — ГКБ № 6, то есть автозаводской сосудистый центр. Со своими задачами они очень хорошо справляются —диагностикой, выявлением очага поражения головного мозга, терапией в острой стадии и хирургическим вмешательством по показаниям — то есть сведением к минимуму смертности при инсультах в острейшем периоде. Второй этап — это первичная реабилитация в специализированных санаторно-курортных учреждениях. Продолжается этот процесс около полутора месяцев. Далее пациент выписывается и вот тогда часто оказывается без специализированного медицинского наблюдения на дому или даже в поликлинике из-за нехватки специалистов. Хотя сам восстановительный период еще не завершен. Более того, месяц-другой мозг остается пластичным, пытается восстановиться. И этот период, когда человек может достичь определенного уровня здоровья и работоспособности, по сути выпадает из поля зрения невролога. Более того, в этот период у пациента, находящегося без медицинского наблюдения, риски развития разных патологий и даже повторных инсультов очень высоки.
Второй этап — это первичная реабилитация в специализированных санаторно-курортных учреждениях. Продолжается этот процесс около полутора месяцев. Далее пациент выписывается и вот тогда часто оказывается без специализированного медицинского наблюдения на дому или даже в поликлинике из-за нехватки специалистов. Хотя сам восстановительный период еще не завершен. Более того, месяц-другой мозг остается пластичным, пытается восстановиться. И этот период, когда человек может достичь определенного уровня здоровья и работоспособности, по сути выпадает из поля зрения невролога. Более того, в этот период у пациента, находящегося без медицинского наблюдения, риски развития разных патологий и даже повторных инсультов очень высоки.
— То есть, у пациента, перенесшего инсульт есть два-три месяца, когда организм может серьезно восстановиться. Но они часто выпадают из системы здравоохранения. Давайте начнем с рисков. Какие они в этот период?
— Я уже говорил о том, что в течении двух-трех месяцев головной мозг сохраняется высокую пластичность. Он начинает перестройку своих сосудистых систем, перенаправляет кровоток, перегружаются мелкие сосуды. Более того, на восстановление функций головного мозга расходуется очень много ресурсов, включая питательные вещества, кислород. Нагрузка на сердечно-сосудистую систему увеличивается. Кровяное давление становится нестабильным. Это состояние усугубляется при наличии у пациента сердечно-сосудистых заболеваний, а чаще всего так и бывает. Речь идет о гипертонии, ишемической болезни сердца, ревматизме сердечно-сосудистой системы, нарушениях сердечного ритма, особенно постоянных формах фибрилляций предсердий. Создаются условия для повторного инсульта.
Он начинает перестройку своих сосудистых систем, перенаправляет кровоток, перегружаются мелкие сосуды. Более того, на восстановление функций головного мозга расходуется очень много ресурсов, включая питательные вещества, кислород. Нагрузка на сердечно-сосудистую систему увеличивается. Кровяное давление становится нестабильным. Это состояние усугубляется при наличии у пациента сердечно-сосудистых заболеваний, а чаще всего так и бывает. Речь идет о гипертонии, ишемической болезни сердца, ревматизме сердечно-сосудистой системы, нарушениях сердечного ритма, особенно постоянных формах фибрилляций предсердий. Создаются условия для повторного инсульта.
Если пациент не получил должного медицинского внимания в ранний восстановительный период, то впоследствии также высока вероятность дебюта синдрома Паркинсона, различного рода интеллектуальных нарушений вплоть до деменции. Я уж не говорю у нарушениях, оставшихся после инсульта и приводящих к инвалидности или потере работы.
— Что такое «должное» медицинское внимание? Пациент же наблюдается участковым терапевтом.
— У участкового терапевта из-за перегрузки современной медицинской системы к сожалению другая задача. Она сводится к тому, чтобы по возможности в минимально установленные сроки закрыть лист нетрудоспособности. А в ранний восстановительный период, когда человек уже получил помощь в сердечно-сосудистом центре, прошел санаторно-курортное лечение, его должны сопровождать еще, как минимум, два узких специалиста. Это кардиолог и невролог. Как я уже говорил выше, восстановительные процессы головного мозга сопровождаются повышением нагрузки на сердечно-сосудистую систему. В этот период кардиолог должен стабилизировать кровяное давление на том уровне, при котором невролог сможет результативно применять медицинские препараты и другие методы лечения, включая лечебную физкультуру, особый режим и прочее. Еще одна задача кардиолога — свести к минимуму возможность повторного инсульта, уменьшая факторы риска.
— На какие результаты можно надеяться по завершению раннего реабилитационного периода?
— Все очень индивидуально и зависит от разных факторов: насколько быстро пациент попал в сосудистый центр, какой вид инсульта и насколько он обширен, какие сопутствующие заболевания у пациента присутствуют. Очень сложно сделать положительный прогноз, если не показано оперативное удаление внутримозговой гематомы или инсульт вызван онкологией с поражением головного мозга например.
Очень сложно сделать положительный прогноз, если не показано оперативное удаление внутримозговой гематомы или инсульт вызван онкологией с поражением головного мозга например.
В любом случае, с учетом современных возможностей кардиологии и неврологии можно говорить о том, что у нас есть ответы на многие вызовы. Паралич половины тела, который врачи называют гемипарезом, нарушения координаторных функций мозжечка и вестибулярного аппарата, подкорковые поражения, то есть явления а-ля синдром Паркинсона — все это можно реабилитировать в той или иной степени, применив соответствующую терапию, которая будут нацелена на зону поражения, лечебную физкультуру, последовательный охранительный режим. Конечно, мы не можем говорить о 100% реабилитации, но на 90% или менее утраченные функции восстановить реально. Человек может восстановиться как личность, вернуться к работе. Нет таких нарушений, которые совсем нельзя было бы откоррегировать.
— То, что что-то можно сделать, стало понятным. Остается вопрос — как? Куда звонить, что писать в поисковике в Интернете в подобной ситуации?
Остается вопрос — как? Куда звонить, что писать в поисковике в Интернете в подобной ситуации?
— То, что пациент в этот сложный период должен находится под наблюдением врачей, в частности кардиолога и невролога, — это понятно. Поэтому сразу же после выписки из сосудистого центра или санатория надо обратиться к соответствующим специалистам. Другое дело, что в действующей системе здравоохранения сделать это будет непросто. Таких программ у государства нет. И небольшие частные клиники тоже не всегда готовы к постинсультной реабилитации пациентов. Для этого надо иметь и специалистов, и оборудование, и опыт. В клинике «Медсервис» реализована специальная программа «Бригады постинсультной реабилитации раннего восстановительного периода». В состав бригад входят кардиолог и невролог. Помимо них, в зависимости от показаний, в программу включаются врач ЛФК, массажист, логопед, психолог, психиатр, сестры-сиделки, внутривенные инъекции и т.д.
— К сожалению, не все проходят через сосудистые центры. Как быть в этом случае?
Как быть в этом случае?
— Действительно, такие случаи далеко не редкость по разным причинам. Пациенту может изначально быть противопоказана транспортировка. Очень часто бывают случаи, когда люди, особенно пожилые, живут одни и их находят родственники через неделю или две после перенесенного инсульта. Слава богу, что они выжили, но, как правило, эти ситуации уже вне компетенции сосудистых центров. Для этих людей программа «Бригады постинсультной реабилитации раннего восстановительного периода» становится еще более актуальной. Я уверен в квалификации специалистов клиники «Медсервис», наличии необходимой материально- технической базы. Мы пришли к программе не только исходя из того, что проблема социально острая. Мы пришли исходя из профессионального и, что очень важно, личного опыта. Поэтому понимаем боль людей, их страдания, как самих пострадавших, так и их близких. И что самое главное, мы знаем, что нужно делать, чтобы появились результаты.
| К списку статей | Поделиться статьей: |
Автор статьи
Булдаков Сергей Сергеевич
врач-невролог
Закончил ИГМА в 2008 году, в 2009 году окончил интернатуру по специальности «неврология» на базе кафедры неврологии, нейрохирургии и медицинской генетики ИГМА. С 2009 года по 2014 год — врач-невролог, заведующий психоневрологическим кабинетом.
С 2009 года по 2014 год — врач-невролог, заведующий психоневрологическим кабинетом.
Помимо опыта непосредственно по специальности, длительный опыт по профэкспертизе медосмотров на работу, в ГИБДД, медосмотров военнослужащих.
Обладает методами лечебных блокад в неврологии, специализируется на психосоматических пациентах, постинсультной реабилитации
«Мои основные направления — это психосоматические заболевания, это дегенеративно-дистрофические заболевания позвоночника с точки зрения правильной физиологии мышечной ткани. И конечно, важный вопрос, как мы будем лечить нарастающие различные дегенеративной системы.
По поводу ситуации, которая происходит в мире, несмотря на меры принимаемые в связи с коронавирусом, включая изоляцию, люди сами творцы своего счастья. Мы прекрасно видим, что заболевание (COVID-19) затрагивает в основном людей старшего возраста. Поэтому надо говорить о готовности пожилого пациента воспринять стрессовое воздействие, осложнения вызванные заболевания, пневмония, отек легких, дыхательная недостаточность, ресурсе для противостояния с этим осложнения.
Этот ресурс — это не только работа легких, но это в первую очередь работа сердца, работа нервной системы, внутренних органов. В этом плане, во многом то, как человек был заранее был компенсирован по заболеваниям, сахарному диабету, гипертонии, ишемической болезни сердца, проблемам с легким, зависит то, как он перенесет эту инфекцию. Независимо от иммунитета очевидно, что человек будет вынужден израсходовать свои резервы. Истощенному, нелеченному человеку будет просто тяжело находиться в условиях изоляции, условиях реанимационного отделения, если до этого дойдет, в условиях интубирования ИВЛ. Этот человек будет испытывать стресс не только нервной системы, но и стресс на другие органы и системы, которые просто были не готовы к нагрузке.
Поэтому я призываю — не забывайте о своих проблемах, продолжайте свое лечение в ключе ваших сложных, комплексных заболеваний. В этом ключе клиника Медсервис, которая специализируется на кардиолого-легочных, эндокринных, неврологических патологиях, в этом плане готова к вам помочь в решении таких проблем и оттягивать их нельзя. Компенсация заболевания требует ни одной консультации. Знакомство с врачом, исследование, подбор терапии, штудировании терапии. И только после этого можно выйти на определенный уровень компенсации и определенного уровня жизни. За неделю достичь результата нельзя.
Компенсация заболевания требует ни одной консультации. Знакомство с врачом, исследование, подбор терапии, штудировании терапии. И только после этого можно выйти на определенный уровень компенсации и определенного уровня жизни. За неделю достичь результата нельзя.
Многие рекомендации можно выполнять длительно, многие рекомендации носят немедикаментозный характер. Это образ жизни, двигательная активность. В случае если вы испытываете стресс в этой ситуации мы готовы помочь и в плане психологической поддержки» — С.С. Булдаков.
Другие статьи автора
22 мая 2018
Что такое инсульт и что надо делать в первые часы после приступа
Сергей Булдаков, врач невролог клиники «Медсервис» отвечает на важный вопрос — что такое инсульт и что надо делать в первые часы после приступа, чтобы минимизировать последствия.
Читать
26 сентября 2017
Возьмитесь за голову!
Головная боль, или по-гречески – цефалгия, различной интенсивности, локализации, характера, времени прихода и ухода – способна испортить настроение, и даже – жизнь, кому угодно, и вы – не исключение. У каждого из нас болит голова.
Читать
22 мая 2018
Какие сигналы предшествуют инсульту?
Сергей Булдаков, врач невролог клиники «Медсервис», рассказывает о профилактике инсульта
Читать
22 мая 2018
Почему бывают повторные инсульты и как снизить их риски
Сергей Булдаков, невролог клиники «Медсервис», рассказывают о том, почему бывают повторные инсульты, почему в ранний период после инсульта повышается риск его повторения и как снизить их вероятность.
Читать
22 мая 2018
О том, какие врачи должны наблюдать за пациентом в период реабилитации после инсульта
Сергей Булдаков, врач-невролог клиники «Медсервис» рассказывает о том, как и кто должен заниматься реабилитацией инсульта
Читать
22 мая 2018
Что такое программа клиники «Медсервис» по реабилитации после инсульта
В клинике «Медсервис» действует программа реабилитация пациентов после перенесенного инсульта. Сергей Булдаков, врач невролог клиники «Медсервис», рассказывает о целях, возможностях программы и отвечает на вопрос — почему так важна реабилитация инсульта в ранний период
Читать
22 марта 2019
Неврология — дело нервное
Неврологические заболевания могут проявляться в форме самой разной симптоматики. Это могут быть проблемы со зрением и кажется, что необходимо обратиться к окулисту. И это правильно — посетить окулиста никогда не помешает. Это могут быть обмороки, боли в спине, слабость в ногах или галлюцинации. А иногда напротив эти ощущения могут свидетельствовать о заболеваниях совершенно иной природы.
Это могут быть проблемы со зрением и кажется, что необходимо обратиться к окулисту. И это правильно — посетить окулиста никогда не помешает. Это могут быть обмороки, боли в спине, слабость в ногах или галлюцинации. А иногда напротив эти ощущения могут свидетельствовать о заболеваниях совершенно иной природы.
Читать
Свежие публикации
16 августа 2022
Отвечаем на вопросы о лечении бесплодия
Каждая пятая пара в России сталкивается с проблемой бесплодия. При этом, важно не терять время. Статистические исследования показали, что основными медицинскими причинами бесплодия в 36% случаев стали проблемы с овуляцией, в 30% случаев — непроходимость маточных труб и в 18% — эндометриоз. В этой статье ответим на вопросы о причинах и лечении бесплодия.
Читать
24 апреля 2022
Привычки, которые помогут снизить артериальное давление
При повышенном артериальном давлении в артериях появляются уязвимые места, где быстро образуются атеросклеротические бляшки. При этом, возникает риск их повреждения. Это опасное для жизни явление. Когда это происходит, вокруг атеросклеротической бляшки моментально образуются кровяной сгусток – тромб. Он перекрывает поступление крови к участкам органа.
При этом, возникает риск их повреждения. Это опасное для жизни явление. Когда это происходит, вокруг атеросклеротической бляшки моментально образуются кровяной сгусток – тромб. Он перекрывает поступление крови к участкам органа.
Читать
14 августа 2022
Воспалительные заболевания репродуктивной системы
Женские воспалительные заболевания – одна из наиболее актуальных проблем современной гинекологии. Чтобы оставаться здоровой и избежать нежелательных проблем каждая женщина должна один раз в год проходить осмотр гинеколога.
Читать
12 апреля 2022
Многие изменения в строении и работе женских органов сначала протекают бессимптомно
Большинство людей на здоровье не обращают внимания, потому это наше нормальное состояние. Мы его не замечаем. Ведь здоровье — это состояние организма, когда нет болезни и ничего не болит. И это невнимание иногда обходится нам очень дорого. Часто, в некоторых больницах, человек может услышать от врача, если нет болезни, значит — здоров, и делать нам с тобой нечего. А вот гинекологи клиники Медсервис (Ижевск) уверенны, что женское здоровье нуждается в их внимании, его необходимо поддерживать и укреплять. Стабильная, спокойная, окрашенная яркими красками и эмоциями жизнь напрямую зависит от физического и репродуктивного здоровья.
Мы его не замечаем. Ведь здоровье — это состояние организма, когда нет болезни и ничего не болит. И это невнимание иногда обходится нам очень дорого. Часто, в некоторых больницах, человек может услышать от врача, если нет болезни, значит — здоров, и делать нам с тобой нечего. А вот гинекологи клиники Медсервис (Ижевск) уверенны, что женское здоровье нуждается в их внимании, его необходимо поддерживать и укреплять. Стабильная, спокойная, окрашенная яркими красками и эмоциями жизнь напрямую зависит от физического и репродуктивного здоровья.
Читать
20 марта 2022
Лечим боль без лекарств
В клинике Медсервис (Ижевск) успешно применяется современный метод внутритканевой электростимуляции (ВТЭС). Он помогает лечить боли и устранять мышечные спазмы при заболеваниях и травмах опорно-двигательного аппарата и периферической нервной системы. Особенно эффективна методика при лечении хронического болевого синдрома.
Особенно эффективна методика при лечении хронического болевого синдрома.
Читать
12 марта 2022
Постковидный синдром у детей. Рассказывает детский невролог
Мы привыкли, что дети легко переносят новую коронавирусную инфекцию. Но, как показывают опыт врачей, наблюдающих за маленькими пациентами, заболевание у них не проходит бесследно. В чём особенность постковидного синдрома у детей? Рассказывает детский невролог клиники «Медсервис»
Читать
27 февраля 2022
Что лечит детский невролог и когда к нему нужно обращаться
Все мы хотим видеть своих детей успешными и счастливыми людьми. И во многом их жизненный путь зависит от здоровья и к нему надо отнестись со всем ответственностью. С первых дней появления на свет новой жизни желательно формировать правильные и здоровые привычки. И у себя, и у ребенка. И в этом вам поможет детский врач невролог.
С первых дней появления на свет новой жизни желательно формировать правильные и здоровые привычки. И у себя, и у ребенка. И в этом вам поможет детский врач невролог.
Читать
20 января 2022
Головная боль: когда всё дело в сосудах
«Почему болит голова» — один из самых популярных запросов в поисковиках сети Интернет. Но самолечение – опасная практика. Часто головные боли свидетельствуют о развитии угрожающих жизни патологий и заболеваний, а их диагностика, – установление первопричины симптомов, – это не только прерогатива профессиональных врачей, но и требует высокотехнологичной диагностики.
Читать
Популярные статьи клиники
22 марта 2019
Будет ли ребенок косолапым, если мама во время беременности сидела закинув ногу на ногу
К зарождению новой жизни, вынашиванию ребенка и родам все народы издавна проявляли большой интерес. И как бы далеко сегодня не шагнула медицина, мы по-прежнему воспринимаем беременность как священное таинство, волшебство природы. До нашего времени сохранилось множество примет и суеверий связанных с внутриутробным развитием и ростом ребеночка.
И как бы далеко сегодня не шагнула медицина, мы по-прежнему воспринимаем беременность как священное таинство, волшебство природы. До нашего времени сохранилось множество примет и суеверий связанных с внутриутробным развитием и ростом ребеночка.
Читать
23 марта 2022
Вдох-выдох: как быстро проверить качество своего дыхания
Мы не можем не дышать, отсутствие дыхания означает отсутствие жизни. Чтобы быть здоровым и энергичным, необходимо иметь ровное и лёгкое дыхание. А какое дыхание у Вас? Может быть, вы не знаете чего-то о себе? Этот тест должен помочь определить, есть ли у Вас проблемы с дыхательной системой.
Читать
23 марта 2022
Боль в руке оказалась симптомом угрожающего жизни заболевания
На приём к неврологу клиники Медсервис (Ижевск) обратилась женщина 53-х лет с жалобами на сильные боли в левом плече, шее, в надключичной области с иррадиацией в левую руку. Оказалось, что это был симптом угрожающего жизни заболевания.
Оказалось, что это был симптом угрожающего жизни заболевания.
Читать
19 сентября 2021
Как восстанавливаться после COVID-19
У большинства из тех, кто столкнулся с COVID-19 или перенёс вирусную пневмонию, возникает вопрос — как вернуться к привычному образу жизни, работе, физическим нагрузкам? Слабость, рассеянное внимание, апатия или даже паника – это далеко не полный перечень того, что с чем приходится иметь дело. Иногда осложнения, которые оставляет после себя вирус, могут привести и к более серьезным последствиям.
Читать
19 сентября 2021
Проверить лёгкие легко
Этот тест должен помочь определить, есть ли у Вас проблемы с дыхательной системой. Узнайте о качестве своего дыхания, ответив на следующие вопросы.
Узнайте о качестве своего дыхания, ответив на следующие вопросы.
Читать
23 марта 2022
Маски “атипичной” пневмонии
Воспаление легких «научилось» маскироваться. Коварство этого заболевания заключается в том, что в последнее время очень часто оно протекает без характерных симптомов и признаков, которые позволяют его заподозрить. Более того, на популярной рентгенографии или, как говорят в быту «рентгене», пневмония не всегда выявляется.
Читать
2 ноября 2021
Гипертонический криз – что это такое и первая помощь
Повышение артериального давления (Артериальная гипертензия или гипертоническая болезнь) — одно из самых распространенных и опасных заболеваний сердечно – сосудистой системы нашего организма. Согласно статистике, одна треть всего взрослого населения России страдает от повышения давления. Эта болезнь требует особого отношения и постоянного контроля. В противном случае есть опасность развития осложнений, одним из которых является гипертонический криз (ГК).
Согласно статистике, одна треть всего взрослого населения России страдает от повышения давления. Эта болезнь требует особого отношения и постоянного контроля. В противном случае есть опасность развития осложнений, одним из которых является гипертонический криз (ГК).
Читать
2 ноября 2021
Три причины сделать повторное КТ легких
Пациенты часто задают нашим врачам вопрос – для чего необходимо делать повторную компьютерную томографию легких? Попробуем разобраться в этом вопросе и рассмотрим две основные ситуации.
Читать
Все статьи клиники
График восстановления после инсульта
| Johns Hopkins Medicine
Инсульт — это неотложная ситуация, и чем быстрее вы получите лечение, тем лучше. Но что происходит в дни, недели и месяцы после инсульта? Специалист по реабилитации после инсульта Университета Джона Хопкинса Прити Рагхаван, доктор медицинских наук, объясняет, что «иногда процесс может быть медленным и неуверенным, и разные люди выздоравливают по-разному».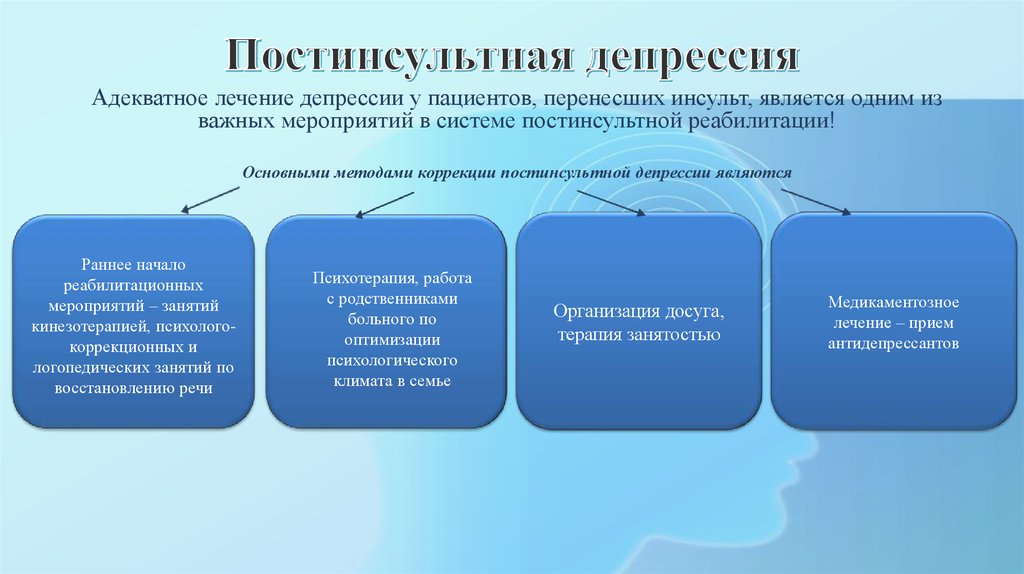
Хотя выздоровление у всех выглядит по-разному, может быть полезно получить представление о сроках восстановления после инсульта, чтобы знать, чего ожидать после того, как вы или ваш близкий человек перенесете инсульт.
Поглаживания не всегда легко распознать. Обратите внимание на эти знаки.
День 1: Начальное лечение
Если у вас случился инсульт, вас, скорее всего, сначала госпитализируют в отделение неотложной помощи для стабилизации вашего состояния и определения типа инсульта. Если это вызвано тромбом (ишемический инсульт), лекарства, разрушающие тромбы, могут помочь уменьшить долгосрочные последствия, если вы начнете лечение вовремя.
В зависимости от тяжести инсульта вам может потребоваться провести некоторое время в реанимации или неотложной помощи.
«Начать реабилитацию как можно скорее после устранения причины инсульта жизненно важно для восстановления после инсульта», — говорит Рагхаван. «В Johns Hopkins реабилитация начинается примерно через 24 часа после инсульта».
В состав реабилитационной бригады входят физиотерапевты, неврологи, физиотерапевты и эрготерапевты, логопеды и медсестры. Они встречаются ежедневно, чтобы обсудить состояние пациента, а некоторые формы терапии проводятся каждый час в течение первого или двух дней.
Первые несколько недель после инсульта
Обычная продолжительность пребывания в больнице после инсульта составляет от пяти до семи дней. В течение этого времени команда по лечению инсульта оценит последствия инсульта, что определит план реабилитации.
Долгосрочные последствия инсульта, которые варьируются от человека к человеку, в зависимости от тяжести инсульта и пораженной области мозга, могут включать:0028
Физиотерапия и трудотерапия могут помочь определить, какие области мозга затронуты при работе с пациентом для выполнения различных задач, таких как ходьба или расчесывание волос. Логопедическая терапия важна для пациентов, у которых есть проблемы с глотанием из-за инсульта или последствий использования дыхательной трубки.
Логопедическая терапия важна для пациентов, у которых есть проблемы с глотанием из-за инсульта или последствий использования дыхательной трубки.
Терапевтические сеансы проводятся до шести раз в день, пока пациент находится в больнице, что помогает оценить ущерб, нанесенный инсультом, и ускорить выздоровление.
Приоритеты реабилитации после инсульта
Повседневная деятельность (ADL) становится центром реабилитации после инсульта. ADL обычно включает в себя такие задачи, как купание или приготовление пищи. Но вам также следует поговорить со своей командой по уходу о важных для вас действиях, таких как выполнение связанных с работой навыков или хобби, чтобы помочь установить цели восстановления. Хотя терапия жизненно важна, не менее важно практиковать самостоятельно.
Помимо воздействия на активную деятельность, инсульт может иметь серьезные когнитивные и эмоциональные последствия как для пациентов, так и для лиц, осуществляющих уход. Психологи-реабилитологи и нейропсихологи могут выявить такие проблемы и создать план по улучшению когнитивных функций и развитию устойчивости перед лицом того, что может быть постоянным изменением образа жизни.
Выписка из больницы после инсульта
Ваша команда по уходу разработает план выписки, который будет зависеть от степени вашего функционального нарушения. После пребывания в больнице вы можете продолжить реабилитацию:
- В стационарном реабилитационном отделении или независимом реабилитационном учреждении, если вам может помочь наблюдение врача и вы можете переносить три часа терапии в день
- В реабилитационном центре подострой терапии, если вам требуется более медленный курс реабилитации, включающий от одного до двух часов ежедневной терапии
- На дому с посещением амбулаторно-реабилитационного диспансера по мере необходимости
«Вам не обязательно иметь стопроцентное здоровье, чтобы вернуться домой после инсульта, — говорит Рагхаван. «Если вы можете выполнять большую часть своих обычных повседневных дел в домашних условиях и/или у вас есть поддержка семьи, которая помогает вам в этих занятиях, вы можете идти домой».
1–3 месяца после инсульта
«Первые три месяца после инсульта являются наиболее важными для выздоровления, когда пациенты заметят наибольшее улучшение», — говорит Рагхаван. В течение этого времени большинство пациентов войдут в стационарную программу реабилитации и завершат ее или пройдут амбулаторные сеансы терапии.
Целью реабилитации является восстановление функций как можно ближе к доинсультным уровням или разработка компенсационных стратегий для устранения функциональных нарушений. Пример стратегии компенсации — научиться держать тюбик зубной пасты, чтобы сильная рука могла отвинтить крышку.
Спонтанное восстановление
В течение первых трех месяцев после инсульта у пациента может наблюдаться явление, называемое спонтанным выздоровлением — навык или способность, которые казались утраченными после инсульта, внезапно возвращаются, когда мозг находит новые способы выполнения задач.
Ожидание неудач
Некоторые пациенты испытывают неудачи в течение нескольких месяцев после инсульта, такие как пневмония, сердечный приступ или второй инсульт. Эти проблемы могут иметь серьезные физические, умственные и эмоциональные последствия, и реабилитацию, возможно, придется отложить. Важно работать с вашей командой по уходу, чтобы скорректировать цели реабилитации, когда есть неудачи.
Эти проблемы могут иметь серьезные физические, умственные и эмоциональные последствия, и реабилитацию, возможно, придется отложить. Важно работать с вашей командой по уходу, чтобы скорректировать цели реабилитации, когда есть неудачи.
Изучение новых методов лечения
В то время как физиотерапия, трудотерапия и логопедия остаются ключевыми компонентами реабилитации после инсульта, исследователи постоянно находят новые способы улучшить или дополнить эти методы лечения. Одним из инновационных методов является неинвазивная стимуляция мозга (NIBS), которая использует слабые электрические токи для стимуляции областей мозга, связанных с конкретными задачами, такими как движение или речь. Эта стимуляция может помочь усилить эффект терапии. Еще одним нововведением является новое лечение спастичности и мышечной жесткости, которое не вызывает мышечной слабости с использованием инъекционного фермента. Кроме того, реабилитация с помощью технологий может расширить реабилитацию, ориентируясь на конкретные действия или процессы в увлекательной форме.
6-месячная отметка и далее
Через шесть месяцев возможны улучшения, но они будут намного медленнее. Большинство пациентов с инсультом в этот момент достигают относительно стабильного состояния. Для некоторых это означает полное выздоровление. У других будут постоянные нарушения, также называемые хроническим инсультом. Возможно ли полное выздоровление, зависит от множества факторов, в том числе от тяжести инсульта, от того, насколько быстро было оказано начальное лечение, а также от типа и интенсивности реабилитации.
Несмотря на то, что выздоровление замедляется, очень важно продолжать наблюдение за членами вашей медицинской бригады, в том числе: меры по предотвращению будущих инсультов
«Во время осмотра я стараюсь поддерживать пациентов всеми возможными способами, — говорит Рагхаван, физиотерапевт. «Если есть какой-либо способ, которым я могу помочь им максимально улучшить их способность общаться, вернуться к работе, улучшить режим сна, повысить мышечный тонус, свести к минимуму риск падения или удовлетворить психологические потребности, мы создадим план».
«Если есть какой-либо способ, которым я могу помочь им максимально улучшить их способность общаться, вернуться к работе, улучшить режим сна, повысить мышечный тонус, свести к минимуму риск падения или удовлетворить психологические потребности, мы создадим план».
Скоординированные усилия специалистов могут способствовать дальнейшему прогрессу через месяцы и годы. Хотя для некоторых пациентов улучшение может занять больше времени, все же есть надежда на небольшой прогресс. «Я думаю, что важно нарисовать картину надежды в инсульте», — говорит Рагхаван. «Каждый раз, когда вам требуется меньше помощи для решения задачи, это важный этап для пациента».
Инсульт – восстановление – NHS
Повреждение головного мозга, вызванное инсультом, может привести к широко распространенным и длительным проблемам.
Хотя некоторые люди могут быстро выздороветь, многие люди, перенесшие инсульт, нуждаются в долгосрочной поддержке, чтобы помочь им обрести максимальную независимость.
Этот процесс реабилитации зависит от симптомов и их тяжести.
Это часто начинается в больнице и продолжается дома или в местной клинике в вашем районе.
Узнайте о:
- организация ухода перед выпиской из больницы
- получение оценки потребностей
- помощь на дому от платного сиделки
Группа различных специалистов может помочь в вашей реабилитации, включая физиотерапевтов, психологов, эрготерапевтов , логопеды, диетологи, медицинские сестры и врачи.
Вам будет предложено активно участвовать в процессе реабилитации и работать с вашей командой по уходу, чтобы ставить цели, которых вы хотите достичь во время выздоровления.
Информация:
Дополнительная информация
- Личные истории инсульта на Healthtalk.
 org
org - Национальный институт здравоохранения и повышения квалификации (NICE): реабилитация после инсульта у взрослых
- «моя терапия»: приложения для пациентов, перенесших инсульт
- Stroke Association: последствия инсульта
Психологическое воздействие
Двумя наиболее распространенными психологическими проблемами, которые могут возникнуть у людей после инсульта, являются:
- депрессия — многие люди испытывают сильные приступы плача, чувство безнадежности и отказ от общественной деятельности
- тревога — когда люди испытывают общее чувство страха и беспокойства, иногда с моментами сильного, неконтролируемого чувства тревоги (приступы тревоги)
Также распространены чувства гнева, разочарования и замешательства.
Вскоре после инсульта вы получите психологическую оценку от члена вашей медицинской бригады, чтобы проверить, испытываете ли вы какие-либо эмоциональные проблемы.
Необходимо дать совет, который поможет вам справиться с психологическими последствиями инсульта. Это включает в себя влияние на отношения с другими членами семьи и любые сексуальные отношения.
Также следует регулярно проверять любые проблемы, связанные с депрессией и тревогой, а также психологические и эмоциональные симптомы в целом.
Эти проблемы могут пройти со временем, но если они серьезные или длятся долго, врачи общей практики могут направить людей на квалифицированную помощь к психиатру или клиническому психологу.
Некоторым людям могут помочь лекарства и психологическая терапия, например, консультирование или когнитивно-поведенческая терапия (КПТ).
КПТ — это терапия, цель которой — изменить ваше отношение к вещам, чтобы создать более позитивное состояние ума.
Хотите узнать больше?
- Ассоциация инсульта: телефон доверия при инсульте
- Ассоциация инсульта: эмоциональные изменения после инсульта
Когнитивное воздействие
Когнитивный — это термин, который относится ко многим процессам и функциям, которые мозг использует для обработки информации.
Одна или несколько когнитивных функций могут быть нарушены при инсульте, в том числе:
- общение
- пространственное восприятие — естественное осознание того, где находится ваше тело по отношению к ближайшему окружению
- память
- концентрация
- исполнительная функция – умение планировать, решать проблемы и рассуждать о ситуациях
- Практика — способность выполнять квалифицированные физические упражнения, например одеваться или заваривать чай созданный.

Вас могут обучить целому ряду методов, которые могут помочь вам восстановить нарушенные когнитивные функции, например, восстановить навыки общения с помощью речевой и языковой терапии.
Существует много способов компенсировать любую потерю когнитивных функций, например, использование вспомогательных средств для запоминания, дневников и рутин, помогающих планировать ежедневные задачи.
Большинство когнитивных функций восстанавливаются со временем и реабилитацией, но вы можете обнаружить, что они не возвращаются к тому состоянию, в котором они были раньше.
Повреждения головного мозга, наносимые инсультом, также повышают риск развития сосудистой деменции.
Это может произойти сразу после инсульта или может развиться через некоторое время.
Хотите узнать больше?
- Ассоциация инсульта: сосудистая деменция
- Ассоциация инсульта: проблемы с памятью и мышлением (когнитивные проблемы)
Проблемы с движением
Инсульты могут вызвать слабость или паралич одной стороны тела и привести к проблемам с координацией и равновесием.

Многие люди также испытывают крайнюю усталость (усталость) в первые несколько недель после инсульта, а также могут испытывать трудности со сном, что делает их еще более усталыми.
В рамках вашей реабилитации вас должен осмотреть физиотерапевт, который оценит степень любой физической инвалидности, прежде чем составлять план лечения.
Физиотерапия часто включает несколько сеансов в неделю с упором на такие области, как упражнения для улучшения мышечной силы и преодоления любых трудностей при ходьбе.
Физиотерапевт будет работать с вами, устанавливая цели. Сначала это могут быть простые цели, например, взять предмет в руки.
По мере улучшения вашего состояния будут ставиться более сложные долгосрочные цели, такие как стояние или ходьба.
Работнику по уходу или опекуну, например члену вашей семьи, будет предложено принять участие в вашей физиотерапии.

Физиотерапевт может научить вас обоим простым упражнениям , которые вы можете выполнять дома.
Если у вас есть проблемы с передвижением и некоторыми видами деятельности, такими как умывание и одевание, вы также можете получить помощь от эрготерапевта. Они могут найти способы справиться с любыми трудностями.
Трудотерапия может включать приспособление вашего дома или использование оборудования для облегчения повседневной деятельности, а также поиск альтернативных способов выполнения задач, с которыми у вас возникают проблемы.
Хотите узнать больше?
- Ассоциация инсульта: трудотерапия после инсульта
- Ассоциация инсульта: физиотерапия после инсульта
Коммуникационные проблемы
После инсульта многие люди испытывают проблемы с речью и пониманием, а также с чтением и письмом.

Если повреждены участки мозга, отвечающие за речь, это называется афазией или дисфазией.
Слабость мышц, участвующих в речи, в результате повреждения головного мозга называется дизартрией.
Вам следует как можно скорее обратиться к логопеду для оценки и начала терапии, которая поможет вам в общении.
Сюда могут входить:
- упражнения для улучшения контроля над речевыми мышцами
- использование средств коммуникации, таких как диаграммы букв и электронные пособия
- использование альтернативных методов общения, таких как жесты или письмо
Узнать больше о том, как лечат афазию
Вы также можете прочитать о том, как ухаживать за человеком с трудностями в общении.
Хотите узнать больше?
- Ассоциация инсульта: проблемы с общением после инсульта
Проблемы с глотанием
Повреждение, вызванное инсультом, может нарушить ваш нормальный глотательный рефлекс, что позволит мелким частицам пищи попасть в дыхательное горло.

Проблемы с глотанием известны как дисфагия. Дисфагия может привести к повреждению легких, что может вызвать легочную инфекцию (пневмонию).
Возможно, вам придется кормить через зонд на начальных этапах выздоровления, чтобы предотвратить осложнения, связанные с дисфагией.
Трубка обычно вводится в нос и вводится в желудок (назогастральный зонд) или может быть напрямую соединена с желудком при небольшой операции, проводимой под местной анестезией (чрескожная эндоскопическая гастростомия или ПЭГ).
В долгосрочной перспективе вы, как правило, посещаете логопеда несколько раз в неделю, чтобы решить проблемы с глотанием.
Лечение может включать советы по облегчению глотания, такие как прием пищи небольшими порциями и советы по осанке, а также упражнения для улучшения контроля мышц, участвующих в глотании.
Узнайте больше о лечении дисфагии
Хотите узнать больше?
- Ассоциация с инсультом: проблемы с глотанием после инсульта
Проблемы со зрением
Инсульт иногда может повредить части мозга, которые получают, обрабатывают и интерпретируют информацию, посылаемую глазами.

Это может привести к потере половины поля зрения — например, вы сможете видеть только левую или правую сторону того, что находится перед вами.
Инсульт также может повлиять на работу глазных мышц. Это может вызвать двоение в глазах.
Если у вас возникли проблемы со зрением после инсульта, вас направят к окулисту, который может оценить ваше зрение и предложить возможные методы лечения.
Например, если вы потеряли часть поля зрения, вам может быть предложена терапия движением глаз. Это включает в себя упражнения, которые помогут вам смотреть в сторону с ослабленным зрением.
Вам также могут дать совет о том, как выполнять задачи, которые могут быть трудными, если ваше зрение ограничено с одной стороны, например, одеваться.
Хотите узнать больше?
- Ассоциация инсульта: проблемы со зрением после инсульта
Контроль мочевого пузыря и кишечника
Некоторые инсульты повреждают часть мозга, отвечающую за работу мочевого пузыря и кишечника.

Это может привести к недержанию мочи и трудностям с опорожнением кишечника.
Некоторые люди могут довольно быстро восстановить контроль над мочевым пузырем и кишечником, но если у вас все еще есть проблемы после выписки из больницы, помощь можно получить в больнице, у вашего врача общей практики и у специалистов-консультантов по воздержанию.
Обратитесь за советом, если у вас возникнут проблемы, так как существует множество методов лечения, которые могут помочь.
К ним относятся:
- упражнения для переподготовки мочевого пузыря
- лекарства
- упражнения для мышц тазового дна
- с использованием изделий при недержании
Узнайте больше о лечении недержания мочи
Хотите узнать больше?
- Ассоциация инсульта: проблемы с недержанием мочи после инсульта
Секс после инсульта
Занятие сексом не повысит риск повторного инсульта.
 Нет никакой гарантии, что у вас не будет повторного инсульта, но нет причин, по которым он должен случиться во время секса.
Нет никакой гарантии, что у вас не будет повторного инсульта, но нет причин, по которым он должен случиться во время секса.Даже если у вас осталась серьезная инвалидность, вы можете экспериментировать с различными позами и находить новые способы интимной близости со своим партнером.
Имейте в виду, что некоторые лекарства могут снижать ваше половое влечение (либидо), поэтому убедитесь, что ваш врач знает, есть ли у вас проблема, так как могут быть другие лекарства, которые могут помочь.
У некоторых мужчин может возникнуть эректильная дисфункция после инсульта.
В этом случае поговорите со своим врачом общей практики или с реабилитационной бригадой, так как есть несколько методов лечения, которые могут помочь.
Узнайте больше о хорошем сексе и лечении эректильной дисфункции.
Хотите узнать больше?
- Ассоциация инсульта: секс после инсульта
Вождение после инсульта
Если у вас был инсульт или ТИА, вы не можете управлять автомобилем в течение 1 месяца.
 Сможете ли вы вернуться к вождению автомобиля, зависит от вашей длительной инвалидности и типа транспортного средства, которым вы управляете.
Сможете ли вы вернуться к вождению автомобиля, зависит от вашей длительной инвалидности и типа транспортного средства, которым вы управляете.Часто не физические проблемы могут сделать вождение опасным, а проблемы с концентрацией внимания, зрением, временем реакции и осознанием, которые могут развиться после инсульта.
Ваш лечащий врач может посоветовать вам, можете ли вы снова начать водить машину через 1 месяц после инсульта или вам необходимо пройти дополнительное обследование в центре мобильности.
Хотите узнать больше?
- GOV.UK: инсульт и вождение автомобиля
- Научно-исследовательский институт потребителей с ограниченными возможностями: вождение автомобиля после инсульта
Предотвращение повторных инсультов
Если у вас был инсульт, ваши шансы на повторение значительно увеличиваются.

Обычно вам требуется длительное лечение лекарствами, снижающими факторы риска инсульта.
Например:
- лекарства для снижения высокого кровяного давления
- антикоагулянты или антиагреганты для снижения риска образования тромбов
- статины для снижения уровня холестерина
улучшить общее состояние здоровья и снизить риск инсульта, например:
- здоровое питание
- регулярно заниматься спортом
- бросить курить, если вы курите
- употреблять алкоголь в рекомендуемых пределах
Узнайте больше о профилактике инсульта
Уход за человеком, перенесшим инсульт
Существует множество способов поддержать друга или родственника, перенесшего инсульт.

К ним относятся:
- помощь в выполнении лечебной физкультуры между занятиями с физиотерапевтом
- предоставление эмоциональной поддержки и заверение в том, что их состояние со временем улучшится
- помощь в мотивации для достижения их долгосрочных целей
- адаптация к любым потребностям, которые у них могут быть, например, медленная речь, если у них проблемы с общением
забота для кого-то после инсульта может быть разочаровывающим и одиноким опытом.
Будьте готовы к изменению поведения
Человеку, перенесшему инсульт, часто может казаться, что у него произошли изменения в личности, и временами он ведет себя иррационально.
Это результат психологического и когнитивного воздействия инсульта.
Они могут рассердиться или обидеться на вас.
 Как бы это ни было неприятно, постарайтесь не принимать это на свой счет.
Как бы это ни было неприятно, постарайтесь не принимать это на свой счет.Важно помнить, что по мере реабилитации и выздоровления они часто начинают возвращаться к своему прежнему «я».
Старайтесь сохранять терпение и позитивный настрой
Реабилитация может быть медленным и разочаровывающим процессом, и иногда может показаться, что достигнут незначительный прогресс.
Поощрение и похвала любого прогресса, каким бы незначительным он ни казался, может помочь мотивировать человека, перенесшего инсульт, на достижение долгосрочных целей.
Найдите время для себя
Если вы ухаживаете за человеком, перенесшим инсульт, важно не пренебрегать своим физическим и психологическим благополучием.
Общение с друзьями или занятия в свободное время помогут вам лучше справиться с ситуацией.


 org
org






 Нет никакой гарантии, что у вас не будет повторного инсульта, но нет причин, по которым он должен случиться во время секса.
Нет никакой гарантии, что у вас не будет повторного инсульта, но нет причин, по которым он должен случиться во время секса. Сможете ли вы вернуться к вождению автомобиля, зависит от вашей длительной инвалидности и типа транспортного средства, которым вы управляете.
Сможете ли вы вернуться к вождению автомобиля, зависит от вашей длительной инвалидности и типа транспортного средства, которым вы управляете.

 Как бы это ни было неприятно, постарайтесь не принимать это на свой счет.
Как бы это ни было неприятно, постарайтесь не принимать это на свой счет.