Содержание
последствия для организма, особенности лечения беременных
Беременность – не только время радостного ожидания встречи с малышом, но и период, когда женщина переживает естественное снижение иммунитета, изменения в составе крови, состоянии кожи и слизистых. Они носят гормональную природу. Но такие особенности делает ее более уязвимой и различным простудным заболеваниям, обострению хронических патологических состояний. По разным данным, ОРВИ во время беременности переносит от 50 до 80% будущих мам.
Чем опасна простуда во время беременности
Говоря о вирусных инфекциях в этот период, важно понимать, что в ряде случаев возможны последствия как для ребенка, так и для будущей мамы.
В 1 триместре опасность негативного влияния на плод наиболее высока. Плацента, как естественный барьер еще не сформирована, вирусы могут попадать в кровоток и оказывать влияние непосредственно на зародыш.
Среди наиболее опасных ОРВИ – грипп, коронавирус. Исследования, связанные с последствиями гриппа во время беременности говорят о том, что на вероятность развития уродств влияют не только сами вирионы, но и лихорадка, возникающая в ответ на их попадание.
В случае ОРВИ 1 триместре возможны такие осложнения, как:
- развитие тяжелых пороков у плода;
- прерывание беременности на ранних сроках;
- наличие угрозы прерывания беременности, которая может сохраняться и в течение длительного времени.
Во 2 триместре плацента уже выполняет свои функции, а основные системы органов у малыша уже сформированы. В это время заражение может повлиять на отдельные системы органов и не дает большинству вирусов навредить плоду. Исключение составляет коронавирус. Исследования, проведенные французскими учеными, подтверждают, что он способен проникать через плаценту, инфицировать непосредственно плод (вертикальный способ заражения).
Кроме того, коронавирус ухудшает состояние плаценты: в ней обнаруживают участки воспаления, нарушения кровотока, а сами размеры оказываются меньше, чем в норме.
При заболевании ОРВИ в 3 триместре вред для малыша связан с исходным состоянием здоровья матери и степенью поражения плаценты. При нарушениях со стороны плодного места возможны негативные последствия для плода: малыш страдает от хронической гипоксии, а в дальнейшем – отстает в физическом развитии. Такой ребенок может родиться раньше срока, иметь малый вес.
При нарушениях со стороны плодного места возможны негативные последствия для плода: малыш страдает от хронической гипоксии, а в дальнейшем – отстает в физическом развитии. Такой ребенок может родиться раньше срока, иметь малый вес.
Да и сама беременность оказывается под угрозой – у 3% женщин с повреждением плаценты при ОРВИ развивается ее отслойка с кровотечением. Это жизнеугрожающее состояние, которое может стать причиной гибели матери, ребенка. Однако акушеры-гинекологи обнадеживают, что хроническая гипоксия и осложнения развиваются лишь при поражении более чем 50% плаценты, в остальных случаях ребенок не страдает.
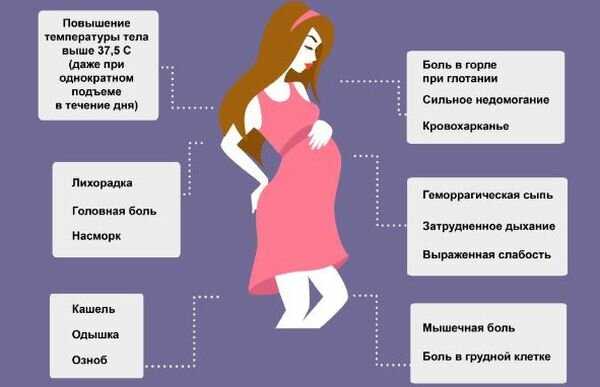
Признаки ОРВИ во время беременности
Первые симптомы вирусной инфекции у будущей мамы могут появляться одновременно, или же ухудшение состояния развивается постепенно. Скорость появления симптомов, выраженность зависят от вида возбудителя, исходного состояния женщины.
Признаки ОРВИ:
- насморк, затруднение носового дыхания;
- отсутствие обоняния;
- невозможность почувствовать вкус пищи;
- общая слабость;
- слезотечение;
- головная боль, головокружение;
- боли в мышцах, суставах;
- повышение температуры;
- першение, кашель, боли в горле;
- тошнота, рвота, диарея.

Нередко первые, даже незначительные проявления ОРВИ можно распознать в самом начале заболевания. Задача будущей мамы – наблюдать своим самочувствием и не игнорировать сигналы тела. Малейшее недомогание – основание для того, чтобы отдохнуть, обратиться к врачу.
Среди опасных осложнений сезонного гриппа:
- присоединение бактериальной инфекции;
- сепсис;
- синдром системной воспалительной реакции
- острая дыхательная недостаточность
- полиорганная недостаточность и гибель женщины.
Профилактика ОРВИ
Профилактика вирусной инфекции во время беременности по большей части носит неспецифический характер и направлена на поддержание соматического здоровья женщины, ограничение контактов, особенно с людьми, имеющими признаки ОРВИ, соблюдение гигиенических норм. Специфическая профилактика возможна лишь для предотвращения заражения сезонным гриппом.
Неспецифическая профилактика
Акушеры-гинекологи не советуют принимать иммуностимулирующие, поливитаминные препараты без крайней необходимости. Среди основных рекомендаций:
Среди основных рекомендаций:
- Избегать контактов с лицами, имеющими симптомы ОРВИ, при совместном проживании организовать изоляцию, соблюдать масочный режим, часто проветривать помещение, проводить влажные уборки с антисептиками.
- Дома поддерживать уровень влажности воздуха от 50%, орошать слизистые носа слабыми солевыми растворами.
- Ограничить посещение мест массового скопления людей. Во время визитов в магазин, поликлинику, другие учреждения надевать медицинскую маску, менять ее каждые 2 часа или по мере того, как материал, из которого она сделана, не станет влажным.
- Не прикасаться грязными руками к лицу, после любых контактов ( например, поручни, ручки дверей, купюры или товар в магазине) — предварительно мыть руки или обрабатывать их антисептическими средствами.
- Стараться соблюдать режим сна и бодрствования, сбалансировано питаться. Регулярно совершать прогулки на свежем воздухе.
Специфическая профилактика
Прививка от гриппа при беременности разрешена женщинам во 2 и 3 триместрах. Ее безопасность подтверждена клиническими испытаниями. Обычно прививка хорошо переносится и уже через 4 недели обеспечивает иммунитет от вируса. Эксперты ВОЗ рекомендуют применять препараты с дозировкой антигенов от 15 мкг, иные вакцины они оценивают как недостаточно эффективные.
Ее безопасность подтверждена клиническими испытаниями. Обычно прививка хорошо переносится и уже через 4 недели обеспечивает иммунитет от вируса. Эксперты ВОЗ рекомендуют применять препараты с дозировкой антигенов от 15 мкг, иные вакцины они оценивают как недостаточно эффективные.
Так будущая мама может выбрать прививку из следующего перечня:
- «Ультрикс»;
- «Ваксигрипп»;
- «Инфлювак»;
- «Флю-М».
Вакцинация противопоказана пациенткам с индивидуальной непереносимостью компонентов вакцины, системными заболеваниями, острыми состояниями или декомпенсацией тяжелых хронических патологий. Если женщина во время беременности перенесла ОРВИ без каких-либо осложнений, она может выдержать интервал около 2-3 недель и сделать прививку от гриппа.
Лечение вирусных инфекций у беременных
Если простуды во время беременности избежать не удалось, важно подойти к лечению максимально грамотно и бережно. Что необходимо знать? Специфического и безопасного лечения, способного уничтожить все вирусы, вызывающие ОРВИ, нет. Ни гомеопатия, ни интерфероны не станут той самой «палочкой-выручалочкой», что поможет женщине быстро «прийти в себя».. В амбулаторных условиях терапевт и акушер-гинеколог имеют право наблюдать беременных с легким течением заболевания. Лечение по большей части заключается в устранении неприятных симптомов.
Ни гомеопатия, ни интерфероны не станут той самой «палочкой-выручалочкой», что поможет женщине быстро «прийти в себя».. В амбулаторных условиях терапевт и акушер-гинеколог имеют право наблюдать беременных с легким течением заболевания. Лечение по большей части заключается в устранении неприятных симптомов.
Лечение ОРВИ и гриппа в домашних условиях
Повышение температуры при инфекции – не досадный факт. Это признак того, что иммунитет начинает самостоятельно справляться с болезнью. Синтез интерферонов происходит при температуре тела от 37 градусов. Попытки избавиться от лихорадки ведут к тому, процесс выздоровления затягивается во времени. Снижать температуру во время беременности следует лишь при повышении ее до 38,0 – 38,5 градусов. Гипертермия опасна — она может приводить к уродствам плода. В качестве жаропонижающих средств допустимо использовать препараты на основе парацетамола, ибупрофена.
Боль в горле, кашель, насморк, чувство заложенности носа напрямую ухудшают качество жизни. Будущая мама во время ОРВИ находится в «невыгодном» положении – отечность слизистой носа, затруднение носового дыхания, ощущение сухости и повышенная чувствительность к влажности окружающей среды характерны для нормально протекающей беременности. На фоне инфекции эти симптомы усугубляются, «принося» с собой головные боли, невозможность заснуть из-за «заложенного» носа и в ряде случаев – больший риск синусита (например, гайморита). Для устранения сухости, очищения слизистых от инфекционных агентов рекомендовано орошение носовых ходов стерильными солевыми растворами. При отеке и затруднении дыхания применяют капли с сосудосуживающим, смягчающим эффектом курсом до 3-5 дней.
Будущая мама во время ОРВИ находится в «невыгодном» положении – отечность слизистой носа, затруднение носового дыхания, ощущение сухости и повышенная чувствительность к влажности окружающей среды характерны для нормально протекающей беременности. На фоне инфекции эти симптомы усугубляются, «принося» с собой головные боли, невозможность заснуть из-за «заложенного» носа и в ряде случаев – больший риск синусита (например, гайморита). Для устранения сухости, очищения слизистых от инфекционных агентов рекомендовано орошение носовых ходов стерильными солевыми растворами. При отеке и затруднении дыхания применяют капли с сосудосуживающим, смягчающим эффектом курсом до 3-5 дней.
При болях в горле рекомендуют полоскание отваром ромашки или слабым раствором соды и соли. Эти средства очищают носоглотку, обладают мягким противовоспалительным действием.
Для облегчения состояния нужно обеспечить постельный режим и создать в помещении благоприятный микроклимат (температура воздуха не выше 22 градусов, влажность от 50%). Если нет каких-то ограничений по состоянию здоровья, будущая мама должна пить достаточно жидкости, принимать пищу часто и малыми порциями.
Если нет каких-то ограничений по состоянию здоровья, будущая мама должна пить достаточно жидкости, принимать пищу часто и малыми порциями.
Формально, это все, что можно сделать в домашних условиях, если беременная заболела простудой или гриппом и достаточно легко переносит инфекцию. Самостоятельно начинать прием противовирусных, препаратов из группы интерферонов, пастилок «от болей в горле» раствора йода нецелесообразно. При появлении тревожащих симптомов следует немедленно обратиться к врачу.
Средняя и тяжелая степень течения ОРВИ, согласно клиническим рекомендациям, требует госпитализации в стационар. Вот основные показания к переводу:
- лихорадка от 38 °С при наличии хронических соматических заболеваний;
- лихорадка от 37,6 °С на фоне гриппа при средней и тяжелой тяжести болезни;
- пневмония;
- выраженная интоксикация у женщины вне зависимости от степени тяжести болезни.
Лечение коронавируса у беременных
Коронавирус и его отдаленное влияние на малыша окончательно не изучены. Гинекологи, работающие с женщинами, зараженными этой инфекцией, замечают, что заболевание чаще протекает бессимптомно и основанием для тестирования становится факт контакта с зараженным человеком. 80% лиц переносят это ОРВИ легко. В группе риска оказываются женщины с хроническими заболеваниями сердечно-сосудистой, эндокринной системы.
Гинекологи, работающие с женщинами, зараженными этой инфекцией, замечают, что заболевание чаще протекает бессимптомно и основанием для тестирования становится факт контакта с зараженным человеком. 80% лиц переносят это ОРВИ легко. В группе риска оказываются женщины с хроническими заболеваниями сердечно-сосудистой, эндокринной системы.
Наиболее опасно заражение во 2 и 3 триместрах на фоне повышающейся нагрузки на женский организм. Особую опасность представляет причастность вируса к образованию тромбов, в том числе — в сосудах плаценты. Если женщина обнаруживает у себя признаки коронавирусной инфекции, следует связаться с врачом женской консультации по телефону и вызвать терапевта на дом.
При подозрении на декомпенсацию соматических заболеваний, развитие дыхательной недостаточности будущей маме показана госпитализация в специализированный стационар, так как угрожающие состояния лечат в условиях круглосуточного наблюдения. Беременную женщину размещают в отдельной палате.
Протоколы с описанием схем лечения периодически претерпевают изменения. Применение противомалярийных препаратов, интерферонов запрещено. При развитии дыхательной недостаточности обеспечивают доступ кислорода через носовые катетеры, подключают дезинтоксикационную терапию, назначают низкомолекулярные гепарины для предотвращения тромбозов.
Применение противомалярийных препаратов, интерферонов запрещено. При развитии дыхательной недостаточности обеспечивают доступ кислорода через носовые катетеры, подключают дезинтоксикационную терапию, назначают низкомолекулярные гепарины для предотвращения тромбозов.
Если предполагаемая польза для матери больше предполагаемого вреда для плода, беременных от коронавируса лечат комбинацией лопинавира и ритонавира. При обнаружении пневмонии врач принимает решение о назначении антибактериальной терапии. Для диагностики этого осложнения проводят КТ, беременность не является противопоказанием к обследованию.
Вирусные заболевания во время беременности представляют опасность не только для матери, но и для плода. Основную роль играют меры специфической и неспецифической профилактики. При появлении первых симптомов инфекции необходимо соблюдать постельный режим и поставить в известность лечащего врача (терапевта, акушера-гинеколога).
Простуда при беременности – опасный враг
Так сложилось, что простудой принято называть любые формы острой респираторной инфекции, которых существует бесчисленное множество. Многие люди называют простудой грипп или даже осложнения в виде хронической ангины, бронхита или пневмонии, естественно, не забыв при этом упомянуть, что простуда очень сильная.
Многие люди называют простудой грипп или даже осложнения в виде хронической ангины, бронхита или пневмонии, естественно, не забыв при этом упомянуть, что простуда очень сильная.
Острые респираторные заболевания являются самыми распространенными среди любых других заболеваний. Возбудители инфекции, вирусы или бактерии, легко проникают в организм через дыхательную систему, проходя через так называемые ворота инфекций – нос и ротовую полость. Далее возбудители оседают на слизистых оболочках, размножаются и распространяются дальше, ломая все на своем пути. К острым респираторным заболеваниям относят риновирусную, реовирусную, аденовирусную, энтеровирусную, бактериальную инфекции, неизменно грипп и другие малоприятные возбудители. В большинстве случаев возбудители поражают дыхательную систему, но не только.
Немного о простуде и ее симптомах
Уже было сказано, что такое простуда, но как опознать простуду при беременности? Абсолютно также, как и до беременности, общие симптомы респираторной инфекции будут аналогичны:
- Кашель и боль в горле.
 Наверно самый очевидный симптом простудного заболевания. Кашель может быть сухим или влажным, а боль проявляется во время глотания, реже в состоянии покоя. Достаточно часто возникает неприятное чувство першения в горле. Инфекция, поразившая горло, часто перерастает в заболевание, в зависимости от конкретного места поражения – ларингит, трахеит, бронхит, пневмония (воспаление легких) и их сочетания.
Наверно самый очевидный симптом простудного заболевания. Кашель может быть сухим или влажным, а боль проявляется во время глотания, реже в состоянии покоя. Достаточно часто возникает неприятное чувство першения в горле. Инфекция, поразившая горло, часто перерастает в заболевание, в зависимости от конкретного места поражения – ларингит, трахеит, бронхит, пневмония (воспаление легких) и их сочетания. - Заложенность и насморк. Вероятно, второй самый заметный признак простудного заболевания. Инфекция оседает на слизистых оболочках носа, что ведет к развитию синусита, ринита и прочих заболеваний. При насморке затрудняется дыхание, что при беременности очень нехорошо, выделяется слизь, а при серьезных бактериальных поражениях возможны сильные болевые ощущения.
Интоксикация организма. Не все понимают, что входит в данное понятие. Сюда можно отнести все последствия борьбы организма с возбудителями инфекции – головная боль, общая слабость, повышенная температура тела, боль в мышцах и прочее. Все подобные признаки означают, что иммунитет пытается бороться, однако при беременности высокая активность защитных функций организма чревата последствиями, о чем будет подробней рассказано дальше.
Все подобные признаки означают, что иммунитет пытается бороться, однако при беременности высокая активность защитных функций организма чревата последствиями, о чем будет подробней рассказано дальше.
Немногие знают, либо многие забыли, но изначально простудой называли сильное переохлаждение человека. Уже следствием переохлаждения являлись респираторные заболевания, которые поражали ослабленный организм. Именно поэтому на сегодняшний день простуда имеет уникальный статус как первопричины заболевания, так и синонимом самого респираторного заболевания.
Почему беременность не любит простуду
Большинство людей привыкли к простудным заболеваниям и научились с ними справляться, даже когда организм подвергается серьезному нападению. Но простуда при беременности — это отдельный случай, который требует особо качественного подхода к лечению. Прекрасно известно, что чувствительность и восприимчивость беременных женщин к простуде и любым другим инфекционным заболеваниям гораздо выше. Простуда во время беременности с гораздо большим шансом провоцирует различные осложнения, в том числе угрозу прерывания беременности.
Простуда во время беременности с гораздо большим шансом провоцирует различные осложнения, в том числе угрозу прерывания беременности.
Так почему простуда при беременности особенно страшна? Главной причиной является физиологические изменения в организме беременной женщины, в частности органов дыхания – происходит набухание, отек слизистой оболочки верхних дыхательных систем, разрастание кровеносных сосудов (усиленная васкуляризация).
Особо ярко бывает выражен отек бронхов и общее снижение тонуса бронхов. Из-за растущей матки приподнимается диафрагма, что дает повышенную нагрузку на сердечно-сосудистую систему. Организм реагирует на подобное логичным снижением функциональности бронхов, то есть старается уменьшить общую нагрузку на сердечно-сосудистую систему. Сниженные показатели вентиляции в легких делают дыхательную систему более уязвимой. То есть во время беременности различным вирусам и бактериям гораздо проще закрепиться внутри организма.
Другим важным фактором является ослабление иммунитета. При беременности иммунная система также перестраивается, ведь иначе она может дать команду организму об инородном вмешательстве. Последствия подобного действия иммунитета печальны – следует отторжение растущего плода (выкидыш ). Организм специально снижает силу иммунитета, чтобы не навредить будущему ребенку. Естественно, снижается противовирусная и бактериальная защита, чем с радостью пользуются возбудители инфекции.
При беременности иммунная система также перестраивается, ведь иначе она может дать команду организму об инородном вмешательстве. Последствия подобного действия иммунитета печальны – следует отторжение растущего плода (выкидыш ). Организм специально снижает силу иммунитета, чтобы не навредить будущему ребенку. Естественно, снижается противовирусная и бактериальная защита, чем с радостью пользуются возбудители инфекции.
В чем угроза простуды при беременности
Любой гинеколог будет предостерегать будущую маму от простудных заболеваний. Самое опасное в простуде для будущей мамы в том, что возникает риск выкидыша, особенно если срок вынашивания довольно маленький (первый триместр). Вне беременности организм, в большинстве случаев, успешно справляется практически с любой респираторной инфекцией. Но беременность диктует свои правила, и обычная простуда становится угрозой не только для женщины, но и для будущего ребенка. При этом простуда во время беременности переносится по-разному в зависимости от триместра.
Простуда при беременности в 1 триместре
Главная угроза простуды при беременности заключена именно в первых неделях после зачатия. Плодное яйцо только начинает развиваться, закладываются первые очертания органов, а иммунная система сильно ослаблена и не способна побороть инфекцию. Главной особенностью является то, что плацента еще сформирована не полностью, и эмбрион остается полностью беззащитным.
Неестественные причины
Возможные последствия простуды во время беременности в первые 5-8 недель:
- нарушения в формировании и работе плаценты, как следствие сбой в питании эмбриона;
- нарушения в развитии эмбриона, формируются повреждения мозга, сердца и нервной системы, при успешном развитии беременности у ребенка возможны пороки и отклонения;
- самым печальным исходом является выкидыш на раннем сроке.
Паниковать при простуде во время беременности на ранних сроках все равно не нужно, ведь психическое состояние может еще сильней усугубить ситуацию. Однако обратиться к врачу следует незамедлительно, чтобы избежать крайних последствий — прерывания беременности. Только врач назначит действенное лечение при простуде во время беременности, а гинеколог будет наблюдать за процессом развития плода посредством ультразвукового исследования (УЗИ).
Однако обратиться к врачу следует незамедлительно, чтобы избежать крайних последствий — прерывания беременности. Только врач назначит действенное лечение при простуде во время беременности, а гинеколог будет наблюдать за процессом развития плода посредством ультразвукового исследования (УЗИ).
Простуда при беременности во 2 триместре
Второй триместр беременности более устойчив к респираторным вирусным или бактериальным инфекциям. Плацента уже полностью сформирована, и будущий малыш получает полную иммунную защиту от матери. Как правило, легкие формы простуды, и даже грипп, переносятся относительно спокойно.
Однако, если после простудного заболевания возникли тяжелые осложнения, то они могут повлиять на здоровье будущего ребенка – может развиться плацентарная недостаточность, следствием которой будет недостаточное питание ребенка, включая кислородное голодание. На фоне подобной патологии ребенок также может приобрести врожденные пороки. Именно поэтому основной задачей при простуде во время беременности на втором триместре является профилактика осложнений. Обращение к врачу по-прежнему очень желательно. Таким образом, удастся подобрать действенное лечение, ведь применения мощных лекарственных препаратов, таких как антибиотики и жаропонижающие средства, крайне нежелательно при беременности.
Обращение к врачу по-прежнему очень желательно. Таким образом, удастся подобрать действенное лечение, ведь применения мощных лекарственных препаратов, таких как антибиотики и жаропонижающие средства, крайне нежелательно при беременности.
Простуда при беременности в 3 триместре
Кажется, что третий триместр должен быть самым устойчивым против респираторных заболеваний, но на деле все немного иначе. Основная угроза простуды наблюдается непосредственно перед родами. При сильном недомогании рожающей женщине будет очень тяжело родить самостоятельно, вероятно потребуется кесарево сечение, которое значительно повышает риски успешных родов. Также увеличивается шанс ранних родов. Помимо этого, существует вероятность заражения ребенка от матери, что на первых днях после родов может оказаться очень опасным для ребенка, изолированного от материнского иммунитета. Еще одним неприятным моментом является то, что ближе к концу беременности плацента стареет, и через плацентарный барьер вирусы могут проникнуть к ребенку, вследствие чего возникает внутриутробное заражение.
Профилактика простудных заболеваний во время беременности
Простуда во время беременности может прийти к каждой женщине, от подобного не застрахован никто. Однако снизить шансы на возникновение подобных заболеваний вполне возможно, нужно только придерживаться простых и логичных рекомендаций, которые даст любой врач:
- Свежий воздух полезен для здоровья, особенно когда дело касается будущих мам. Легкие и неспешные прогулки крайне положительно влияют на организм беременной женщины, главное гулять не вдоль автомобильной дороги. Проветривание помещений также важно.
- Переохлаждению бой! Закаливание хорошо само по себе, но не во время беременности. Беременной женщине необходимо максимально обезопасить организм от любого переохлаждения.
- Качественный рацион питания. Употребление овощей, фруктов положительно сказывается на беременности и защитных силах организма. Природные витамины полезны – это факт. Необходимо снизить потребление жирной, соленой, острой и сладкой пищи.

- Затворничество. ОРВИ передается воздушно-капельным путем от человека к человеку. Поэтому нужно минимизировать нахождение в людных местах, особенно в зимний период и во время эпидемий.
Если организм подвергся атаке вирусов или бактерий, то стоит сразу обратиться за врачебной помощью.
Самолечение исключено, так как большинство препаратов, успешно работающих вне беременности, не применяются из-за угрозы влияния на будущего ребенка. Простуда во время беременности не приговор, главное подойти к решению проблемы сознательно и со всей ответственностью.
Как лечить простуду и грипп во время беременности
Простуда и грипп во время беременности – это самое страшное. Какие лекарства можно безопасно принимать?
Вы знаете, что непастеризованный бри нельзя есть во время беременности, а эти двойные мартини и устрицы в половинной скорлупе строго запрещены. А как насчет лекарств от простуды и гриппа ? Когда вы неизбежно заболеваете сухим кашлем, бесчисленными болями и серьезным насморком, что вы можете предпринять? Вот наш путеводитель по сезону простуды и гриппа с ребенком на борту.
Получите вакцину
Прежде всего: беременным женщинам настоятельно рекомендуется сделать прививку от гриппа .
ТЫ БЕРЕМЕННА!
Подпишитесь, чтобы получать еженедельные обновления по электронной почте о вашем ребенке »
Грипп — тяжелое респираторное заболевание, вызывающее лихорадку, кашель и заложенность носа — это не то, с чем можно шутить. (И его не следует путать с «желудочным гриппом», отдельной и менее серьезной инфекцией.) Как говорит Лаура Маги, акушер и клинический доцент Университета Британской Колумбии, «беременные женщины, заболевшие с повышенным риском серьезных осложнений». И этот список потенциальных последствий включает пневмонию, почечную недостаточность, отек мозга, преждевременные роды и даже смерть. По оценкам, от 10 до 20 процентов канадцев ежегодно заражаются гриппом, что приводит к более чем 12 000 госпитализаций и 3 500 смертям.
Хорошая новость заключается в том, что вакцина безопасна на протяжении всей беременности. Однако обязательно запрашивайте инъекцию, которая сделана из инактивированного вируса, а не вакцину в виде назального спрея, поскольку она сделана из живого вируса и не рекомендуется для использования беременными женщинами.
Однако обязательно запрашивайте инъекцию, которая сделана из инактивированного вируса, а не вакцину в виде назального спрея, поскольку она сделана из живого вируса и не рекомендуется для использования беременными женщинами.
Хотя предотвратить болезнь может быть невозможно (особенно когда, скажем, коллега чихает прямо на вас в лифте), вы можете предпринять шаги, чтобы защитить себя. Больше отдыхайте и чаще мойте руки в течение дня. Если многие ваши коллеги все еще болеют, спросите, можете ли вы работать из дома.
Знайте, с чем имеете дело
Вы чихаете, кашляете и у вас болит все тело. Это простуда или грипп?
Простуда — это легкое респираторное заболевание, симптомы которого (обычно кашель, боль в горле и заложенность носа) проявляются постепенно. При гриппе симптомы (которые включают боль в горле, потерю аппетита, лихорадку, заложенность носа, кашель и боли) появляются довольно внезапно. У вас может быть высокая температура в течение трех или четырех дней и крайняя усталость в течение нескольких недель. Напротив, лихорадка и крайнее истощение менее характерны для простуды.
Напротив, лихорадка и крайнее истощение менее характерны для простуды.
Дети, болеющие гриппом, могут испытывать тошноту, рвоту и диарею, но у взрослых эти симптомы встречаются редко. Если вы испытываете различные неприятные желудочно-кишечные проблемы, скорее всего, у вас «желудочный грипп», который вызывается другими вирусами или бактериями, а не гриппом.
Обратитесь к врачу, если…
Хотя большинство простуд не представляют опасности для будущего ребенка, к гриппу следует относиться более серьезно. «Беременные женщины должны связаться со своей акушеркой или врачом, если у них жар, который держится дольше двух дней, они не могут удерживать прием пищи или сильно кашляют», — говорит Эбигейл Корбин, зарегистрированная акушерка Общества акушерок Халтона. Лучше всего сразу же перепроверить у своего лечащего врача, чтобы вы точно знали, что у вас есть и как лучше всего действовать.
Большинство людей с гриппом заболевают в легкой форме и начинают чувствовать себя лучше через 7-10 дней. Но если случай гриппа подтвержден и он начался достаточно рано, вам могут прописать противовирусное лекарство, такое как Тамифлю, которое сокращает продолжительность симптомов гриппа и безопасно во время беременности.
Но если случай гриппа подтвержден и он начался достаточно рано, вам могут прописать противовирусное лекарство, такое как Тамифлю, которое сокращает продолжительность симптомов гриппа и безопасно во время беременности.
Выберите правильные безрецептурные лекарства
«Я считаю, что самым большим препятствием для лечения простуды и гриппа является дезинформация, — говорит Корбин. «Существует мнение, что беременным женщинам не следует принимать какие-либо лекарства, отпускаемые без рецепта, поэтому многие женщины страдают напрасно».
Это правда, что исследователи не проводят рандомизированные контролируемые испытания — золотой стандарт научных исследований — на беременных женщинах. Но им удалось собрать достоверные данные из когортных исследований, в которых они наблюдали за здоровьем сотен или, в некоторых случаях, тысяч пациентов на протяжении многих лет. Motherisk, клиническая, исследовательская и учебная программа в больнице SickKids, которая также связана с Университетом Торонто, имеет хорошие долгосрочные данные, которые показывают, что краткосрочное использование многих 9 не увеличивает риск для беременной женщины или ее ребенка. 0005 безрецептурные лекарства от простуды.
0005 безрецептурные лекарства от простуды.
«Однако важно внимательно читать этикетки, чтобы убедиться, что вы принимаете только те лекарства, которые необходимы для лечения ваших симптомов», — говорит Корбин, поскольку есть определенные ингредиенты, на которые нужно обращать внимание. «Если сомневаетесь, спросите у фармацевта».
Боль и лихорадка
Прочтите мелкий шрифт, чтобы узнать, какое обезболивающее средство содержит ваш безрецептурный препарат.
Ацетаминофен (тайленол) долгое время считался одним из немногих препаратов, безопасных для приема во время беременности, но исследование, проведенное в 2016 г.0059 Международный журнал эпидемиологии обнаружил связь между ацетаминофеном и аутизмом . Хотя подобные исследования пугают, это не означает, что женщины не должны принимать Тайленол. «Это не предупреждение о том, что женщины должны полностью отказаться от ацетаминофена», — говорит Дэвид Олсон, профессор акушерства и гинекологии, педиатрии и физиологии в Университете Альберты. Как и в случае со всеми лекарствами во время беременности, женщины должны принимать наименьшую возможную дозу в течение кратчайшего периода времени.
Как и в случае со всеми лекарствами во время беременности, женщины должны принимать наименьшую возможную дозу в течение кратчайшего периода времени.
Однако ибупрофен (Адвил) не рекомендуется женщинам в последнем триместре беременности, поскольку исследования показали, что он может снизить уровень амниотической жидкости, повлиять на развитие сердца вашего ребенка и задержать начало родов. Женщинам также следует избегать приема ацетилсалициловой кислоты (аспирина) во время второго и третьего триместров, так как она подавляет функцию тромбоцитов и может способствовать кровотечениям у матери и плода . Motherisk не обнаружил общего увеличения риска серьезных пороков развития при приеме АСК в течение первого триместра.
Кашель
Был проведен ряд исследований действия декстрометорфана, средства от кашля, обычно входящего в состав безрецептурных препаратов от простуды, и не было обнаружено связи между этим препаратом и повышенным риском врожденных дефектов.
Насморк и чихание
Ни один из старых антигистаминных препаратов первого поколения (бромфенирамин, хлорфенирамин, дифенгидрамин, доксиламин, гидроксизин и фенирамин) не повышает вероятность врожденных дефектов при применении на любом сроке беременности. Женщины часто предпочитают более новые антигистаминные препараты (включая цетиризин, дезлоратадин, фексофенадин и лоратадин), поскольку они не вызывают сонливости. «Относительно мало исследований об их использовании во время беременности», — говорит Корбин. «Но проведенное исследование обнадеживает и не связано с повышенным риском врожденных дефектов».
Заложенность носа
Motherisk сообщает, что противозастойные средства, такие как псевдоэфедрин и фенилэфрин, считаются безопасными при приеме в течение нескольких дней — не более недели. Есть несколько когортных исследований, которые не показали какого-либо повышенного риска врожденных дефектов при использовании пероральных деконгестантов во время беременности. Назальные спреи считаются относительно безопасными при использовании под руководством врача, но женщин следует предостерегать от приема их дольше трех дней, так как длительное использование может усугубить заложенность носа.
Назальные спреи считаются относительно безопасными при использовании под руководством врача, но женщин следует предостерегать от приема их дольше трех дней, так как длительное использование может усугубить заложенность носа.
Облегчить симптомы
Беременность уже наносит огромный ущерб вашему организму, поэтому болезнь вдобавок к этому может серьезно повлиять на ваше самочувствие. «Хотя это звучит очевидно, некоторые из лучших способов облегчить симптомы — это отдохнуть и поесть питательную пищу», — говорит Корбин. «Вот почему так важно прислушиваться к своему телу и уделять больше времени уходу за собой».
Пейте много теплых напитков , чтобы избежать обезвоживания и уменьшить заложенность носа. Хотя это кажется сказкой старых жен, на самом деле это работает. Исследование Кардиффского университета в Великобритании показало, что теплые напитки заметно лучше облегчают насморк, кашель, чихание, боль в горле, озноб и усталость по сравнению с напитками комнатной температуры.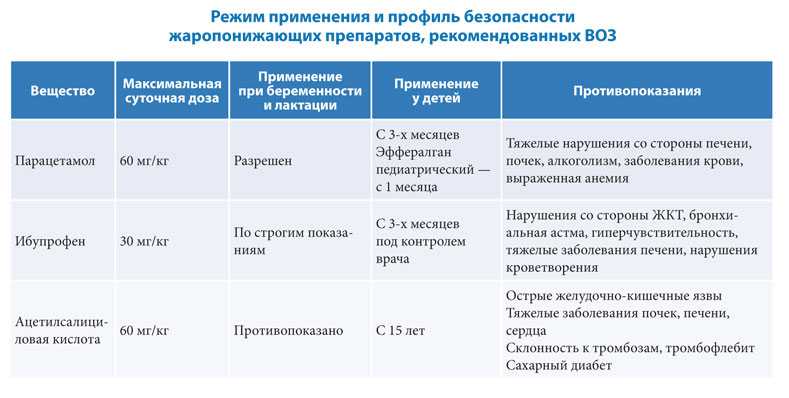
Подробнее:
Важные меры предосторожности для здоровой беременности
Руководство по питанию для беременных: правда о том, что можно есть (+ шпаргалка)
Упражнение: мифы о тренировках во время беременности
Оставайтесь на связи
Подпишитесь на ежедневный информационный бюллетень Today’s Parent, чтобы получать наши лучшие новости для родителей, советы, эссе и рецепты.
- Электронная почта*
- CAPTCHA
- Согласие*
Да, я хотел бы получать информационный бюллетень «Сегодняшний родитель ». Я понимаю, что могу отказаться от подписки в любое время.**
ЗАРЕГИСТРИРОВАНО В ГРУППЕ: Простуда и грипп Беременность Безопасность при беременности
Обследование и лечение беременных женщин с подозрением или подтвержденным гриппом
Читая эту страницу, вы соглашаетесь с Условиями и положениями ACOG.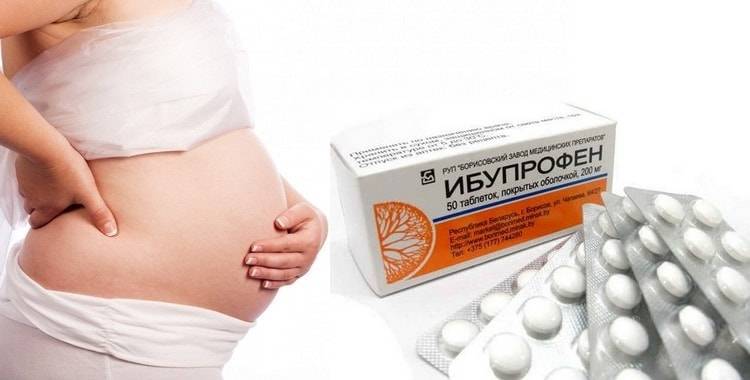 Читать условия
Читать условия
Номер 753 (октябрь 2018 г. Подтверждено в 2021 г.)
Экспертная рабочая группа по иммунизации, инфекционным заболеваниям и обеспечению готовности общественного здравоохранения
Общество медицины матери и плода утверждает этот документ. Это мнение Комитета было разработано Рабочей группой экспертов по иммунизации, инфекционным заболеваниям и обеспечению готовности общественного здравоохранения Американского колледжа акушеров-гинекологов в сотрудничестве с Гитой К. Свами, доктором медицины, и Лаурой Э. Райли, доктором медицины.
ВЫДЕРЖКА: Беременные и родильницы подвергаются высокому риску серьезных осложнений сезонной и пандемической гриппозной инфекции. Беременность сама по себе является состоянием высокого риска, что делает потенциальные неблагоприятные последствия гриппа особенно серьезными для беременных женщин. Если у беременной женщины есть другие сопутствующие заболевания, риск побочных эффектов от гриппа еще выше. Противовирусное лечение необходимо всем беременным женщинам с подозрением или подтвержденным диагнозом гриппа, независимо от статуса вакцинации. Акушеры-гинекологи и другие лица, оказывающие акушерскую помощь, должны своевременно распознавать симптомы гриппа, адекватно оценивать степень тяжести и без промедления назначать безопасную и эффективную противовирусную терапию беременным женщинам с подозреваемым или подтвержденным гриппом. Лечение по телефону для пациентов с низким уровнем риска предпочтительнее, чтобы помочь уменьшить распространение заболевания среди других беременных пациенток в офисе. Акушеры-гинекологи и другие лица, оказывающие акушерскую помощь, должны лечить беременных женщин с подозрением или подтвержденным диагнозом гриппа противовирусными препаратами предположительно на основании клинической оценки, независимо от статуса вакцинации или результатов лабораторных анализов. Беременные женщины с подозреваемой или подтвержденной инфекцией гриппа должны получать противовирусное лечение осельтамивиром или занамивиром в зависимости от существующих моделей резистентности.
Противовирусное лечение необходимо всем беременным женщинам с подозрением или подтвержденным диагнозом гриппа, независимо от статуса вакцинации. Акушеры-гинекологи и другие лица, оказывающие акушерскую помощь, должны своевременно распознавать симптомы гриппа, адекватно оценивать степень тяжести и без промедления назначать безопасную и эффективную противовирусную терапию беременным женщинам с подозреваемым или подтвержденным гриппом. Лечение по телефону для пациентов с низким уровнем риска предпочтительнее, чтобы помочь уменьшить распространение заболевания среди других беременных пациенток в офисе. Акушеры-гинекологи и другие лица, оказывающие акушерскую помощь, должны лечить беременных женщин с подозрением или подтвержденным диагнозом гриппа противовирусными препаратами предположительно на основании клинической оценки, независимо от статуса вакцинации или результатов лабораторных анализов. Беременные женщины с подозреваемой или подтвержденной инфекцией гриппа должны получать противовирусное лечение осельтамивиром или занамивиром в зависимости от существующих моделей резистентности.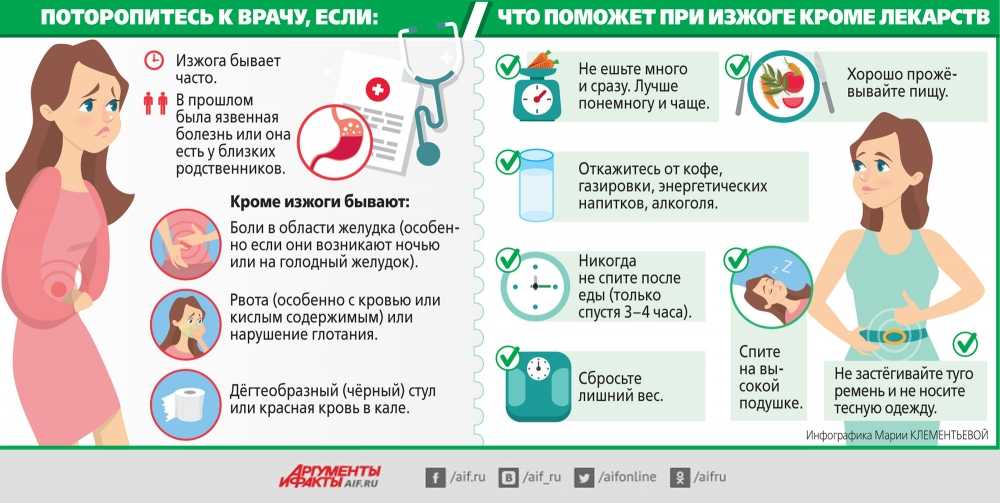 Лечение в течение 48 часов после появления симптомов является идеальным, но лечение не следует откладывать, если пропущено идеальное окно. В связи с высоким потенциалом заболеваемости и смертности беременных и родильниц Центры по контролю и профилактике заболеваний рекомендуют рассмотреть постконтактную противовирусную химиопрофилактику беременным женщинам и женщинам в сроке до 2 недель после родов (в том числе после потери беременности), у которых имел тесный контакт с заразными людьми.
Лечение в течение 48 часов после появления симптомов является идеальным, но лечение не следует откладывать, если пропущено идеальное окно. В связи с высоким потенциалом заболеваемости и смертности беременных и родильниц Центры по контролю и профилактике заболеваний рекомендуют рассмотреть постконтактную противовирусную химиопрофилактику беременным женщинам и женщинам в сроке до 2 недель после родов (в том числе после потери беременности), у которых имел тесный контакт с заразными людьми.
Рекомендации
Акушеры-гинекологи и другие лица, оказывающие акушерскую помощь, должны своевременно распознавать симптомы гриппа, адекватно оценивать степень тяжести и без промедления назначать безопасную и эффективную противовирусную терапию беременным женщинам с подозреваемым или подтвержденным гриппом.
Врачи-акушеры-гинекологи и другие лица, оказывающие акушерскую помощь, должны лечить беременных женщин с подозрением или подтвержденным диагнозом гриппа противовирусными препаратами предположительно на основании клинической оценки, независимо от статуса вакцинации или результатов лабораторных анализов.

Беременные женщины с подозрением на грипп или подтвержденным диагнозом должны получать противовирусное лечение осельтамивиром или занамивиром в зависимости от текущих моделей резистентности.
Основываясь на данных о предыдущих сезонах гриппа, осельтамивир является предпочтительным препаратом для лечения беременных женщин (75 мг перорально два раза в день в течение 5 дней) при условии наличия достаточных запасов и низкой распространенности резистентных циркулирующих вирусов. Также может быть назначен занамивир (две ингаляции по 5 мг [всего 10 мг] два раза в день в течение 5 дней) или перамивир (одна доза 600 мг путем внутривенной инфузии в течение 15–30 минут).
Беременным женщинам, у которых нет высокого или умеренного риска осложнений, но есть симптомы, указывающие на гриппозную инфекцию, может быть назначено противовирусное лечение по телефону или лично в соответствии с рекомендациями Центров по контролю и профилактике заболеваний (CDC).

Беременные женщины без симптомов высокого риска, но с сопутствующими заболеваниями (например, астмой), акушерскими проблемами (например, преждевременные роды) или которые не могут ухаживать за собой (например, получают рецептурные лекарства или не могут принимать их внутрь) следует как можно скорее обратиться в амбулаторное учреждение с ресурсами для определения тяжести заболевания.
Из-за высокой вероятности заболеваемости и смертности беременных и родильниц CDC рекомендует рассмотреть противовирусную химиопрофилактику после контакта с беременными женщинами и женщинами в сроке до 2 недель после родов (в том числе после невынашивания беременности), которые перенесли тесный контакт с заразными людьми.
Исходная информация
Беременные и родильницы подвергаются высокому риску серьезных осложнений сезонной и пандемической инфекции гриппа (гриппа). Беременность сама по себе является состоянием высокого риска, что делает потенциальные неблагоприятные последствия гриппа особенно серьезными для беременных женщин. Если у беременной женщины есть другие сопутствующие заболевания, риск побочных эффектов от гриппа еще выше. Осложнения гриппа включают преждевременные роды, пневмонию, госпитализацию или госпитализацию, а также гибель матери и плода 1 2. Вакцинация против гриппа, которая является важным элементом дородового и послеродового ухода, является наиболее эффективным и безопасным способом предотвращения заражения гриппом и снизить связанную с этим материнскую заболеваемость и смертность 3 4 5. Показатели вакцинации против гриппа во время беременности стабилизировались, и только около 50% беременных женщин получают вакцину против гриппа, и на сегодняшний день усилия по увеличению показателей вакцинации не увенчались успехом 6. Сезонная вакцинация против гриппа эффективность у беременных женщин аналогична ее эффективности среди взрослого населения в целом и варьируется от сезона к сезону в зависимости от характеристик хозяина (таких как возраст и наличие сопутствующих заболеваний) и от того, насколько хорошо циркулирующие вирусы гриппа соответствуют вирусам, содержащимся в вакцине 4.
Если у беременной женщины есть другие сопутствующие заболевания, риск побочных эффектов от гриппа еще выше. Осложнения гриппа включают преждевременные роды, пневмонию, госпитализацию или госпитализацию, а также гибель матери и плода 1 2. Вакцинация против гриппа, которая является важным элементом дородового и послеродового ухода, является наиболее эффективным и безопасным способом предотвращения заражения гриппом и снизить связанную с этим материнскую заболеваемость и смертность 3 4 5. Показатели вакцинации против гриппа во время беременности стабилизировались, и только около 50% беременных женщин получают вакцину против гриппа, и на сегодняшний день усилия по увеличению показателей вакцинации не увенчались успехом 6. Сезонная вакцинация против гриппа эффективность у беременных женщин аналогична ее эффективности среди взрослого населения в целом и варьируется от сезона к сезону в зависимости от характеристик хозяина (таких как возраст и наличие сопутствующих заболеваний) и от того, насколько хорошо циркулирующие вирусы гриппа соответствуют вирусам, содержащимся в вакцине 4. Таким образом, , хотя вакцинация является важным компонентом профилактики гриппа и может смягчить тяжесть болезни, ни одна вакцина не эффективна на 100%. Противовирусное лечение необходимо всем беременным женщинам с подозрением или подтвержденным диагнозом гриппа, независимо от статуса вакцинации. Для беременных женщин, которые уже инфицированы, лечение может уменьшить тяжесть гриппа. Акушеры-гинекологи и другие лица, оказывающие акушерскую помощь, должны своевременно распознавать симптомы гриппа (особенно после выявления циркуляции вируса гриппа в обществе), адекватно оценивать степень тяжести и без промедления назначать безопасную и эффективную противовирусную терапию беременным женщинам с подозрением или подтвержденным диагнозом гриппа 2.
Таким образом, , хотя вакцинация является важным компонентом профилактики гриппа и может смягчить тяжесть болезни, ни одна вакцина не эффективна на 100%. Противовирусное лечение необходимо всем беременным женщинам с подозрением или подтвержденным диагнозом гриппа, независимо от статуса вакцинации. Для беременных женщин, которые уже инфицированы, лечение может уменьшить тяжесть гриппа. Акушеры-гинекологи и другие лица, оказывающие акушерскую помощь, должны своевременно распознавать симптомы гриппа (особенно после выявления циркуляции вируса гриппа в обществе), адекватно оценивать степень тяжести и без промедления назначать безопасную и эффективную противовирусную терапию беременным женщинам с подозрением или подтвержденным диагнозом гриппа 2.
Обследование беременных женщин с гриппом
Беременных женщин с подозрением на грипп следует обследовать на основании различных симптомов, включая, помимо прочего, лихорадку 100,0°F или выше, кашель, утомляемость, головную боль и ломоту в теле./38/1.png) Важно отметить, что не у всех людей, инфицированных гриппом, развивается лихорадка; таким образом, отсутствие лихорадки не должно исключать диагноз гриппа.
Важно отметить, что не у всех людей, инфицированных гриппом, развивается лихорадка; таким образом, отсутствие лихорадки не должно исключать диагноз гриппа.
После оценки симптомов акушеры-гинекологи и другие лица, оказывающие акушерскую помощь, должны задавать пациентам вопросы, помогающие определить тяжесть заболевания. Беременные женщины, которые не могут поддерживать пероральный прием жидкости, проявляют признаки обезвоживания, испытывают затрудненное дыхание или боль в груди или проявляют какие-либо признаки акушерских осложнений, относятся к группе риска умеренного или высокого риска и должны быть немедленно направлены в отделение неотложной помощи или эквивалентное учреждение. Беременным женщинам, у которых не выявлен высокий или умеренный риск осложнений, но у которых есть симптомы, указывающие на гриппозную инфекцию, может быть назначено противовирусное лечение по телефону или лично в соответствии с рекомендациями CDC. Рисунок 1. Лечение по телефону для пациентов с низким риском предпочтительнее, чтобы помочь уменьшить распространение болезни среди других беременных пациенток в офисе. Беременные женщины без симптомов высокого риска, но с сопутствующими заболеваниями (например, астмой), акушерскими проблемами (например, преждевременные роды) или которые не могут позаботиться о себе (например, получают рецептурные лекарства или не переносят пероральный прием), должны рассматриваться как как можно скорее в амбулаторных условиях с ресурсами для определения тяжести заболевания.
Беременные женщины без симптомов высокого риска, но с сопутствующими заболеваниями (например, астмой), акушерскими проблемами (например, преждевременные роды) или которые не могут позаботиться о себе (например, получают рецептурные лекарства или не переносят пероральный прием), должны рассматриваться как как можно скорее в амбулаторных условиях с ресурсами для определения тяжести заболевания.
Лечение беременных женщин, больных гриппом
Важно отметить, что ежегодная вакцинация против гриппа не исключает возможности заражения гриппом. Беременные женщины с подозрением или подтвержденной инфекцией гриппа должны получать противовирусное лечение осельтамивиром и ацетаминофеном для лечения лихорадки. Занамивир и перамивир являются альтернативными одобренными противовирусными препаратами для лечения гриппа. Беременность не является противопоказанием для этих противовирусных препаратов. 7. На основании предыдущих сезонов гриппа осельтамивир является предпочтительным средством лечения беременных женщин (75 мг перорально два раза в день в течение 5 дней) при условии наличия достаточных запасов и низкой распространенности резистентных циркулирующих вирусов. Также может быть назначен занамивир (две ингаляции по 5 мг [всего 10 мг] два раза в день в течение 5 дней) или перамивир (одна доза 600 мг путем внутривенной инфузии в течение 15–30 минут). другие поставщики акушерских услуг должны уточнить в своей лаборатории требования к тестированию и сроки выполнения. Однако акушеры-гинекологи и другие лица, оказывающие акушерскую помощь, не должны полагаться на результаты анализов для начала лечения. Акушеры-гинекологи и другие лица, оказывающие акушерскую помощь, должны лечить беременных женщин с подозрением или подтвержденным диагнозом гриппа противовирусными препаратами предположительно на основании клинической оценки, независимо от статуса вакцинации или результатов лабораторных анализов. Лечение в течение 48 часов после появления симптомов является идеальным, но лечение не следует откладывать, если пропущено идеальное окно 2 8. Рекомендации по лечению противовирусными препаратами основаны на информации о предыдущих сезонах гриппа. Акушеры-гинекологи и другие лица, оказывающие акушерскую помощь, должны обращаться к рекомендациям Центров по контролю и профилактике заболеваний (CDC) для обновления лечения 9.
Также может быть назначен занамивир (две ингаляции по 5 мг [всего 10 мг] два раза в день в течение 5 дней) или перамивир (одна доза 600 мг путем внутривенной инфузии в течение 15–30 минут). другие поставщики акушерских услуг должны уточнить в своей лаборатории требования к тестированию и сроки выполнения. Однако акушеры-гинекологи и другие лица, оказывающие акушерскую помощь, не должны полагаться на результаты анализов для начала лечения. Акушеры-гинекологи и другие лица, оказывающие акушерскую помощь, должны лечить беременных женщин с подозрением или подтвержденным диагнозом гриппа противовирусными препаратами предположительно на основании клинической оценки, независимо от статуса вакцинации или результатов лабораторных анализов. Лечение в течение 48 часов после появления симптомов является идеальным, но лечение не следует откладывать, если пропущено идеальное окно 2 8. Рекомендации по лечению противовирусными препаратами основаны на информации о предыдущих сезонах гриппа. Акушеры-гинекологи и другие лица, оказывающие акушерскую помощь, должны обращаться к рекомендациям Центров по контролю и профилактике заболеваний (CDC) для обновления лечения 9.
Постконтактная химиопрофилактика
Из-за высокого потенциала заболеваемости и смертности беременных и родильниц CDC рекомендует рассмотреть постконтактную противовирусную химиопрофилактику беременным женщинам и женщинам в сроке до 2 недель после родов (в том числе после потери беременности) имевшие тесный контакт с заразными людьми. Рекомендация по химиопрофилактике — осельтамивир 75 мг 1 раз в сутки в течение 7–10 дней в зависимости от источника воздействия 9. При наличии признаков или симптомов гриппа раннее лечение является альтернативой профилактике. Кроме того, у женщин с частыми контактами с гриппом может быть рассмотрено раннее лечение, а не профилактика 9. Наконец, члены семей пациентов с диагнозом гриппа, входящие в группу риска, должны быть направлены к своим лечащим врачам для рассмотрения противовирусной химиопрофилактики.
Заключение
Беременные женщины несоразмерно чаще болеют гриппом по сравнению с населением в целом. Для акушеров-гинекологов и других поставщиков акушерских услуг крайне важно уметь выявлять грипп у беременных и понимать протокол лечения. Следование этому руководству может снизить заболеваемость и смертность беременных женщин от гриппа.
Следование этому руководству может снизить заболеваемость и смертность беременных женщин от гриппа.
Для получения дополнительной информации
Американский колледж акушеров и гинекологов определил дополнительные ресурсы по темам, связанным с этим документом, которые могут быть полезны для акушеров-гинекологов, других поставщиков медицинских услуг и пациентов. Вы можете просмотреть эти ресурсы по адресу: www.acog.org/More-Info/Influenza-Assessment-and-Treatment.
Эти ресурсы предназначены только для информации и не претендуют на полноту. Ссылка на эти ресурсы не означает, что Американская коллегия акушеров и гинекологов одобряет организацию, веб-сайт организации или содержание ресурса. Ресурсы могут быть изменены без предварительного уведомления.
Ссылки
- Каллаган В.М., Крянгэ А.А., Джеймисон Д.Дж. Смертность, связанная с беременностью, в результате гриппа в США во время пандемии 2009–2010 гг. Obstet Gynecol 2015;126:486–90.
Местонахождение статьи:Местонахождение статьи
- Oboho IK, Reed C, Gargiullo P, Leon M, Aragon D, Meek J, et al.
 Преимущество раннего начала противовирусного лечения гриппа у беременных женщин, госпитализированных с лабораторно подтвержденным гриппом. J Infect Dis 2016; 214: 507–15.
Преимущество раннего начала противовирусного лечения гриппа у беременных женщин, госпитализированных с лабораторно подтвержденным гриппом. J Infect Dis 2016; 214: 507–15.
Местонахождение изделия:Местонахождение изделия Местонахождение изделия Местонахождение изделия
- Вакцинация против гриппа во время беременности. Мнение комитета ACOG № 732. Американский колледж акушеров и гинекологов. Obstet Gynecol 2018;131:e109–14.
Местонахождение статьи:Местонахождение статьи
- Thompson MG, Li D, Shifflett P, Sokolow LZ, Ferber JR, Kurosky S, et al. Эффективность сезонной трехвалентной противогриппозной вакцины для профилактики заболевания вирусом гриппа среди беременных женщин: популяционное исследование случай-контроль в сезоны гриппа 2010–2011 и 2011–2012 гг. Рабочая группа проекта «Беременность и грипп». Clin Infect Dis 2014; 58: 449–57.
Местонахождение статьи:Местонахождение статьиМестоположение статьи
- Regan AK, Klerk Nd, Moore HC, Omer SB, Shellam G, Effler PV.
 Эффективность вакцинации против сезонного трехвалентного гриппа против стационарных острых респираторных инфекций у беременных: ретроспективное когортное исследование. Вакцина 2016;34:3649–56.
Эффективность вакцинации против сезонного трехвалентного гриппа против стационарных острых респираторных инфекций у беременных: ретроспективное когортное исследование. Вакцина 2016;34:3649–56.
Местонахождение изделия:Местонахождение изделия
- Ding H, Black CL, Ball S, Fink RV, Williams WW, Fiebelkorn AP, et al. Охват беременных женщин вакцинацией против гриппа — США, сезон гриппа 2016–2017 гг. MMWR Morb Mortal Wkly Rep 2017; 66: 1016–22.
Местонахождение статьи:Местонахождение статьи
- Центры по контролю и профилактике заболеваний. Противовирусные препараты против гриппа: резюме для клиницистов. Атланта (Джорджия): CDC; 2018. Доступно по адресу: https://www.cdc.gov/flu/pdf/professionals/antivirals/antiviral-summary-clinician.pdf. Проверено 12 июня 2018 г.
Местонахождение статьи:Местонахождение статьиМестоположение статьи
- Мутури С.Г., Венкатесан С., Майлз П.Р., Леонарди-Би Дж., Аль-Хувейтир Т.С., Аль Мамун А. и др.
 Эффективность ингибиторов нейраминидазы в снижении смертности у госпитализированных больных гриппом А h2N1pdm09вирусная инфекция: метаанализ данных отдельных участников. Исследователи консорциума PRIDE. Ланцет Респир Мед 2014;2:395–404.
Эффективность ингибиторов нейраминидазы в снижении смертности у госпитализированных больных гриппом А h2N1pdm09вирусная инфекция: метаанализ данных отдельных участников. Исследователи консорциума PRIDE. Ланцет Респир Мед 2014;2:395–404.
Местонахождение статьи:Местонахождение статьи
- Фиоре А.Э., Фрай А., Шай Д., Губарева Л., Бреси Дж.С., Уеки Т.М. Противовирусные препараты для лечения и химиопрофилактики гриппа — рекомендации Консультативного комитета по практике иммунизации (ACIP). Центры по контролю и профилактике заболеваний (CDC). MMWR Recomm Rep 2011; 60: 1–24.
Местоположений статей:Местоположение статьиМестоположение статьиМестоположение статьи
Опубликовано в сети 24 сентября 2018 г.
Авторские права принадлежат Американскому колледжу акушеров и гинекологов, 2018 г. Все права защищены. Никакая часть этой публикации не может быть воспроизведена, сохранена в поисковой системе, размещена в Интернете или передана в любой форме и любыми средствами, электронными, механическими, путем фотокопирования, записи или иными, без предварительного письменного разрешения издателя.
Запросы на получение разрешения на изготовление фотокопий следует направлять в Центр защиты авторских прав, 222 Rosewood Drive, Danvers, MA 01923, (978) 750-8400.
Американский колледж акушеров и гинекологов 409 12th Street, SW, PO Box 96920, Washington, DC 20090-6920
Обследование и лечение беременных женщин с подозрением или подтвержденным диагнозом гриппа. Мнение комитета ACOG № 753. Американский колледж акушеров и гинекологов. Акушерство Гинекол 2018;132:e169–73.
Эта информация предназначена в качестве образовательного ресурса для помощи клиницистам в оказании акушерско-гинекологической помощи, и использование этой информации является добровольным. Эта информация не должна рассматриваться как включающая все надлежащие методы лечения или ухода или как заявление о стандарте лечения. Он не предназначен для замены независимого профессионального суждения лечащего врача. Вариации в практике могут быть оправданы, когда, по разумному суждению лечащего врача, такой курс действий показан состоянием пациента, ограниченностью доступных ресурсов или достижениями в знаниях или технологиях. Американский колледж акушеров и гинекологов регулярно просматривает свои публикации; однако его публикации могут не отражать самые последние данные. Любые обновления этого документа можно найти на сайте www.acog.org или позвонив в Ресурсный центр ACOG.
Американский колледж акушеров и гинекологов регулярно просматривает свои публикации; однако его публикации могут не отражать самые последние данные. Любые обновления этого документа можно найти на сайте www.acog.org или позвонив в Ресурсный центр ACOG.
Несмотря на то, что ACOG прилагает все усилия для предоставления точной и надежной информации, эта публикация предоставляется «как есть» без каких-либо гарантий точности, надежности или иных явных или подразумеваемых гарантий. ACOG не гарантирует и не поддерживает продукты или услуги какой-либо фирмы, организации или лица. Ни ACOG, ни ее должностные лица, директора, члены, сотрудники или агенты не несут ответственности за любые убытки, ущерб или претензии в отношении любых обязательств, включая прямые, специальные, косвенные или косвенные убытки, понесенные в связи с этой публикацией или доверием. по представленной информации.
Все члены комитета ACOG и авторы представили заявление о раскрытии конфликта интересов, связанное с этим опубликованным продуктом.

 Наверно самый очевидный симптом простудного заболевания. Кашель может быть сухим или влажным, а боль проявляется во время глотания, реже в состоянии покоя. Достаточно часто возникает неприятное чувство першения в горле. Инфекция, поразившая горло, часто перерастает в заболевание, в зависимости от конкретного места поражения – ларингит, трахеит, бронхит, пневмония (воспаление легких) и их сочетания.
Наверно самый очевидный симптом простудного заболевания. Кашель может быть сухим или влажным, а боль проявляется во время глотания, реже в состоянии покоя. Достаточно часто возникает неприятное чувство першения в горле. Инфекция, поразившая горло, часто перерастает в заболевание, в зависимости от конкретного места поражения – ларингит, трахеит, бронхит, пневмония (воспаление легких) и их сочетания.
/Ukr/25/3.jpg)

 Преимущество раннего начала противовирусного лечения гриппа у беременных женщин, госпитализированных с лабораторно подтвержденным гриппом. J Infect Dis 2016; 214: 507–15.
Преимущество раннего начала противовирусного лечения гриппа у беременных женщин, госпитализированных с лабораторно подтвержденным гриппом. J Infect Dis 2016; 214: 507–15.  Эффективность вакцинации против сезонного трехвалентного гриппа против стационарных острых респираторных инфекций у беременных: ретроспективное когортное исследование. Вакцина 2016;34:3649–56.
Эффективность вакцинации против сезонного трехвалентного гриппа против стационарных острых респираторных инфекций у беременных: ретроспективное когортное исследование. Вакцина 2016;34:3649–56. 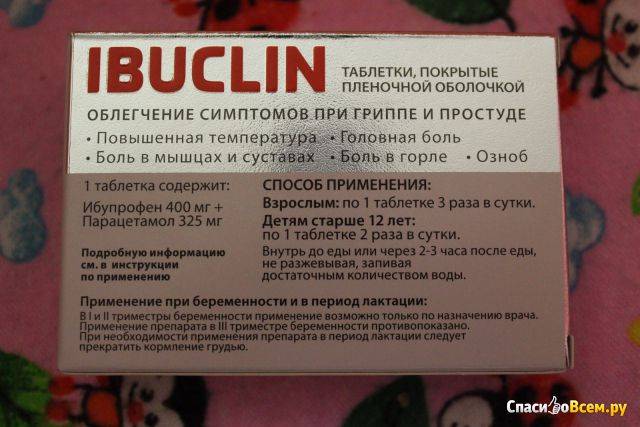 Эффективность ингибиторов нейраминидазы в снижении смертности у госпитализированных больных гриппом А h2N1pdm09вирусная инфекция: метаанализ данных отдельных участников. Исследователи консорциума PRIDE. Ланцет Респир Мед 2014;2:395–404.
Эффективность ингибиторов нейраминидазы в снижении смертности у госпитализированных больных гриппом А h2N1pdm09вирусная инфекция: метаанализ данных отдельных участников. Исследователи консорциума PRIDE. Ланцет Респир Мед 2014;2:395–404.