Содержание
Когда садить ребенка в ходунки?
Многие родители задаются вполне резонным вопросом: когда можно садить ребенка в ходунки? Так чтобы это не было слишком поздно, и не начать это делать рано. Многие родители замечали, что малыши действительно очень быстро растут. В шесть месяцев они начинают активно ползать, и всячески стремятся встать на ножки. У них это не получается, потому что вестибулярный и опорно-двигательный аппарат организма недостаточно развит. Но, для этой цели промышленность придумала специального помощника – ходунки. Они бывают разных конструкций, но все направлены для получения одной цели, помочь малышу проще встать на ноги и научиться ходить.
Когда можно детям ходунки покупать?
Большинство приспособлений представляют собой специальную устойчивую раму на колёсах и подвеску, в которой в вертикальном положении размещается малыш. Благодаря ходункам, малыш безопасно может перемещаться не только по комнате, но и по всей квартире, если между комнатами отсутствует высокий порог. Активно развивать силу и выносливость ног. Конструкция, как правило, рассчитана с 6-12 месяцев жизни.
Активно развивать силу и выносливость ног. Конструкция, как правило, рассчитана с 6-12 месяцев жизни.
Педиатры солидарны с производителями, начинать садить малыша раньше 5 месячного возраста опасно. Это может причинить организму непоправимый вред. По этому, отвечая на вопрос: с какого возраста можно ходунки ребенку? Можно с уверенностью ответить, как только он научится уверенно ползать, и будет делать первые попытки встать на ножки.
Практически все модели, которые можно купить в магазине имеют следующие полезные функции на практике:
- если в конструкции предусмотрена ручка для родителей, то ходунки могут успешно заменять коляску в домашних условиях, помогая контролировать перемещение непоседы;
- наличие музыкальных приспособлений на ходунках поможет развивать музыкальный слух и развлекать малыша во время тренировок;
- полезной функцией можно назвать наличие небольшого столика на ходунках;
- приспособление на колёсиках настолько удобное, что малыш с удовольствием будет в них спать.

С какого возраста можно использовать ходунки с музыкальными дополнениями? С самого раннего и допустимого для ходунков возраста, с 6 месяцев жизни малыша. Такие дополнения не только развлекают маленького человека, но и помогают ему в развитии интеллекта и мелкой моторики пальцев рук.
Важный момент
Не так критично, во сколько ребенка садят в ходунки, главное, чтобы приспособление имело дополнительные возможности регулировок. Малыш должен находиться в подвеске так, чтобы ноги в полностью распрямленном состоянии всей стопой касались пола. Только в таком, правильно отрегулированном состоянии ходунки будут приносить максимальную пользу.
Во сколько месяцев можно ребенку ходунки? Не раньше 6 месяцев. Но, если именно ваш малыш склонен к раннему развитию, и выказывает все признаки готовности начать ходить вертикально в 5 месяцев, в качестве исключения можно начать пользоваться приспособлением немного раньше. Но, первые пробы должны быть короткими по времени и с перерывами на отдых.
Экспертное мнение
Перед тем как выбрать покупку, изучите их на предмет надёжности. Они не должны быть склонны к переворачиванию. Ходунки для детей с какого возраста рекомендует именно этот производитель. Чтобы покупка соответствовала всем эксплуатационным и эргономичным требованиям. Пусть она будет немного дороже, но гарантировано безопасная в повседневном использовании.
Не стоит пренебрегать рекомендациям вашего педиатра. Пусть он точно ответит на вопрос: со скольки можно детям ходунки именно в вашем случае. Возможно, в силу множества разнообразных причин, этот срок подвинется как вперёд, так и назад по времени.
Детский травматолог-ортопед
У молодых родителей всегда много вопросов по поводу развития их ребенка. Мы задали самые часто встречающиеся вопросы травматологу-ортопеду клиники «Евромед» Дмитрию Олеговичу Сагдееву.
— Маленького ребенка рекомендуют довольно часто показывать врачу-ортопеду: в месяц, в три месяца, в шесть месяцев, в год.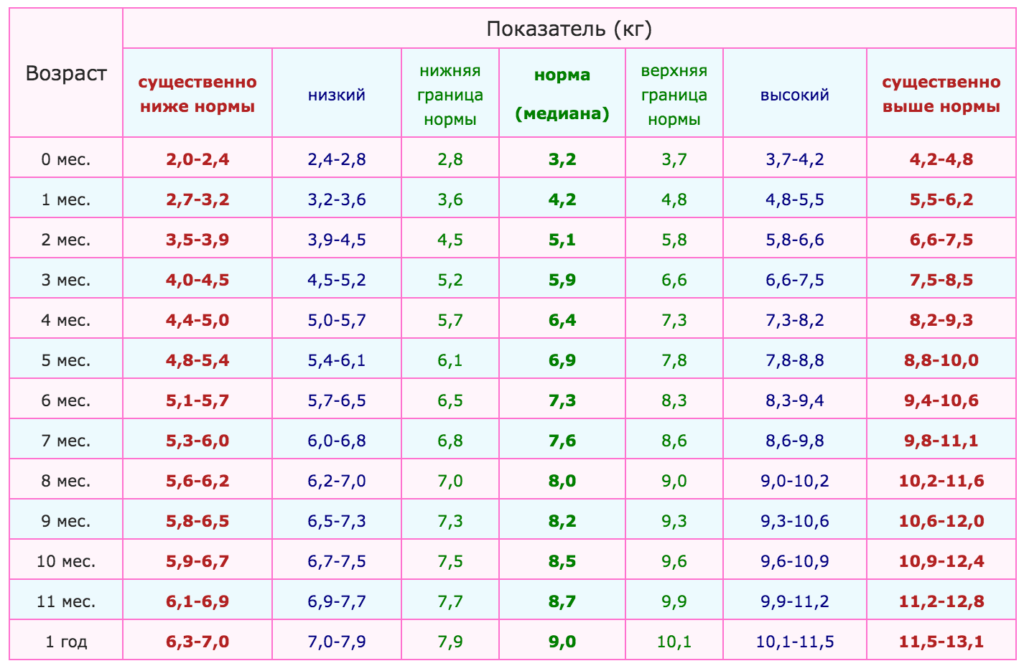 .. С чем это связано, что именно оценивает ортопед?
.. С чем это связано, что именно оценивает ортопед?
— Ортопед смотрит, как развивается опорно-двигательная система ребенка в периоды его активного развития, чтобы вовремя заметить возможные отклонения в ее развитии и скорректировать их. На раннем сроке – в месяц — делаем УЗИ тазобедренных суставов, чтобы не пропустить какую-либо врожденную патологию. В три-четыре месяца УЗИ повторяем для контроля, чтобы увидеть динамику развития сустава.
По результатам ультразвукового исследования врач может заподозрить нарушения формирования и динамики развития тазобедренного сустава.
Врач ультразвуковой диагностики оценивает формирование сустав по специальной шкале (шкале Графа), и далее уже ортопед определяет, требуются ли коррекция лечебной гимнастикой, нужны ли какие-либо физиопроцедуры и т.д.
Чем раньше будут выявлены отклонения в развитии ребенка, тем эффективнее будет лечение.
Примерно в шесть месяцев ребенок начинает садиться, потом он будет вставать, пойдет, и важно знать, как у него сформирован тазобедренный сустав и, если есть нарушения, успеть исправить их до этого момента.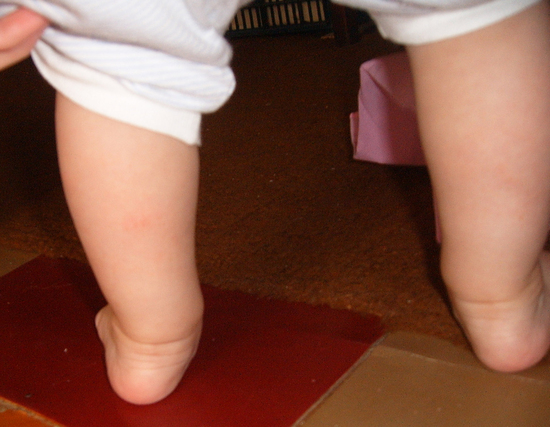
Дисплазия тазобедренного сустава — это нарушение формирования тазобедренного сустава, которое в тяжелых формах приводит к формированию подвывиха или вывиха головки бедренной кости.
— При обнаружении дисплазии тазобедренного сустава обычно назначают ношение ортопедических конструкций: подушки Фрейка, шины Виленского и т. п. Выглядят они довольно пугающе, и родители боятся, что ребенку будет в них некомфортно.
— Ребенок не будет испытывать дискомфорт. У него еще нет устойчивого понимания, в каком положении должны находиться его нижние конечности поэтому конструкция ему мешать не будет.
При этом, благодаря воздействию этих конструкций ноги ребенка расположены под определенным углом, и в этом положении головка бедренной кости центрируется во впадину, она находится в правильном положении, с нее снимается всякая деформирующая нагрузка, что позволяет суставу правильно развиваться. Если же этого не сделать, то на головку бедренной кости будет оказываться постоянная деформирующая нагрузка, что в конечном итоге повлечет за собой подвывих и вывих бедра. Это будет уже тяжелая степень дисплазии тазобедренного сустава.
Это будет уже тяжелая степень дисплазии тазобедренного сустава.
— Помимо дисплазии, на УЗИ всегда смотрят формирование ядер окостенения в тазобедренном суставе. Почему нам так важно их правильное развитие?
— Головка бедра состоит из хрящевой ткани. Ядро окостенения находится внутри головки бедра и, постепенно увеличиваясь, оно как бы армирует ее изнутри и придает структуре стабильность при осевой нагрузке. При отсутствии ядра окостенения любая осевая нагрузка на бедро приводит к его деформации, вследствие чего может развиться подвывих и далее — вывих бедра. Соответственно, если ядро окостенения не развивается или развивается с задержкой, строго запрещены любые осевые нагрузки: стоять, а тем более – ходить нельзя.
— А сидеть можно?
— С замедленными темпами оссификации (окостенения, формирования костей) сидеть не запрещается, при условии, что нормально сформирована крыша вертлужной впадины, головка бедренной кости центрирована. Это определяется по УЗИ.
Это определяется по УЗИ.
— Что влияет на формирование ядер окостенения, каким образом можно стимулировать их развитие?
— В первую очередь – активность. Поэтому мы рекомендуем заниматься с ребенком лечебной гимнастикой сразу с рождения. Маме нужно ежедневно делать с ребенком гимнастику. Причем важно, что это должна быть обычная нагрузка, так называемая статическая – когда ребенок лежит, а мама разводит его ручки и ножки. Категорически не рекомендую набирающую сейчас популярность «динамическую гимнастику» — комплекс упражнений, в котором ребенка крутят, вертят, раскачивают, вращают за руки и ноги и пр. Такие упражнения способствуют перенапряжению формирующегося мышечно-связочного аппарата ребенка, и создают высокий риск травмы: от растяжения до вывиха с разрывом связок сустава.
С 2,5 месяцев ребенку можно и даже нужно посещать бассейн. Индивидуальные занятия с тренером в воде очень полезны для развития опорно-двигательного аппарата, сердечно-сосудистой и дыхательной систем, тренировки мышц, укрепления иммунитета.
Как вспомогательная процедура полезен массаж.
Также необходим витамин Д, он стимулирует развитие костной ткани. Витамин Д рекомендуется давать практически всем детям до двух лет, а некоторым – и позже. Этот вопрос решается совместно педиатром и ортопедом, врачи подбирают дозировку препарата и длительность его приема. В нашем регионе мало солнечного света, что провоцирует дефицит витамина Д практически у всех детей, что приводит к рахиту. В Сибири у большинства детей, не принимающих витамин Д, присутствуют в той или иной степени проявления рахита.
При наличии показаний врач может назначить физиолечение: магнитотерапию, электрофорез, аппликации с полиминеральными грязевыми салфетками. Это эффективные методики, проверенные временем.
— Врачи говорят, что ребенка нельзя сажать до того, как он сядет сам, ставить, стимулировать на раннее стояние, хождение. С чем это связано?
— Это связано с тем, что у маленького ребенка опорно-двигательная система еще незрелая, и она, и центральная нервная система не готовы к активным осевым нагрузкам. Если мы начинаем ребенка активно вертикализировать, стимулировать его на то, чтобы он сидел, стоял, это может привести к деформации позвоночника, нарушению формирования суставов. На старте они должны развиваться без осевых нагрузок, так заложено природой. Системы, и, в первую очередь, – центральная нервная система, должны созреть, чтобы сигнал от мозга от, так сказать, «центрального компьютера» на периферию доходил неискаженным и ответ, от периферии к центру, тоже был адекватным. Не надо торопиться. Когда эти структуры будут готовы, ребенок сам и сядет, и поползет, и встанет.
Если мы начинаем ребенка активно вертикализировать, стимулировать его на то, чтобы он сидел, стоял, это может привести к деформации позвоночника, нарушению формирования суставов. На старте они должны развиваться без осевых нагрузок, так заложено природой. Системы, и, в первую очередь, – центральная нервная система, должны созреть, чтобы сигнал от мозга от, так сказать, «центрального компьютера» на периферию доходил неискаженным и ответ, от периферии к центру, тоже был адекватным. Не надо торопиться. Когда эти структуры будут готовы, ребенок сам и сядет, и поползет, и встанет.
— Какие существуют возрастные нормы, когда ребенок садится, встает?
— Определенные нормы, действительно, есть, но не надо слишком акцентировать на них свое внимание. Каждый ребенок развивается по своей индивидуальной программе, не надо подгонять всех под один стандарт. Чтобы оценить его развитие, нужно учитывать множество разных обстоятельств, начиная от особенностей течения беременности и рождения ребенка. Сроки и нормы нужны, я думаю, больше врачам, чтобы адекватно оценить, правильно ли развивается ребенок или нет, и, если есть задержка, вовремя это увидеть и помочь малышу.
Сроки и нормы нужны, я думаю, больше врачам, чтобы адекватно оценить, правильно ли развивается ребенок или нет, и, если есть задержка, вовремя это увидеть и помочь малышу.
Садиться дети начинают примерно в полгода, ползать – в 7-8 месяцев. Классическое развитие: ребенок сначала сел, потом пополз, потом начинает вставать, передвигаться с опорой. Потом, когда почувствовал, что готов, отрывается от опоры и делает первые самостоятельные шаги. Это происходит тогда, когда созрел опорно-двигательный аппарат, адаптировались центральная нервная система, вестибулярный аппарат. И все эти системы научились корректно работать вместе.
Некоторые дети начинают ползать раньше, чем садиться, кто-то – встанет раньше, чем поползет. Бывает, что вообще не ползает ребенок, а сразу встал и пошел. Все это особенности индивидуального развития.
— Чем плохи такие приспособления, как ходунки, позволяющие ребенку «пойти» намного раньше, развлекающие его?
— Ходунки сбивают «программу» правильного взаимодействия между центральной нервной системы, вестибулярным аппаратом и опорно-двигательным аппаратом. В ходунках ребенок занимает неестественное положение, он же не делает в них полноценный шаг, а просто висит, отталкивается носочками и передвигается в пространстве. Его мозг и мышцы запоминают эту некорректную программу вертикального положения и передвижения, и впоследствии, когда ребенок пытается начать ходить уже без ходунков, у него срабатывают эти некорректные установки, включаются не те группы мышц, которые должны его удерживать в вертикальном положении, и ребенок падает. После ходунков ребенку очень сложно удерживать равновесие самостоятельно, впоследствии достаточно трудно это скорректировать.
В ходунках ребенок занимает неестественное положение, он же не делает в них полноценный шаг, а просто висит, отталкивается носочками и передвигается в пространстве. Его мозг и мышцы запоминают эту некорректную программу вертикального положения и передвижения, и впоследствии, когда ребенок пытается начать ходить уже без ходунков, у него срабатывают эти некорректные установки, включаются не те группы мышц, которые должны его удерживать в вертикальном положении, и ребенок падает. После ходунков ребенку очень сложно удерживать равновесие самостоятельно, впоследствии достаточно трудно это скорректировать.
— Еще одна проблема, связанная с тем, что ребенка начали ставить до того, как он был готов, — плоскостопие. Верно?
— Плоскостопие бывает врожденным и функциональным (приобретенным).
Если ребенка ставят слишком рано, у него может развиться неправильная установка стопы. И нередко в результате врачи ставят диагноз плоско-вальгусной деформации стоп. Эта плоско-вальгусная установка стоп обычно не патологическая. На осмотре доктор определяет, подвижная или ригидная (малоподвижная) стопа, и, если стопа подвижная, легко выводится в положение коррекции, тогда мы не говорим о деформации, это просто неправильная установка, которая корректируется лечебной гимнастикой, правильным распределением нагрузок.
Эта плоско-вальгусная установка стоп обычно не патологическая. На осмотре доктор определяет, подвижная или ригидная (малоподвижная) стопа, и, если стопа подвижная, легко выводится в положение коррекции, тогда мы не говорим о деформации, это просто неправильная установка, которая корректируется лечебной гимнастикой, правильным распределением нагрузок.
Все эти установки, на которые жалуются мамы: загребание носками, кажущееся искривление конечностей, — это следствие перехода ребенка из горизонтального положения в вертикальное и приспособления его к прямохождению. Во время внутриутробного периода развития плод плотно «упакован» внутри матки: руки прижаты к телу, а ноги сложены довольно неестественным для человека образом – стопы повернуты внутрь, кости голени и бедра тоже скручены внутрь, а бедра в тазобедренных суставах, наоборот, максимально разворачиваются наружу. Когда малыш только учится стоять, неправильное положение стоп незаметно, поскольку, разворот его ножек в тазобедренных суставах и скручивание костей бедер и голеней произошло в противоположных направлениях – то есть они скомпенсировали друг друга, и стопы встают как бы прямо. Потом начинает изменяться соотношение в тазобедренном суставе – головка бедра центрируется, и это происходит немного быстрее, чем изменение ротации костей голеней. И в этот период родители замечают «косолапость» и начинают переживать. Но на самом деле, в большинстве случаев, это абсолютно нормальный этап развития, и паниковать, что ребенок как-то ходит неровно, не так ногу ставит, не нужно. Природа умна, она предусмотрела весь механизм развития нижних конечностей, и вмешиваться в этот процесс не стоит. Разумеется, если вас это беспокоит, то имеет смысл обратиться к врачу, чтобы он определил, эти изменения физиологичные или патологические. Если патология – лечим, если физиология – лечить не нужно.
Потом начинает изменяться соотношение в тазобедренном суставе – головка бедра центрируется, и это происходит немного быстрее, чем изменение ротации костей голеней. И в этот период родители замечают «косолапость» и начинают переживать. Но на самом деле, в большинстве случаев, это абсолютно нормальный этап развития, и паниковать, что ребенок как-то ходит неровно, не так ногу ставит, не нужно. Природа умна, она предусмотрела весь механизм развития нижних конечностей, и вмешиваться в этот процесс не стоит. Разумеется, если вас это беспокоит, то имеет смысл обратиться к врачу, чтобы он определил, эти изменения физиологичные или патологические. Если патология – лечим, если физиология – лечить не нужно.
Для профилактики неправильной установки стопы необходима пассивная лечебная гимнастика, выбор правильного ортопедического режима.
Маленький ребенок еще не может активно выполнять прямые пожелания родителей и заниматься гимнастикой сам, поэтому на этом этапе рекомендуется пассивное воздействие: хождение босиком по неровным поверхностям, по траве, по песку, по камешкам (разумеется, следим, чтобы ребенок не травмировался, чтобы поверхности были безопасные). По мере взросления ребенка (примерно после трех лет) переходим к активным занятиям лечебной физкультурой в игровой форме. Например, умываться бежим на пяточках, завтракать – на носочках, в спальню идем, как пингвинчик, мультики смотреть, как мишка. Старайтесь, чтобы ребенку было интересно этим заниматься, и тогда он привыкнет и с удовольствием будет выполнять упражнения сам.
По мере взросления ребенка (примерно после трех лет) переходим к активным занятиям лечебной физкультурой в игровой форме. Например, умываться бежим на пяточках, завтракать – на носочках, в спальню идем, как пингвинчик, мультики смотреть, как мишка. Старайтесь, чтобы ребенку было интересно этим заниматься, и тогда он привыкнет и с удовольствием будет выполнять упражнения сам.
Важен для правильной установки стопы и подбор обуви. Обувь должна быть легкая, с эластичной подошвой, супинатором — выложенным сводом. Если свод на подошве выложен, никаких дополнительных стелек не надо (если врач не прописал). Высота башмачка – до лодыжки (высокие берцы покупать не надо), чтобы голеностоп свободно работал, и могли правильно развиваться короткие мышцы голени – те самые, которые удерживают поперечный и продольный свод стопы.
Для ребенка, начинающего ходить, оптимально, чтобы в обуви были закрытые пяточка и носок – так защищаются пальцы ног от возможных травм, если ребенок запнется.
— Настоящее плоскостопие лечится иначе?
— Да, «настоящее» плоскостопие гимнастикой не вылечить. Если это врожденное плоскостопие, то оно лечится довольно сложно и многоэтапно. Существует множество хирургических методик, которые врач подбирает в зависимости от тяжести случая и его особенностей. Лечение начинается с этапных гипсовых повязок. Есть малоинвазивные оперативные пособия на сухожильно-связочном аппарате с последующим использованием специальных приспособлений – брейсов. Также есть различные оперативные пособия, связанные с вмешательством на суставах стопы, направленные на коррекцию соотношения костей стопы и устранением плоско-вальгусной деформации.
— Почему надо лечить плоскостопие и косолапость?
— Потому что эти нарушения ведут за собой деформацию всего скелета. Снизу вверх, как снежный ком, идут нарушения. Неправильная опора приводит к неправильной установке бедра, изменяется положение таза, страдают коленные суставы, получающие измененную нагрузку. Чтобы выровнять нагрузку на коленный сустав начинает ротироваться бедро, пытаясь вывести какое-то опорное положение. Бедро развернулось, начало вывихиваться из тазобедренного сустава. Чтобы ему не дать вывихнуться, наклонился таз. Наклонился таз – изменился угол наклона позвоночника. Соответственно, изогнулся позвоночник, чтобы голову оставить ровно. В результате: грубые нарушения походки и всего опорно-двигательного аппарата, сколиотические деформации со стороны позвоночника. Угрозы жизни эти состояния не представляют, но качество жизни у человека с ортопедическими проблемами очень сильно страдает.
Чтобы выровнять нагрузку на коленный сустав начинает ротироваться бедро, пытаясь вывести какое-то опорное положение. Бедро развернулось, начало вывихиваться из тазобедренного сустава. Чтобы ему не дать вывихнуться, наклонился таз. Наклонился таз – изменился угол наклона позвоночника. Соответственно, изогнулся позвоночник, чтобы голову оставить ровно. В результате: грубые нарушения походки и всего опорно-двигательного аппарата, сколиотические деформации со стороны позвоночника. Угрозы жизни эти состояния не представляют, но качество жизни у человека с ортопедическими проблемами очень сильно страдает.
— Еще один очень частый диагноз, который ставят новорожденным детям, — кривошея. Насколько это серьезная патология?
— Многим детям ставят диагноз «нейрогенная функциональная кривошея», часто ставят подвывих первого шейного позвонка (С1). Чаще всего, это функциональное нарушение, которое проходит самостоятельно при минимальном нашем вмешательстве, и оно не несет никакой угрозы здоровью ребенку.
Дети с функциональной кривошеей наблюдаются совместно неврологом и ортопедом, обычно корригирующей укладки, ортопедической подушки и мягкого фиксирующего воротничка бывает достаточно для того, чтобы эта ситуация разрешилась без всяких осложнений.
Функциональную кривошею важно отделить от врожденной мышечной кривошеи. При подозрении на последнюю в два месяца проводится УЗИ кивательных мышц шеи, что позволяет нам с большой дозой вероятности поставить правильный диагноз. Если при ультразвуковом исследовании выявлены какие-либо изменения в кивательной мышце, то мы начинаем проводить комплексное лечение, направленное на устранение кривошеи и восстановление функциональной способности кивательной мышцы. В лечение входит фиксация головы ортопедическим воротником, назначается курсами физиолечение, направленное на улучшение питания мышц и на восстановление их структуры. При безуспешном консервативном лечении, если деформация нарастает, то после года проводится оперативное лечение врожденной мышечной кривошеи.
При любых сомнениях, вопросах, волнениях, не бойтесь обращаться к врачу. Детский ортопед, невролог, педиатр – это специалисты, которые всегда готовы ответить на ваши вопросы и помочь вашему малышу расти здоровым.
Подвывих в локтевом суставе
Очень частая травма у детей — подвывих головки лучевой кости в локтевом суставе. В локтевом суставе соединяются три кости: плечевая, локтевая и лучевая. Чтобы удерживать эти кости, существуют связки. У маленьких детей связки очень эластичные, рыхлые и легко могут соскользнуть по кости. С возрастом связки укрепляются, и подвивих уже не происходит так легко.
Эта травма случается, когда ребенка резко потянули за руку: папа покрутил, просто резко подняли ребенка за запястья (ребенка надо поднимать, поддерживая за подмышки) или даже бывает, что ведет родитель ребенка за руку, малыш поскользнулся, повис на руке – и происходит подвывих.
В момент травмы можно услышать, как щелкнул сустав. Обычно при травме ребенок испытывает кратковременную резкую боль, которая почти сразу проходит. Главным признаком травмы является то, что ребенок перестает сгибать руку в локте – дети держат травмированную руку полностью разогнутой.
Обычно при травме ребенок испытывает кратковременную резкую боль, которая почти сразу проходит. Главным признаком травмы является то, что ребенок перестает сгибать руку в локте – дети держат травмированную руку полностью разогнутой.
Как можно быстрее после травмы ребенка надо показать врачу-травматологу, который вправит подвывих, вернет связку на место.
Когда надо обращаться к травматологу?
Дети часто падают, ударяются, травмируются тем или иным способом. Как определить, когда можно обойтись пластырем и йодом, а когда надо ехать в травмпункт?
- Любую резаную, колотую рану надо показать доктору. Не стоит заливать рану зеленкой или йодом! Так вы добавите к порезу еще и химический ожог. Не надо прикладывать к открытой ране вату – ее волокна потом крайне сложно удалить из раны. Если место травмы сильно загрязнено – промойте чистой водой. Потом закройте рану чистой тканью (стерильным бинтом, носовым платком и пр.
 ), наложите давящую повязку и, как можно скорее, отправляйтесь в травмпункт. Врач проведет первичную хирургическую обработку раны, тщательно очистит ее (самостоятельно вам вряд ли удастся это выполнить настолько качественно), восстановит целостность всех структур и наложит повязку.
), наложите давящую повязку и, как можно скорее, отправляйтесь в травмпункт. Врач проведет первичную хирургическую обработку раны, тщательно очистит ее (самостоятельно вам вряд ли удастся это выполнить настолько качественно), восстановит целостность всех структур и наложит повязку. - Если на месте травмы появился заметный отек. Это может говорить о том, что это не просто ушиб, но и перелом, вывих или разрыв связок.
- Если ребенок потерял сознание, даже кратковременно. Это может говорить о черепно-мозговой травме, которая может иметь серьезные последствия.
- Если у ребенка после травмы была рвота. Рвота, тошнота, бледность также указывают на возможность черепно-мозговой травмы.
- Если ребенок ударился головой. Последствия удара головой могут быть не заметны сразу, и при этом иметь очень серьезные последствия.
- Если ребенок ударился животом. При ударе животом возможно повреждение внутренних органов и внутреннее кровотечение.

- Если ребенок упал с высоты (со стула, стола и пр.), упал с велосипеда и т.п. Бывает, что внешне никак не проявляется, а повреждены внутренние органы.
- Если ребенок беспокоится, ведет себя необычно.
Вообще – при любом сомнении лучше перестраховаться и показаться врачу. Травмы у детей – это такой вопрос, когда лучше, как говорится, перебдеть, чем недобдеть. Не надо стесняться, бояться, что вы отвлекаете врачей Скорой помощи или врачей травмпункта по пустякам. Здоровье вашего ребенка – это самое важное!
Осторожно: батут!
Батут – очень популярное у современных детей развлечение. К сожалению, это веселье может привести к серьезным проблемам. Самые частые травмы, которые дети и подростки получают на батутах — компрессионный перелом позвоночника. В последнее время случаев компрессионного перелома позвоночников стало очень много, в том числе — и у тех, кто профессионально занимается батутным спортом.
Безопасного способа нахождения на батутах нет. Ребенок, даже не упав, может сломать позвоночник, так как во время прыжков позвоночник получает очень большие осевые нагрузки. Особенно, конечно, это опасно для детей со слабым мышечным корсетом.
Ребенок, даже не упав, может сломать позвоночник, так как во время прыжков позвоночник получает очень большие осевые нагрузки. Особенно, конечно, это опасно для детей со слабым мышечным корсетом.
Внешний вид и рост: от 8 до 12 месяцев
Авторизоваться
|
регистр
Возраст и этапы
Возрасты и этапы
Слушать
Español
Размер текста
В эти месяцы ваш ребенок продолжит быстро расти. Типичный восьмимесячный мальчик весит от 17,5 до 22 фунтов (от 8 до 10 кг). Девочки, как правило, весят на полфунта меньше. К своему первому дню рождения средний ребенок утроил свой вес при рождении и имеет рост от 28 до 32 дюймов (от 71 до 81 см). Рост головы между восемью и двенадцатью месяцами немного замедляется по сравнению с первыми шестью месяцами. Типичный размер головы в восемь месяцев составляет 17 1/2 дюйма (44,5 см) в окружности; к году это 18 дюймов (46 см). Однако каждый ребенок растет со своей скоростью, поэтому вам следует проверить кривые роста и веса вашего ребенка по графикам роста в Приложении, чтобы убедиться, что он следует схеме, установленной в его первые восемь месяцев.
Однако каждый ребенок растет со своей скоростью, поэтому вам следует проверить кривые роста и веса вашего ребенка по графикам роста в Приложении, чтобы убедиться, что он следует схеме, установленной в его первые восемь месяцев.
Когда ваш ребенок впервые встает, вы можете быть удивлены его позой. Его живот будет выпирать, его задняя часть будет торчать, а спина будет наклонена вперед. Это может показаться необычным, но такая поза совершенно нормальна с того момента, как он начинает стоять, и до тех пор, пока где-то на втором году жизни у него не разовьется уверенное чувство равновесия.
Ноги вашего ребенка также могут показаться вам немного странными. Когда он лежит на спине, его пальцы ног могут повернуться внутрь, так что он кажется косолапым. Это обычное состояние обычно исчезает к восемнадцати месяцам. Если это не проходит, ваш педиатр может показать вам некоторые упражнения для стоп или ног, чтобы делать с вашим ребенком. Если проблема серьезная, ваш педиатр может направить вас к детскому ортопеду.
Когда ваш ребенок делает первые неустойчивые шаги, вы можете заметить совсем другой внешний вид — его ноги могут быть вывернуты наружу. Это происходит потому, что связки его бедер все еще настолько ослаблены, что его ноги естественным образом поворачиваются наружу. В течение первых шести месяцев второго года жизни связки напрягаются, и тогда его ноги должны стоять почти прямо.
В этом возрасте стопы вашего ребенка будут казаться плоскими, потому что свод стопы скрыт жировой прослойкой. Через два-три года этот жир исчезнет, и его дуга будет заметна.
- Последнее обновление
- 01.08.2009
- Источник
- Уход за младенцем и ребенком раннего возраста: от рождения до 5 лет (Авторское право © 2009 Американская академия педиатрии)
Информация, содержащаяся на этом веб-сайте, не должна использоваться в качестве замены медицинской помощи и рекомендаций вашего педиатра. Могут быть варианты лечения, которые ваш педиатр может порекомендовать в зависимости от индивидуальных фактов и обстоятельств.
Могут быть варианты лечения, которые ваш педиатр может порекомендовать в зависимости от индивидуальных фактов и обстоятельств.
Преждевременное половое созревание (для родителей) — Nemours KidsHealth
Что такое половое созревание?
Половое созревание — это когда дети развиваются физически и эмоционально в юношей и девушек. Обычно это начинает происходить в подростковом возрасте:
- У девочек средний возраст – 10 лет.
- У мальчиков средний возраст 11 лет.
Что такое преждевременное половое созревание?
Преждевременное половое созревание – это когда признаки полового созревания начинаются:
- до 7 или 8 лет у девочек
- до 9 лет у мальчиков
Некоторым детям это может быть тяжело, а иногда является признаком проблем со здоровьем.
Каковы признаки и симптомы преждевременного полового созревания?
У девочек признаки преждевременного (prih-KOE-shiss) полового созревания включают:
- развитие молочных желез в возрасте до 7 или 8 лет
- начало менструации (менструации) в возрасте до 10 лет
- быстрый рост (скачок роста) в возрасте до 7 или 8 лет
У мальчиков признаки преждевременного полового созревания до 9 летвозраст включает:
- увеличение яичек или полового члена
- быстрый рост в высоту (скачок роста)
У девочек и мальчиков некоторые из них могут быть признаками возможного раннего полового созревания, но иногда являются нормальными:
- рост волос на лобке, в подмышечных впадинах или на лице
- углубление голоса
- прыщи
- «взрослый» запах тела
Как преждевременное половое созревание влияет на детей?
Когда заканчивается половое созревание, рост прекращается. Поскольку их скелет созревает, а рост костей прекращается в более раннем возрасте, чем обычно, дети с преждевременным половым созреванием, которое не лечится, обычно не достигают своего полного потенциала роста взрослого человека. Их ранний всплеск роста может сделать их изначально высокими по сравнению со сверстниками. Но они могут перестать расти слишком рано и оказаться на более низкой высоте, чем в противном случае.
Поскольку их скелет созревает, а рост костей прекращается в более раннем возрасте, чем обычно, дети с преждевременным половым созреванием, которое не лечится, обычно не достигают своего полного потенциала роста взрослого человека. Их ранний всплеск роста может сделать их изначально высокими по сравнению со сверстниками. Но они могут перестать расти слишком рано и оказаться на более низкой высоте, чем в противном случае.
Раннее половое созревание также может быть трудным для детей в эмоциональном и социальном плане. Девочки с преждевременным половым созреванием, например, могут быть сбиты с толку или смущены тем, что у них начались месячные или увеличилась грудь намного раньше, чем у их сверстниц. К ним могут относиться по-разному, потому что они выглядят старше.
Даже эмоции и поведение могут измениться у детей с преждевременным половым созреванием. Девочки могут стать капризными и раздражительными. Мальчики могут стать более агрессивными, а также развить сексуальное влечение, не соответствующее их возрасту.
Что вызывает преждевременное половое созревание?
Начало полового созревания обычно инициируется гипоталамусом. Эта область мозга сигнализирует
гипофиза (железы размером с горошину у основания мозга) для выделения гормонов, которые стимулируют яичники (у девочек) или яички (у мальчиков) для выработки половых гормонов.
Чаще всего, особенно у девочек, преждевременное половое созревание связано с тем, что мозг посылает сигналы раньше, чем следует. Нет никакой другой основной медицинской проблемы или триггера. Это также может часто передаваться по наследству.
Реже преждевременное половое созревание связано с более серьезной проблемой, такой как опухоль или травма. Проблемы с щитовидной железой или яичниками также могут спровоцировать раннее половое созревание. В этих случаях обычно возникают другие симптомы, указывающие на более серьезную проблему.
Преждевременное половое созревание реже встречается у мальчиков и чаще связано с другой медицинской проблемой. Примерно у 5% мальчиков заболевание передается по наследству.
Примерно у 5% мальчиков заболевание передается по наследству.
У некоторых очень маленьких девочек (обычно в возрасте от 6 месяцев до 3 лет) может наблюдаться развитие молочных желез, которое позже исчезает или может продолжаться, но без других физических изменений полового созревания. это называется преждевременный телархе (ти-ЛАР-ки) и обычно не вызывает долговременных проблем.
Точно так же у некоторых девочек и мальчиков может быть ранний рост волос на лобке и/или под мышками или запах тела, не связанный с другими изменениями в половом развитии. Это называется преждевременным адренархе (а-друх-нар-ки).
Этим детям, возможно, необходимо обратиться к врачу, чтобы исключить «настоящее» преждевременное половое созревание. Но большинство из них не нуждаются в лечении, и у них появятся другие ожидаемые признаки полового созревания в обычном возрасте.
Как диагностируется преждевременное половое созревание?
Поговорите со своим врачом, если у вашего ребенка проявляются какие-либо признаки раннего полового созревания (до 7 или 8 лет у девочек или 9 лет у мальчиков), в том числе:
- развитие молочных желез
- быстрый рост в высоту
- менструация
- прыщи
- увеличенные яички или половой член
- волосы на лобке или в подмышечных впадинах
Для диагностики преждевременного полового созревания врач может назначить анализы крови на предмет высокого уровня половых гормонов. Рентген запястья и руки вашего ребенка может показать, созревают ли кости слишком рано.
Рентген запястья и руки вашего ребенка может показать, созревают ли кости слишком рано.
В редких случаях визуализирующие исследования, такие как МРТ и УЗИ, проводятся для исключения необычных причин преждевременного полового созревания, таких как
опухоль головного мозга, яичника или яичка.
Как лечить преждевременное половое созревание?
Если у вашего ребенка преждевременное половое созревание, врач может направить вас к педиатру
эндокринолог (врач, специализирующийся на ростовых и гормональных нарушениях у детей) для лечения.
Цели лечения:
- остановить или даже обратить вспять половое развитие
- остановить быстрый рост и созревание костей, которые могут привести к низкорослости у взрослых или раннему началу менструации
В зависимости от причины возможны два подхода к лечению:
- лечение основной причины или заболевания
- снижение высокого уровня половых гормонов с помощью лекарств для остановки полового развития
Иногда лечение сопутствующих заболеваний может остановить преждевременное половое созревание. Но в большинстве случаев другого заболевания нет, поэтому лечение обычно включает гормональную терапию для остановки полового развития.
Но в большинстве случаев другого заболевания нет, поэтому лечение обычно включает гормональную терапию для остановки полового развития.
В настоящее время разрешено гормональное лечение препаратами, называемыми аналогами LHRH . Эти синтетические (искусственные) гормоны блокируют выработку организмом половых гормонов, вызывающих раннее половое созревание. Положительные результаты обычно наблюдаются в течение года после начала лечения. Аналоги ЛГРГ, как правило, безопасны и обычно не вызывают побочных эффектов у детей.
У девочек может уменьшиться размер груди. У мальчиков половой член и яички могут уменьшиться до размеров, ожидаемых для их возраста. Рост в высоту также замедлится до скорости, ожидаемой для детей до полового созревания. Поведение ребенка также обычно становится более соответствующим возрасту.
Чем могут помочь родители?
Дайте вашему ребенку простое и правдивое объяснение того, что происходит. Объясните, что эти изменения нормальны для детей старшего возраста и подростков, но его или ее тело начало развиваться слишком рано.


 ), наложите давящую повязку и, как можно скорее, отправляйтесь в травмпункт. Врач проведет первичную хирургическую обработку раны, тщательно очистит ее (самостоятельно вам вряд ли удастся это выполнить настолько качественно), восстановит целостность всех структур и наложит повязку.
), наложите давящую повязку и, как можно скорее, отправляйтесь в травмпункт. Врач проведет первичную хирургическую обработку раны, тщательно очистит ее (самостоятельно вам вряд ли удастся это выполнить настолько качественно), восстановит целостность всех структур и наложит повязку.