НОВОСТИ |
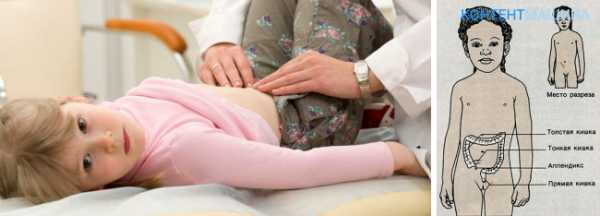
Как определить аппендицит у ребенка и основные симптомы. Аппендицит в каком возрастеАппендицит у ребенка. ХирургияАппендицит — это воспаление червеобразного отростка слепой кишки (аппендикса). Наиболее часто аппендицит возникает у людей 10-30 лет. ПричиныТочная причина аппендицита неизвестна. Спровоцировать заболевание могут воспалительные процессы в кишечнике, снижение иммунитета, переедание. Что происходит?Существует несколько теорий, объясняющих развитие аппендицита. Согласно самой популярной — механической теории — основной причиной развития острого аппендицита является активация кишечной флоры червеобразного отростка на фоне механической закупорки его просвета. Обтурацию (закупорку) просвета отростка вызывают каловые камни (35 % наблюдений), увеличение лимфоидных фолликулов, реже происходит закупорка инородным телом, опухолью или паразитом. Это ведёт к скоплению слизи в просвете отростка и чрезмерному развитию микроорганизмов, что вызывает воспаление слизистой оболочки и подлежащих слоёв, тромбозу (образованию тромбов и закупорке) сосудов, некрозу (омертвению) стенки червеобразного отростка. Некоторые инфекционные болезни, такие как брюшной тиф, йерсиниоз, туберкулёз, паразитарные инфекции, амёбиаз самостоятельно вызывают аппендицит. Как проявляется?Ребенок жалуется, что болит живот. Если боли не очень сильные, продолжаются несколько дней, родители порой не обращают на них внимания. Ребенок ходит в школу, играет на улице, но потом самочувствие его ухудшается, он становится «кислым», малоподвижным, отказывается от еды, старается больше лежать, что и настораживает родителей. Бывает и так: утром живот резко заболел, появилась тошнота, повысилась температура, при ходьбе боль отдает в правую ногу и правую часть живота. Ребенок не дает прикоснуться рукой к животу, при резком нажатии на него вскрикивает от боли. Есть все основания заподозрить острый аппендицит — воспаление червеобразного отростка слепой кишки (аппендикса). Но окончательный диагноз может поставить только врач, используя данные анализа крови. Аппендицит — довольно хитрое и коварное заболевание. Он может маскироваться под многие другие недуги, что часто затрудняет его диагностику. Это связано с тем, что аппендикс нередко располагается не классически — в правом нижнем углу живота, а в других местах, то есть атипично. Да и болезнь может протекать по-разному. У детей лишь 30 процентов случаев аппендицита протекают типично, остальные 70 процентов — совсем нетипичные. При атипичном расположении червеобразного отростка аппендицит может проявляться болями в спине, в прямой кишке. При тазовом расположении аппендикса может быть учащение мочеиспускания, которое сопровождается усилением болей в животе. При подпеченочном расположении отростка боль может появиться в области желудка, затем «спуститься» в правую часть живота. У детей до трехлетнего возраста боль, как правило, не сосредоточена в каком-то одном месте. О болезни можно судить лишь по изменению поведения ребенка — он становится плаксивым, отказывается от пищи, может появиться рвота, понос, быстро повышается температура до 39-39,5 градусов. Состояние ребенка ухудшается, он не дает прикоснуться к животу, отбрасывает руку. Слизистые оболочки рта и языка сухие, быстро наступает обезвоживание организма. У детей в возрасте с трех до семи лет картина иная: они жалуются на боль в области пупка, которая затем перемещается в правую подвздошную область. Она постоянна, несильная, ребенка может один раз вырвать. Температура если и повышается, то не выше 37,5 градусов, может быть и нормальной. При развитии гнойных процессов в аппендиксе состояние ребенка может резко ухудшиться: появляется жажда, кожа сереет, сохнут губы и слизистая оболочка рта. В сочетании с такими заболеваниями, как корь, вирусный гепатит, дизентерия, сальмонелез, аппендицит может вызвать подъем температуры до 38-39 градусов, тошноту, рвоту, жидкий стул. ЛечениеЕсли ребенок стал жаловаться на живот, отказываться от еды или его состояние резко ухудшилось, не занимайтесь самолечением. Не давайте ребенку никакой но-шпы, анальгина, а сразу обращайтесь к хирургу в поликлинику. Ни в коем случае нельзя класть на живот ребенку грелку. Этим можно спровоцировать разрыв аппендикса и возникновение перитонита. Зачастую мамы, узнав, что у их ребенка подозрение на аппендицит, впадают в панику: спрашивают, нельзя ли обойтись без операции. В случае, если хирурги подтверждают диагноз «аппендицит», операция — аппендэктомия (удаление аппендицита) — нужна обязательно, и провести ее следует как можно быстрее. После операцииПри благоприятном исходе ребенка выписывают на седьмые-десятые сутки. После выписки его необходимо наблюдать у хирурга в поликлинике, хотя бы в течение недели. В это время лучше оставаться дома. Иногда визиты к участковому хирургу затягиваются - если рана плохо заживает или возникают какие-либо осложнения. После выписки из больницы ребенка освобождают от физкультуры. Ему нельзя поднимать тяжести, кататься на велосипеде, санках, прыгать с высоты в течение месяца. Но это не значит, что дома он не должен поднимать ничего «тяжелее столовой ложки». Лучшая профилактика спаек и спаечной болезни кишечника — переход к активной жизни. Так что дома ребенок может выполнять посильную работу. Что касается питания, то здесь каких-либо ограничений вводить не следует. Целесообразно давать ребенку овощные супы для нормализации перистальтики кишечника и регуляции стула. К сожалению, аппендицит не всегда проходит без осложнений. После гнойных процессов в брюшной полости зачастую остаются спайки и может развиться спаечная болезнь. Такие дети находятся на диспансерном учете до выздоровления. medportal.ru Аппендицит у детей симптомы признаки лечениеОстрый аппендицит— наиболее частое хирургическое заболевание у детей. Воспалительный процесс в детском возрасте протекает быстро, что обусловливает развитие деструктивных изменений в отростке в сравнительно короткое время. У детей в воспалительный процесс легко вовлекается брюшина. Частота острого аппендицита неодинакова в различных возрастных группах: на ясельный возраст приходится около 5%, на дошкольный — 13%, на школьный — более 80%. У детей, начиная с 4—5-летнего возраста, обычно можно выяснить, что заболевание началось с болей в животе, локализующихся в правой его половине или разлитых по всему животу. Отмечается обычно одно- или двукратная рвота, температура в большинстве случаев субфебрильная (37,5—38е), умеренный лейкоцитоз (10 000—15 000). У детей ясельного возраста (до 3 лет) клиническая картина аппендицита отличается преобладанием общих симптомов над местными. Чаще отмечается повторная рвота, снижение активности, нарушение сна, стул может быть учащенным, температурная реакция более выражена. Решающее значение в диагностике имеют симптомы, выявляемые при осмотре больного ребенка и пальпации брюшной стенки. Пальпацию производят обязательно теплыми руками, начинают с левой подвздошной области и постепенно переходят на правую, стараясь отвлечь внимание ребенка. Важнейшими признаками являются болезненность и пассивное напряжение мышц в правой подвздошной области, а также положительный симптом Щеткина — Блюмберга. Выявление этих объективных признаков тем труднее, чем меньше возраст ребенка. Трудности контакта с больными детьми ясельного возраста, двигательное возбуждение и негативное отношение к осмотру не позволяют выявить локальную болезненность и отличить пассивное мышечное напряжение от активного. С целью более точного выявления этих важнейших местных признаков аппендицита у детей до 3 лет пальпацию живота проводят, когда ребенок находится во сне. Сон может быть вызван искусственно медикаментозным путем. Для этого через прямую кишку (в присутствии врача) после очистительной клизмы вводят 3% раствор хлоралгидрата из расчета: детям до 1 года — 10—15 мл, 1—2 лет — 15—20 мл, 2—3 лет — 20—25 мл. Наступает сон, во время которого активное напряжение мышц снимается, а пассивное остается, лучше выявляется симптом Щеткина — Блюмберга. Осложнения острого аппендицита у детей: перфорация отростка, перитонит, периаппендикулярный инфильтрат и периаппендикулярный абсцесс. Инфильтрат чаще развивается на 3— 5-е сутки заболевания, в части случаев возможно его рассасывание. При нагноении инфильтрата повышается температура и увеличивается лейкоцитоз, появляются резкая болезненность при пальпации живота и симптомы раздражения брюшины. В диагностике аппендикулярного инфильтрата большое значение имеет пальцевое исследование через прямую кишку. При признаках нагноения инфильтрата показана срочная операция во избежание прорыва гнойника в брюшную полость. Дифференциальный диагноз острого аппендицита проводят с острой пневмонией, ревматизмом, острыми инфекционными и желудочно-кишечными заболеваниями, холециститом, панкреатитом, осложненными кистами и опухолями брюшной полости, почечной коликой, геморрагическим васкулитом, аскаридозом, острым пиелонефритом и др. В сомнительных случаях больных детей направляют в стационар для уточнения диагноза. Лечение острого аппендицита только оперативное. Прогноз во многом зависит от сроков операции, поэтому при малейшем подозрении на острый аппендицит ребенок должен быть направлен к хирургу. Диагностика хронического аппендицита у детей довольно трудна. Часто повторяющиеся боли в животе могут возникнуть при гельминтозе, неспецифическом и специфическом воспалении брыжеечных лимфатических узлов, атонии и спазме кишечника, пороках развития или заболеваниях мочевыводящих путей. Для установления диагноза необходимо тщательное обследование больного ребенка в стационаре. Лечение хронического аппендицита— оперативное. Аппендицит у детей является одним из наиболее частых заболеваний, требующих неотложной хирургической помощи. Чаще всего наблюдается в 8—12 лет, однако нередко заболевают дети дошкольного возраста. В отличие от взрослых, аппендицит у детей характеризуется быстрым развитием деструктивных изменений в отростке и перитонита. Диагностика аппендицита представляет затруднения в связи с частотой абдоминального синдрома у детей при многих заболеваниях, сложностью собирания анамнеза и обследования ребенка младшего возраста, у которого могут преобладать общие симптомы, а локализовать боли в животе он не умеет. Напряжение мышц, выявляемое путем сравнительной симметричной пальпации, локализуется в правой подвздошной области, но также наблюдается в поясничной, надлобковой области и правом подреберье; у маленьких беспокойных детей напряжение определяют во сне. Рвота обычно одно- или двукратная, у детей до трех лет — многократная. Стул чаще задержан или нормальный. Температура 37—38°, лейкоцитоз со сдвигом лейкоцитарной формулы влево до 12 000—15 000. В некоторых случаях аппендицит может протекать без лейкоцитоза. При обследовании ребенка с подозрением на аппендицит дифференциальную диагностику проводят с пневмонией и плевритом, с почечными заболеваниями, гельминтозами чаще аскаридозом), копростазом и абдоминальным синдромом (см.), наблюдаемым при различных заболеваниях у детей, в частности — ревматизме, геморрагическом васкулите, кори, скарлатине, гриппе, ангине. Тщательный осмотр больного для исключения указанных заболеваний, а также и пальцевое исследование прямой кишки способствуют уточнению диагноза. Во всех сколько-нибудь подозрительных случаях целесообразнее направить ребенка в хирургический стационар для динамического наблюдения. Хронический аппендицит наблюдается у детей реже, чем у взрослых. Диагноз ставят на основании повторяющихся болей в правой подвздошной области с повышением температуры, тошнотой. Показания к операции при хроническом аппендиците у детей ставят с осторожностью, после тщательного обследования мочевыводящих путей (камни), гениталий, кала на яйца глист и исключения мезаденита (см.), который нередко вызывается специфической инфекцией (туберкулез). Лечение острого и хронического аппендицита — оперативное. Вмешательство производят под наркозом; у старших детей возможна местная анестезия. Отросток обычно удаляют лигатурным методом, без погружения культи (С. Д. Терновский). При отсутствии во время операции выраженных изменений в отростке производят ревизию 50—70 см подвздошной кишки (дивертикул Меккеля), яичников (апоплексия, аднексит) и делают биопсию лимфатических узлов брыжейки (мезаденит). Внутрибрюшинное введение антибиотиков показано при деструктивном аппендиците с явлениями перитонита. Показания к тампонаде брюшной полости ограничены ввиду склонности детей к развитию послеоперационной спаечной непроходимости кишечника (см.). Прогноз острого аппендицита при своевременной операции благоприятен; летальность не превышает 0,1—0,3%. www.medical-enc.ru Первые признаки аппендицита от Mamapedia.com.ua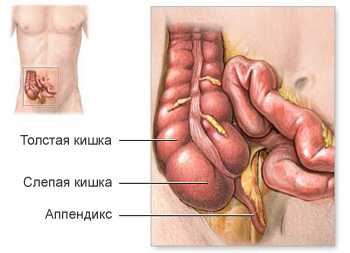 Болезненные ощущения в области живота. Это, пожалуй, самое неприятное и распространенно явление в мире. Если у мифического Ахиллеса уязвимым местом была пята, то у современного человека этой пятой является живот. Боль в животе может возникнуть по разным причинам. Боль может причинять и самое банальное расстройство желудка, кишечные колики при гастрите или язве. Но, одной из серьезных проблем времени является боль в животе, которую доставляет человеку острый аппендицит. Причем возникнуть эта боль может как у взрослых, так и у детей. Болезненные ощущения в области живота. Это, пожалуй, самое неприятное и распространенно явление в мире. Если у мифического Ахиллеса уязвимым местом была пята, то у современного человека этой пятой является живот. Боль в животе может возникнуть по разным причинам. Боль может причинять и самое банальное расстройство желудка, кишечные колики при гастрите или язве. Но, одной из серьезных проблем времени является боль в животе, которую доставляет человеку острый аппендицит. Причем возникнуть эта боль может как у взрослых, так и у детей.
Каждый человек обязан знать, что при любых болевых ощущениях в области живота необходимо обращаться к специалисту. Заниматься самолечением в таких случаях крайне рискованно и опасно. Не зная причин боли в животе, и пытаясь ее устранить самостоятельно, можно нанести непоправимый вред своему здоровью, и даже может появиться угроза жизни.
Со школьной скамьи все знают, что именно в брюшной полости человека находятся многие жизненно важные органы. Отчего, собственно, и возникает особое беспокойство и особо повышенное внимание врачей по поводу любой боли возникающей в этой области.
Любую боль в области живота категорически нельзя воспринимать как пустяк. Даже если эта боль вызвана расстройством или обычным метеоризмом, необходимо незамедлительно ее снять, чтобы уменьшить риск негативного влияния на все остальные органы и общее состояние здоровья человека. А более серьезные и незнакомые боли в области живота вообще часто требуют хирургического вмешательства. Поэтому любое промедление обращения за помощью к врачу может привести к самым печальным последствиям, и стоить человеку целой жизни.
Зачастую люди не обращают внимания на боль, которая не мешает их повседневным делам, которую «можно перетерпеть». И это самая распространенная ошибка. Давайте вместе рассмотрим причины этого, чтобы не допускать в своей жизни серьезных ошибок и жить без риска заболеваний.
Обезболивающие средства. Очень часто люди, стремясь избавиться от какой-либо внезапно возникшей боли, стремятся ее снять, убрать, избавиться от нее. И ради этого начинают применять всевозможные обезболивающие лекарства, таблетки или микстуры. Специалисты медики категорически не рекомендуют этого делать, потому что когда под действием лекарства болевые ощущения пропадают, практически, невозможно определить очаг заболевания и поставить правильный диагноз. При этом же становится невозможным определение степени опасности боли, а в целом и всего здоровья человека. Без болевых ощущений врач не способен распознать такие серьезные заболевания как острый перитонит, аппендицит, язву и прочие.
Согревание живота. Во время возникновения в области живота болевых ощущений ни в коем случае нельзя греть живот. Ни грелка, ни теплая пеленка не подходят для избавления от болей. Более того, эти процедуры, при серьезных заболеваниях, могут серьезно навредить и ухудшить состояние больного. Если же человек испытывает боль, которую тяжело вытерпеть, то лед поможет быстрее и эффективнее, если именно его приложить к животу. Кроме льда можно использовать пачку пельменей из морозильника, или замороженное мясо. Просто оберните их в два – три слоя ткани или марли и приложите к месту, которое более всего беспокоит. Далее следует незамедлительно обратиться за помощью к врачу.
Игнорирование или терпение боли. Часто известная все фразочка «авось, пронесет» приводит к весьма печальным последствиям. Каждый человек обязан знать, что любая, даже самая терпимая боль, это первый сигнал о том, что что-то в организме не так. Никогда не стоит надеяться, что боль уйдет сама по себе. Кроме того, оттягивание обращения к врачу снижает шансы на более быстрое и качественное лечение. Помните, ведь всегда лучше предотвратить серьезное заболевание, чем потом его устранять. И еще, что лучше услышать от врача, о том, что ничего серьезного нет, или о том, что упущен момент быстрого лечения и теперь нужно делать операцию? Выбирать вам!
Как мы говорили ранее, болевые ощущения в области живота могут возникать в совершенно разных случаях. Не будем углубляться одновременно во все существующие болезни, так как простому обывателю без специальной подготовки разобраться досконально во всем будет очень не просто. Но, рассмотрим самое распространенное заболевание – аппендицит, чтобы не упустить момент и не довести себя до осложнений, которые вызовут проблемы не только у лечащего врача, но и у всех ваших близких и родных, поскольку все осложнения после аппендицита лечатся долго и требуют ухода и особой заботы за больным.
Воспаление аппендицита, наиболее частое явление среди людей разного возраста, которое требует безотлагательной хирургической помощи. Согласно статическим данным, примерно к пятнадцати годам у пятнадцати процентов детей уже удален аппендицит. У людей к двадцати годам, процент увеличивается до двадцати трех. И уже к тридцати годам у сорока одного процента населения уже нет аппендицита. Глядя на эти цифры можно заметить, что риск заболевания аппендицитом есть у каждого человека населяющего нашу планету.
И вот, не смотря на свою распространенность, можно даже сказать, популярность, аппендицит остается весьма интересным заболеванием. Глядя со стороны, можно увидеть, что от момента заболевания до полного исцеления проходит всего семь дней. Но, это при легком течении болезни и своевременном хирургическом вмешательстве. Если посмотреть на это с другого бока, запущенная болезнь приводит к осложнениям, которые весьма тяжело преодолеваются, а без хирургического вмешательства можно наблюдать летальный исход.
Вот, чтобы избежать такой печали, каждый человек обязан знать основные симптомы аппендицита, чтобы не пропустить и вовремя обратиться за помощью к специалисту – хирургу за помощью.
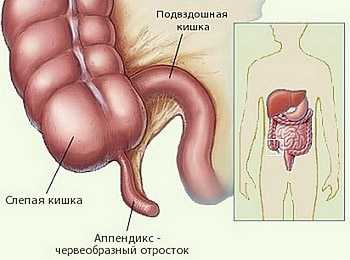
Давайте для начала попробуем разобраться, что же представляет собой аппендицит. Оказывается, это червеобразный отросток - аппендикс слепой кишки, при воспалении которого человек начинает ощущать боли в области живота.
Есть несколько причин, которые могут вызвать это воспаление.
Симптомы аппендицита
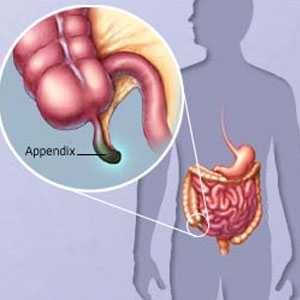 Симптомы аппендицита должен знать каждый уважающий себя человек, чтобы вовремя успеть помочь себе или близкому человеку. Аппендицит острый, как и причины, имеет разные симптомы. Но, болевой синдром в области живота один и наличие его всегда имеет место. Самые симптомы могут быть слабые боли, которые распространяются по всему животу и не имеют четкой локализации. Пациент, как правило, не может показать одну болевую точку, так как боль распространяется и проявляется в разных местах области живота. Симптомы аппендицита должен знать каждый уважающий себя человек, чтобы вовремя успеть помочь себе или близкому человеку. Аппендицит острый, как и причины, имеет разные симптомы. Но, болевой синдром в области живота один и наличие его всегда имеет место. Самые симптомы могут быть слабые боли, которые распространяются по всему животу и не имеют четкой локализации. Пациент, как правило, не может показать одну болевую точку, так как боль распространяется и проявляется в разных местах области живота.
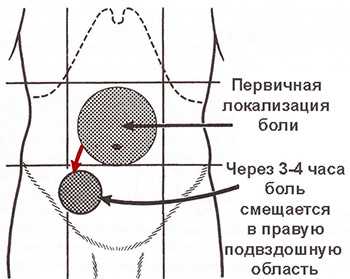
Боль при воспалении аппендикса не проходит, а нарастает в течение пяти – шести часов, и по прошествии этого времени концентрируется в подвздошной правой части живота. Но, не всегда все происходит именно так. Потому что у разных людей, червеобразный отросток может находиться в разных местах брюшной полости, а, следовательно, и боль может локализоваться тоже в различных местах. Если аппендикс расположен в нижней части брюшной полости справа, то боль будет там, где уже раньше описано, а если его расположение гораздо выше, то и боль будет отдаваться в подреберную часть.
Отросток так же может быть изогнутым назад, значит, и боль может локализоваться в области поясницы. Итак, мы выяснили, что боль, это первый синдром воспаления аппендикса. Далее, у человека могут проявляться тошнота, рвота. Это может происходить один или два раза в час, и не носить изнуряющий характер, как при отравлениях или болезнях других органов брюшной полости. Но, позывы к рвоте могут сохраняться даже тогда, когда больной не принимал никакой пищи. Так же, из-за скопления в кишечнике жидкости во время воспаления аппендикса, у человека может проявиться сильное расстройство желудка, диарея.
Если посмотреть внимательно на язык больного, у которого вы подозреваете острый аппендицит, вы увидите его чрезмерную сухость, и он будет покрыт густым белесым налетом. Хотя именно этот симптом, еще далеко не основание полагать острый аппендицит. Потому что такие симптомы, проявляющиеся на языке, обычно сопровождают множество других заболеваний, которые не связаны с аппендиксом вообще.
Врач может так же определить по «вынужденному» положению больного человека аппендицит. Такое положение занимает человек во время болевого ощущения, чтобы уменьшить его. А как только он пытается изменить свое положение, боль возвращается с новой силой, и человек вынужден принять обратное положение, при котором боль становится меньше и более терпимой. Чаще всего больной находит облегчение боли в положении лежа на спине или на правом боку. При малейшей попытке сменить положение, болевые ощущения становятся более интенсивными и менее терпимыми. И они же заставляют человека принять исходное положение.
Любое физическое напряжение, например, во время смеха или кашля, или чихания, у больного острым аппендицитом начинаются резкие нестерпимые боли, что тоже заставляет его прекратить незамедлительно эти действия. Дыхательный процесс во время приступа острого аппендицита тоже изменяется.
Очень часто можно наблюдать, как близкие или родные люди самостоятельно пытаются диагностировать острый аппендицит, начиная при этом делать больному пульпирование, сгибать и разгибать его ноги. Делать это категорически не рекомендуется тем, кто не имеет квалифицированного опыта в медицине. Таким образом, вы подвергаете больного сильнейшему риску перитонита. Во время неосторожных надавливаний в районе отростка, можно прорвать аппендикс, вследствие чего накопившийся гной растечется внутри по брюшной полости и человек может умереть.
При остром аппендиците у больного, как правило, слегка повышается температура. Она обычно достигает 37,5 – 38 градусов. Хотя, часто бывает, так называемое «вялое» течение болезни, и оно проходит без повышения температуры. Так что для врача, повышенная температура, это только один из клинических проявлений. Воспаления аппендикса.
Самую важную роль в диагностировании воспаления аппендикса играет, безусловно, полный анализ крови. При воспаленном аппендиксе в крови обнаруживается повышенное содержание лейкоцитов и так же высокое СОЭ. И если это сопровождается болевыми синдромами, тогда врач безошибочно ставит диагноз и направляет больного на операционный стол.
Но не только в крови происходят подобные изменения. Мочеполовая система тоже дает знать организму о воспалительном процессе червеобразного отростка. В лабораторном анализе мочи обнаруживается большое количество белка.
Часто можно слышать о том, что больной аппендицитом или его родственники для пущей уверенности просят провести рентгенологическое исследование. Но это простое обывательское заблуждение. На рентгеновском снимке можно увидеть только лишь каловые камни, если они явились причиной закупорки просвета и воспаления аппендикса. Но далеко не всегда это является причиной воспаления, поэтому делать рентген больному аппендицитом вовсе не стоит, так как само воспаление на снимке не показывается, и этот метод для диагностики аппендицита не является актуальным.
Для диагностики аппендицита гораздо современней и актуальней использовать ультразвуковое исследование. Оно способно показать картину и поставить диагноз со стопроцентной уверенностью. И если у больного симптомы не связаны с воспалением аппендикса, то на УЗИ отростка просто не будет видно. Когда же это действительно аппендицит – отросток визуализируется на экране в виде трубки диаметром около пяти миллиметров. Более того, вокруг отростка будет видна скопленная жидкость, что является типичной картиной воспалительного процесса.
Есть еще один современный вид диагностики, с помощью которого можно установить аппендицит. Это компьютерная томография. Кроме самого воспаленного отростка на экране при компьютерной томографии можно увидеть и все остальные видоизмененные и заболевшие органы и ткани брюшной полости и кишечника. При всех положительных качествах этого метода диагностики, есть немаловажный отрицательный фактор. Дело в том, что оборудование для компьютерной томографии очень недешевый продукт, и далеко не все крупные больницы и поликлиники имеют его в своем арсенале. А про маленькие лечебные заведения даже и не говорится. Вот именно поэтому, этот метод диагностики пока не вошел в широкий обиход, и не получил заслуженного внимания медиков.
Реже всего, для установления точного диагноза врачу требуется прибегнуть к более радикальному методу диагностики - лапароскопия. Суть этого метода заключена в следующем: после определенной дозы местной анестезии, больному делается надрез передней брюшной стенки, через который в полость брюшины вводится лапароскоп. Лапароскоп – это тонкий зонд со встроенной на конце видеокамерой, изображение с которой выводится на экран. Таким образом, хирург получает на сто процентов достоверную картину о состоянии аппендикса у больного, и диагностирует его.
Отличие аппендицита от других заболеваний и особенности
Несмотря на всю несложность диагностирования аппендицита, все же дифференциальная диагностика острого воспаления отростка заставляет врача быть более внимательным к некоторым симптомам.
Конечно, опытный врач, чаще всего, без особого труда, можно сказать «на глаз» определяет и ставит точный диагноз. Но, существует еще и целый ряд болезней, с похожими симптомами, и их нужно уметь отличать, и не спутать с аппендицитом.
Вот самые распространенные из таких заболеваний:
Несмотря на обилие разных болезней с похожими симптомами и болевыми ощущениями, волноваться все же не стоит. Потому что опытные врачи всегда определяют воспаление аппендикса с 95% - ной вероятностью. А это уже совсем не мало, для правильного диагноза.
Виды аппендицита
Хирурги разделяют аппендицит на несколько видов, различающимся между собой по некоторым критериям. Первый критерий – степень интенсивности воспалительного процесса аппендикса.
Острый катаральный аппендицит
Данный вид – это самая первая стадия развития воспаления аппендикса. Самый эффективный способ избавиться от боли и болезни – удаление отростка путем оперативного вмешательства. Но такое случается редко. И знаете почему? Потому что боли в этой стадии воспалительного процесса очень не существенные, вполне терпимые и снимаемые любым обезболивающим средством. Поэтому, наиболее часто, люди просто не обращают внимания на болевой синдром, который может вообще отсутствовать, или просто очень слабо выражаться.
Простой аппендицит
Такое воспаление аппендикса проходит согласно классической схеме. И надолю этого вида заболевания приходится примерно семьдесят процентов всех пациентов с аппендицитом.
Деструктивный аппендицит
В данном случае все симптомы воспаления отростка очень ярко себя выражают. Болевой синдром сильный, практически его невозможно терпеть. Значительно повышается температура. Правда, в таком виде аппендицита морфологические изменения не соответствуют тем, которые протекают при обычном заболевании отростка.
Этот вид аппендицита потому и называется «деструктивный», потому что предсказать и предотвратить его развитие невозможно, в отличие развития простого воспаления аппендикса. Если во время простого протекания болезни, человек не обратился вовремя к врачу за помощь, то его неизбежно ожидают такие осложнения:
Острый флегмонозный аппендицит
При этой форме воспаления аппендикса у больного значительно усиливаются ощущения боли, и так же значительно повышается температура тела. Сам же отросток накапливает внутри себя гной. Из-за гнойного скопления на стенках аппендикса появляются открытые язвы, которые, в свою очередь, вызывают воспалительный процесс во всех прилегающих к отростку тканях – на стенках брюшины и мышцах.
Увеличенный аппендикс при флегмонозном аппендиците можно легко прощупать при простой пальпации.
Острый гангренозный аппендицит
Если во время флегмонозного аппендицита не происходит хирургического вмешательства, то эта форма перерастает в более сложную – гангренозную. Это самая тяжелая форма воспаления отростка. В данной стадии, благодаря огромному количеству гнойного скопления в нем, воспалительный процесс начинается во всех органах и тканях брюшной полости. И что самое опасное в данной стадии, так это то, что у людей полностью исчезают болевые ощущения. Происходит это, потому что безвозвратно гибнут все клетки аппендикса. А опасно тем, что диагностировать вовремя такую форму аппендицита тяжело, и это может привести к весьма печальным последствиям.
Вместо локализованной боли человек начинает ощущать значительное ухудшение своего общего состояния, и он может отметить следующие изменения в своем организме: полное исчезновение болевого синдрома в области живота, слишком частое сокращение сердечной мышцы (может достигать ста ударов в минуту), кожные покровы сначала принимают крайне бледный вид, а со временем становятся синюшного цвета. В этом состоянии обычно человек покрывается холодным липким потом, и наблюдается чрезмерное вздутие живота.
На фоне всех этих симптомов и признаков у больного можно наблюдать так же сильную интоксикацию организма. Центральная нервная система так же дает некоторые сбои. Например, человек может испытывать беспричинную эйфорию или помутнение сознания.
Если больному в таком состоянии не будет оказана немедленная помощь, то следующая стадия, которая неминуемо наступает в этом случае – перитонит. То есть, аппендикс рвется (перфорируется), и гной, разливаясь, заполняет брюшную полость. Последствия этого: заражение крови, и летальный исход. Если не оказать быструю медицинскую хирургическую помощь.
Особенности течения острого аппендицита у разных категорий больных
Наряду с общими чертами, которые проявляются при воспалении аппендикса, у людей разных категорий, есть и различные особенности течения этого заболевания. И их так же нужно всегда иметь ввиду. Ниже перечислены основные особенности и черты аппендицита у ледей разных возрастных категорий.
Признаки аппендицита у детей, а также признаки аппендицита у подростков
Детский организм, как известно, обладает своими физиологическими особенностями. Поскольку у ребенка еще недостаточно развит большой сальник, то воспалительный процесс аппендикса у детей может проходить в несколько раз быстрее, чем у взрослых людей. Поэтому, если ребенок жалуется на боли в области живота, необходимо немедленно обращаться к врачу для своевременного установления диагноза и оказания медицинской квалифицированной помощи. Переход от простого воспаления аппендицита до перитонита у ребенка может занять всего лишь несколько часов. А у взрослого человека при этом может пройти несколько дней.
Более того, диагностировать аппендицит иногда бывает сложно на первых его стадиях, так как симптомы схожи с теми, которые проявляют себя во время отравлений. А боль не находит четкого места локализации. Поэтому не исключены и ошибочные диагнозы на ранних стадиях болезни.
У людей пожилого возраста
В пожилом возрасте аппендицит тоже имеет индивидуальную специфику. Поскольку, организм в пожилом возрасте заметно снижает все реакции, то и клинические проявления воспаления аппендикса часто крайне размыты и менее ощутимы. Поэтому, обращения за помощью происходят с большим опозданием, когда простой аппендицит уже приобретает осложненные формы. Поэтому, согласно статистическим данным, именно у пожилых людей чаще всего определяется деструктивный острый аппендицит.
У беременных женщинБеременная женщина может ощущать боль аппендицита в совершенно неожиданных местах. Это происходит потому, что матка увеличивается в размерах и смещает купол прямой кишки. Поэтому стандартная локализация боли претерпевает значительные изменения. Более подробно про аппендицит во время беременности читайте здесь.
Лечение аппендицита
 Аппендицит лечится только с помощью хирургического оперативного вмешательства. Не существует никаких консервативных методов его лечения. При малейшем подозрении на острый аппендицит больного должны незамедлительно подвергнуть госпитализации в ближайшем хирургическом отделении больницы. И уже там, проводится дополнительное обследование, в результате которого диагноз либо подтверждается, либо опровергается. Аппендицит лечится только с помощью хирургического оперативного вмешательства. Не существует никаких консервативных методов его лечения. При малейшем подозрении на острый аппендицит больного должны незамедлительно подвергнуть госпитализации в ближайшем хирургическом отделении больницы. И уже там, проводится дополнительное обследование, в результате которого диагноз либо подтверждается, либо опровергается.
Если первоначальный диагноз полностью подтверждается, то проводится экстренная операция, которая называется аппендэктомия. Во время этой операции червеобразный отросток – аппендикс, просто удаляется из организма больного. Не будем вдаваться во всяческие подробности операции, так как простому обывателю это совершенно не к чему.
Но, знать, как подготовить больного к операции, нужно всем. Поэтому ниже будут описаны основные этапы этой подготовки:
Очищение желудка
Делается это для того, чтобы анестезия лучше подействовала на организм. Для промывания желудка больного используется специальный зонд. Но, если у пациента до госпитализации уже была многократная рвота, процедуру очищение желудка пропускают.
Очищение кишечника
Для очищения кишечника применяют обычные клизмы с очистительным раствором.
Подготовка к анестезии
Перед операцией с пациентом и его родственниками обязательно врачом проводится беседа. Анестезиолог узнает обо всех случаях применения наркоза, которые применялись в жизни больного раньше, если таковые имелись. Так же врач должен выяснить об индивидуальной непереносимости или аллергии, на какие-либо лекарственные фармакаологические препараты. После этого анестезиолог может определить вид наркоза, которые будет применен во время операции к тому или иному пациенту. Определение вида наркоза проходит исключительно в индивидуальном порядке. Впоследствии, именно анестезиолог отвечает за наркоз и состояние больного во время операции.
После определения вида наркоза, врач обязан объяснить родственникам или самому больному пациенту на доступном языке, какой вид наркоза он будет использовать и почему. Так же врач разъясняет, как будет действовать наркоз, и что при этом может ощущать пациент.
Затем хирург обязан вкратце рассказать об операции, которая предстоит. К началу операции ни у родственников, ни у самого больного не должно остаться никаких открытых вопросов и возражений. Только после этого подписывается согласие родных на хирургическое вмешательство и проводится операция.
Безусловно, все эти этапы действия врачей должны проводиться только в том случае, когда состояние поступившего в больницу пациента не является критическим, и у всех есть немного времени, чтобы обсуждать все эти вопросы. Но, очень часто случается так, что в больницу поступает человек с уже крайне тяжелым состоянием, которое явно угрожает жизни. Поэтому, вся психологическая подготовка должна сводиться к минимуму, чтобы не «потерять» пациента. В данной ситуации, как правило, на счету каждая минута.
После операции
 Дальнейшее состояние здоровья пациента после удаления аппендикса определяет и срок послеоперационного периода. Несмотря на всю обыденность операции по удалению аппендикса, для организма это большой стресс. Сначала – боли, потом хирургическое вмешательство. От того как быстро организм «придет в себя» после операции будет зависеть и непосредственно и ход выздоровления. Вот о нем то, мы сейчас и поговорим более подробно. Дальнейшее состояние здоровья пациента после удаления аппендикса определяет и срок послеоперационного периода. Несмотря на всю обыденность операции по удалению аппендикса, для организма это большой стресс. Сначала – боли, потом хирургическое вмешательство. От того как быстро организм «придет в себя» после операции будет зависеть и непосредственно и ход выздоровления. Вот о нем то, мы сейчас и поговорим более подробно.
По завершению операции, оперирующий врач обязательно должен рассказать вам о ее ходе и результатах. Далее доктор дает больному рекомендации для обязательного их исполнения. От того, насколько точно и правильно пациент будет выполнять все предписания врача, будет зависеть его выздоровление. Обычно в рекомендации входят: соблюдение строгого дневного режима, определенные физические нагрузки, и строгий режим питания со строгим диетическим рационом.
Если говорить о соблюдении диетического рациона, то важно напомнить всем родным пациента, что операция по удалению аппендикса, это так же серьезно, как и любое другое оперативное вмешательство в организм. Поэтому соблюдение диетического рациона питания должно проходить в строгости и порядке, с полным подчинением всем рекомендациям и установкам лечащего врача.
Родных и самого больного может сильно напугать высокая температура, которая может подниматься сразу после операции по удалению аппендикса. Если это происходит, сразу же обращайтесь к врачу. Чаще всего, это является нормой в послеоперационный период, но иногда это может послужить сигналом о неблагополучии внутри организма. Но, в любом случае, осмотр врача необходим.
В современном мире аппендицит уже не является чем-то опасным и угрожающим жизни человека. Если соблюдать все осторожности и вовремя обращаться за помощью к квалифицированным медикам, вашему здоровью и жизни ничего угрожать не будет. Поэтому, при первых же симптомах и болевых ощущениях, сразу же звоните в больницу. Этим вы поможете не только себе, но и оперирующему вас врачу. Ведь чем раньше определить болезнь, тем легче от нее избавиться. mamapedia.com.ua Аппендицит у детей - причины, симптомы, диагностика и лечениеОстрый аппендицит – самое распространенное ургентное заболевание в детской хирургии (75% экстренных операций). С аппендицитом у детей приходится сталкиваться не только детским хирургам, но также педиатрам, детским гастроэнтерологам, детским гинекологам. В детском возрасте воспаление отростка слепой кишки развивается стремительно, что обусловливает нарастание деструктивных изменений в аппендиксе в течение сравнительно короткого времени. При аппендиците у ребенка в воспалительный процесс часто вовлекается брюшина, приводя к развитию аппендикулярного перитонита. Пик заболеваемости аппендицитом у детей (свыше 80% случаев) приходится на школьный возраст, у дошкольников заболевание встречается в 13%, у детей ясельного возраста – в 5% случаев. Причины и патогенезАппендицит является следствием обструкции червеобразного отростка и последующей бактериальной инвазии. Причиной обструкции аппендикса могут служить сформировавшиеся или попавшие в просвет отростка копролиты (каловые камни), инородные тела или паразиты, гиперплазия лимфоидных фолликулов, воспалительные стриктуры, врожденные аномалии (изгибы, перекруты) червеобразного отростка. Механическая обструкция и гиперпродукция слизи создают повышенное давление в просвете червеобразного отростка, что сопровождается отеком слизистой аппендикса и усилением напряжения его стенок. В свою очередь, это вызывает снижение перфузии отростка, венозный застой и размножение бактериальной флоры. Через 12 часов развивается трансмуральное воспаление и возникает раздражение брюшины. При неразрешившейся обструкции в дальнейшем нарушается артериальное кровоснабжение аппендикса с возникновением тканевой ишемии и некроза всей толщи аппендикулярной стенки. Следующей стадией может стать перфорация стенки аппендикса с выходом в брюшную полость гнойного и фекального содержимого. Полное развитие аппендицита занимает менее 24-36 часов. Дети до 2-х лет заболевают острым аппендицитом относительно редко, что объясняется особенностями их питания и анатомией червеобразного отростка, благоприятствующей его опорожнению. Одной из причин нечастого возникновения аппендицита у детей этого возраста служит слабое развитие лимфатических фолликулов в червеобразном отростке. К 6-8 годам фолликулярный аппарат полностью созревает, параллельно с этим увеличивается и частота возникновения аппендицита. В развитии аппендицита у детей ведущую роль играет собственная микрофлора кишечника и червеобразного отростка. Нередко имеет место гематогенное и лимфогенное инфицирование, поскольку прослеживается связь развития аппендицита с ОРВИ, корью, отитом, фолликулярной ангиной, синуситами. Некоторые инфекционные заболевания (брюшной тиф, иерсиниоз, туберкулез, амебиаз) могут самостоятельно вызывать аппендицит. Предрасполагающими и провоцирующими факторами могут выступать переедание, рацион с пониженным содержанием клетчатки и повышенным содержанием сахара, запоры, гельминтозы (аскаридоз у детей), гастроэнтериты, дисбактериоз. КлассификацияСогласно морфологической классификации выделяют простой (катаральный), деструктивный аппендицит и эмпиему червеобразного отростка. В свою очередь деструктивный аппендицит может быть флегмонозным или гангренозным (в обоих случаях – с перфорацией или без). Аппендицит у детей не всегда приводит к перфорации червеобразного отростка; в некоторых случаях встречаются случаи спонтанного выздоровления. Аппендикс у детей может располагаться в правой или левой подвздошной области, подпеченочном, тазовом или ретроцекальном пространстве. Исследования последних лет доказывают, что у детей возможно развитие как острого, так и хронического рецидивирующего аппендицита. Симптомы аппендицита у детейКлиническая картина острого аппендицита крайне разнообразна и зависит от возраста ребенка, расположения отростка, морфологической стадии воспаления. Самым ранним признаком аппендицита служит боль, которая в классическом случае локализуется в эпигастральной или околопупочной области, а затем смещается в проекцию аппендикса (чаще правую подвздошную область). При ретроцекальном расположении аппендикса боль определяется в пояснице, при подпеченочном расположении – в правом подреберье, при тазовом - в надлобковой области. Дети старшего возраста без труда указывают на локализацию боли. Превалирующими симптомами аппендицита у ребенка младшего возраста являются беспокойство, плач, нарушение сна, подтягивание ножек к животу, сопротивление осмотру. Болевой синдром при аппендиците практически всегда сочетается с отказом от еды. Патогномоничным признаком аппендицита служит рвота: одно- или двукратная у старших детей или многократная - у малышей. При аппендиците у детей может отмечаться задержка стула; у маленьких детей, как правило, стул становится более частым и жидким с примесью слизи (диарейный аппендицит), в связи с чем может быстро наступить дегидратация. Температура тела повышается до субфебрильных или фебрильных значений (38-40°С). Для детей старшей возрастной группы типичен симптом «ножниц», проявляющийся несоответствием температуры и пульса. Учащение мочеиспускания (поллакиурия) обычно наблюдается при тазовой локализации аппендикса. При катаральном аппендиците язык у ребенка влажный, с налетом в области корня; при флегмонозном аппендиците – язык также остается влажным, но вся его поверхность обложена белым налетом; при гангренозном аппендиците - язык сухой и полностью покрыт белым налетом. Острый аппендицит может осложняться перфорацией отростка, перитонитом, периаппендикулярным инфильтратом или аппендикулярным абсцессом, кишечной непроходимостью, сепсисом. Хронический аппендицит у детей встречается реже, чем у взрослых. Он сопровождается рецидивирующими приступами болей в правой подвздошной области с тошнотой и повышением температуры. ДиагностикаРаспознавание аппендицита требует проведения физикального, лабораторного, а при необходимости – инструментального обследования ребенка. Пальпация живота у ребенка сопровождается напряжением мышц и резкой болезненностью подвздошной области, положительными симптомами раздражения брюшины (Щеткина – Блюмберга, Воскресенского). У маленьких детей обследование выполняется во время физиологического или медикаментозного сна. При трудностях диагностики проводится ректальное пальцевое исследование, при котором выявляется нависание и болезненность передней стенки прямой кишки, наличие инфильтрата, исключается другая патология. В общем анализе крови определяется лейкоцитоз 11-15х109/л и сдвиг лейкоцитарной формулы влево. Исследование общего анализа мочи может выявлять реактивную лейкоцитурию, гематурию, альбуминурию. У девушек детородного возраста в программу обследования входит тест на беременность и консультация детского акушера-гинеколога. При проведении УЗИ брюшной полости у детей удается выявить расширенный (более 6 см в диаметре) червеобразный отросток, наличие свободной жидкости в правой подвздошной ямке; при перфорации аппендикса обнаруживается периаппендикулярная флегмона. У младших детей с целью выявления защитного мышечного напряжения применяется электромиография передней брюшной стенки. При неоднозначности в трактовке клинических и физикальных данных ребенку может потребоваться выполнение рентгенографии или КТ брюшной полости. При хроническом аппендиците у детей с дифференциально-диагностической целью может выполняться фиброгастродуоденоскопия, эскреторная урография, УЗИ органов малого таза, ректороманоскопия, копрограмма, анализ кала на дисбактериоз и на яйца глистов, бактериологическое исследование кала. Диагностическая лапароскопия, как правило, переходит в лечебную. Дифференциальную диагностику при подозрении на аппендицит у детей проводят с острым холециститом, панкреатитом, пиелонефритом, почечной коликой, аднекситом, апоплексией яичника, перекрутом кисты яичника, гастроэнтеритом, дизентерией, синдромом раздраженной кишки, аскаридозом, копростазом, мезаденитом, правосторонней пневмонией и плевритом. Для исключения заболеваний, сопровождающихся абдоминальным синдромом (ревматизма, геморрагического васкулита, кори, скарлатины, гриппа, ангины, гепатита), требуется тщательный осмотр кожных покровов и зева больного ребенка. Лечение аппендицита у детейПри подозрении на аппендицит необходима немедленная госпитализация и обследование ребенка специалистами. Ни в коем случае нельзя прикладывать к животу грелку, ставить очистительную клизму, давать обезболивающие препараты и слабительное. Наличие острого и хронического аппендицита у детей любого возраста служит абсолютным показанием к оперативному лечению. В педиатрии предпочтение отдается малотравматичной лапароскопической аппендэктомии, позволяющей сократить сроки послеоперационного восстановления. При деструктивных формах аппендицита предоперационная подготовка не должна превышать 2-4 часов; при этом ребенку вводятся антибиотики, проводится инфузионная терапия. При осложненном аппендиците у детей выполняется открытая аппендэктомия. Прогноз и профилактикаПрогноз в случае своевременно проведенной операции благоприятен. После деструктивных форм аппендицита может развиться спаечная болезнь. Летальность при аппендиците у детей составляет 0,1—0,3%. Большое профилактическое значение имеет правильный режим питания, наблюдение за регулярным опорожнением кишечника ребенка, лечение хронических воспалительных заболеваний. Следует помнить, что течение аппендицита всегда стремительное и нередко атипичное, поэтому при любом недомогании (абдоминальных болях, диспепсических расстройствах, повышении температуры) необходима консультация педиатра. www.krasotaimedicina.ru Как распознать восплаение аппендицита у ребенка? ПризнакиЕсли ребенок жалуется на боль в животе, тошноту, рвоту, это может быть как банальное отравление, так и более серьезное заболевание, например, аппендицит. Только опытный врач поставит точный диагноз и решит проблему о необходимости операции. Самостоятельно распознать симптомы аппендицита очень трудно, так как у детей имеются свои особенности, часто наблюдается атипическое течение.
Оглавление:
Это заболевание встречается в разных возрастных категориях, наиболее подвержены дети школьного возраста (8-15 лет), намного реже болеют дошкольники и младенцы в силу анатомических особенностей строения пищеварительной системы. Точная причина острого аппендицита неизвестна, можно лишь связать его возникновение с рядом факторов. Червеобразный отросток имеет собственное кровоснабжение и иннервацию, воспалительную реакцию провоцирует закупорка его просвета. Каловые камни, глисты, инородные тела (косточки фруктов, семечки), увеличенные лимфоидные узлы могут нарушать отток крови от органа. В результате размножается патогенная микрофлора, наблюдается поражение стенок, сначала только поверхностных шаров, позже воспаление приобретает гнойный характер, возможен разрыв органа с развитием перитонита. Аппендицит в детском возрасте протекает намного быстрее: если у взрослого эти стадии занимают 2-3 дня, то у ребенка за несколько часов заболевание существенно прогрессирует. Потому необходимо как можно раньше распознать первые симптомы и обратиться к врачу. Повышают риск развития острого аппендикса:
Болезни у детей младшего возрастаДо 3 лет заболевание встречается редко. Червеобразный отросток широкий, короткий, потому кишечное содержимое долго там не задерживается, риск закупорки минимальный. Питание материнским молоком или перетертыми кашками, супами позитивно влияет на моторику, обеспечивает нормальную микрофлору. Лимфатические узлы аппендикса недоразвиты, они не могут стать причиной обструкции. Врожденные аномалии ЖКТ могут спровоцировать заболевание в таком возрасте.
Признаки аппендицита у детей грудного возраста трудно распознать, проявляется заболевание нетипично, потому нужно быть внимательными к любым изменениям. Насторожить должны: 1. Плач, крик ребенка, плохой сон, беспокойство. Таким образом, у младенца проявляется болевой синдром. Усиливаются симптомы аппендицита при кормлении, переодевании, когда изменяется положение тела. 2. Дети выбирают позу, которая им приносит облегчение. 3. Отказ от еды, сниженный аппетит. 4. Рвота может достигать 4-5 раз, не приносит облегчения. 5. Стул жидкий, боль при мочеиспускании. Ребенок кривится, когда хочет сходить в туалет. 6. Температура часто поднимается до 40 °С. Общие симптомы Острый или хронический аппендицит всегда проявляется болью, локализация которой зависит от размещения червеобразного отростка. Только в 40% случаев он находится в типическом месте, и можно четко определить, что болит правая подвздошная область.
Характерная особенность – перемещение болей. Сначала ребенок может указывать на зону пупка, это свидетельствует о начальной стадии заболевания, если же болит правая подвздошная область, то состояние прогрессирует, и требуется немедленное вмешательство врача. Этот симптом аппендицита у детей 3-5 лет выявить сложно, так как они не могут четко определить, где неприятные ощущения выражены сильнее, показывают всегда на пупок.
Поражается орган пищеварения, потому признаки аппендицита включают тошноту и рвоту, что не приносит облегчения. В старшем возрасте она чаще однократная, в младшем – достигает 5-6 раз в день. Нарушения стула может быть как в виде диареи, так и запоров. Для старшего возраста, как и для взрослых характерна задержка испражнений, у младенцев это жидкий стул. Повышение температуры зависит от тяжести заболевания, распространения воспаления и состояния иммунной системы организма. В начальных стадиях это субфебрильные показатели, при гнойных, гангренозных формах температура достигает 40 °С. Эти симптомы указывают на аппендицит, они должны насторожить родителей и заставить вызвать скорую помощь. Ведь ухудшение состояния у детей наступает очень быстро, чем раньше будет сделана операция, тем лучше прогноз на выздоровление. Диагностика Врач в первую очередь ориентируется на жалобы, проводит осмотр, потом направляет для дополнительного лабораторного и инструментального обследования. Как распознать аппендицит? Для этого доктор пользуется некоторой схемой, чтобы не пропустить заболевание: 1. Жалобы: боль в животе, возле пупка или в правой подвздошной области, тошнота, рвота, нарушения стула, подъем температуры. 2. Объективный осмотр: обложенный белым налетом язык, вынужденная поза на боку с приведенными ногами, при изменении положения усиливается боль. 3. Напряжение мышц живота, иногда он доскообразный, резко болезненный при пальпации. Может наблюдаться ложное напряжение мышц как защитная реакция, результат страха. В таком случае повторяют процедуру, когда ребенок заснет. Если причиной является воспаление, даже во сне живот будет твердый.
4. Проверка специфических признаков. Если резко нажать, а потом отпустить в правой подвздошной области, боль усилится (это симптом Щоткина-Блюмберга). В положении на левом боку неприятные ощущения станут сильнее справа. Указывает на острый аппендикс боль при попытке согнуть правую ногу в коленном суставе. 5. Общий анализ крови подтверждает наличие воспалительной реакции. Первыми реагируют лейкоциты, повышается СОЕ, но не всегда эти показатели изменены. В отдельных случаях лейкоциты могут быть в норме или незначительно повышены. Обратите внимание! Наличие таких симптомов как: 1. горечь во рту, гнилостный запах; 2. частые расстройства ЖКТ, чередование запоров с диареей; 3. быстрая утомляемость, общая вялость; свидетельствуют об интоксикации организма паразитами. Лечение надо начинать сейчас, так как гельминты, обитающие в пищеварительном тракте или дыхательной системе...По мнению врачей...» 6. Анализ мочи может выявить эритроциты, лейкоциты, бактерии. Особенно выражена реакция при тазовой локализации отростка. Воспалительный процесс переходит на мочевой пузырь, мочеточники, вследствие чего изменяется моча. 7. Для дифференциальной диагностики при аппендиците у подростков, в частности, у девочек, приглашают на консультацию гинеколога. 8. УЗИ выявит острый и хронический аппендицит. Этот метод не несет лучевой нагрузки, безболезненный, не требует дополнительной подготовки. Распознать заболевание помогут следующие признаки:
УЗИ – оптимальный метод выявления аппендицита у детей. Возможно, не максимально информативный, зато безопасный. 9. Компьютерная томография – дополнительное исследование для уточнения локализации, наличия осложнений, что облегчит проведение операции. Для младшего возраста это большая лучевая нагрузка, использование его нежелательно. При аппендиците ребенка 7 лет и старше разрешается использование КТ после оценки соотношения вреда и пользы.
Особенности терапииПри возникновении даже незначительных болей в животе или других симптомов нужно вызвать врача. Ухудшение состояния может наступить быстро, осложнения очень опасны. Потому необходимо знать, как проявляется аппендицит, что делать до приезда скорой помощи. В домашних условиях ни в коем случае нельзя использовать грелку, это приводит к распространению инфекции, провоцирует разрыв аппендикса. Также нежелательно принимать обезболивающие, спазмолитики. Они смазывают симптомы и врачу труднее поставить диагноз. Тактику лечения аппендицита выбирает хирург, так как основным методом является операция. Если аппендикс неосложненный, достаточно небольшого разреза (пару сантиметров), через который с помощью лапароскопа удаляется отросток. Вмешательство минимальное, через неделю ребенок возвращается к привычной жизни, ограничивает физическую нагрузку. В случае перитонита или тяжелого течения хирург принимает решение расширить разрез, тогда реабилитация займет больше времени. Хронический вид требует наблюдения специалиста. Если симптомы проявляются редко, операция не всегда показана, возможно консервативное лечение. Родители должны знать, как распознать заболевание уже на ранних стадиях, чтобы своевременно оказать помощь. Хотя причины острого аппендицита точно неизвестны, существует несколько способов предупредить развитие болезни. Сбалансированное питание, соблюдение правил гигиены, хороший иммунитет, борьба с гельминтами не допустят воспаления аппендикса. gastroguru.ru Как распознать аппендицит у ребенка
Маша Ковальчук 00:00 3.11.2015Если у ребенка заболел живот, тебе нужно незамедлительно обратиться к врачу. Ведь у детей чаще, чем у взрослых, воспаляется аппендикс. Детский аппендицит считается более опасным, ведь ребенку сложнее поставить диагноз. К тому же у детей воспаление развивается быстрее, чем у взрослых, поэтому риск возникновения перитонита (воспаления брюшной полости) гораздо выше. У грудных детей аппендицит встречается редко. Его частота возрастает после 2-3 лет. Наиболее часто диагноз "острый аппендицит" ставится детям в возрасте 9-12 лет. Аппендицит у детей дошкольного возраста встречается в 18-20% случаев заболевания аппендицитом у детей, 7-14 лет – 80-82% случаев. Вообще же пик заболеваний приходится на 15-19 лет. У самых маленькихАппендикс может воспалиться в любом возрасте. Если ребенок еще не способен внятно рассказать о своих ощущениях, тебя должно насторожить, что он сворачивается калачиком, лежит на боку (как правило, на правом), поджимая ножки к животу, сучит ногами, выражает беспокойство при перемене позы, старается не двигаться, а выражение лица у него страдальческое, настороженное. Если ты попытаешься пощупать живот, а ребенок не даст прикоснуться к нему, будет отбрасывать твою руку. Признаки аппендицита у детей от 0 до 5 лет:
Если у крохи присутствует несколько из перечисленных признаков, следует немедленно обратиться врачу. А в ожидании его приезда вспомнить, что и когда малыш ел в последний раз, когда и сколько раз у него были стул, рвота. Дело в том, что перечисленные признаки могут указывать как на аппендицит, так и на другие заболевания. Однако в любом случае необходимо вызвать врача, не заниматься самолечением и не давать ребенку болеутоляющих средств, – последствия могут быть самыми тяжелыми. Не жди, что "само пройдет": у маленьких детей аппендицит развивается стремительно. У школьниковК 6-7 годам у ребенка, как правило, наблюдаются те же признаки аппендицита, что и у взрослого: с утра болит живот, могут быть тошнота, рвота, повышение температуры, боль отдает в правую сторону живота, ребенок не дает прикоснуться к нему, при резком нажатии испытывает острую боль. Однако, к сожалению, на долю типичных клинических проявлений приходится всего 30% случаев детского острого аппендицита, а остальные 70% случаев – нетипичные. Например, иногда аппендикс располагается в другой области брюшной полости, и в этом случае боли могут быть внизу живота, в спине, в прямой кишке, в области желудка.
Симптомы, указывающие на то, что нужно срочно обратиться к врачу:
Если есть любые из вышеперечисленных признаков, то врача следует вызывать не позднее 2-3 часов после начала приступа. Если на острые боли в правой области живота жалуется девочка-подросток, то до приезда "скорой" следует выяснить дату ее последней менструации. Похожая на аппендицит боль бывает во время перед месячными. Необходимо вызвать врача, не заниматься самолечением и не давать ребенку болеутоляющих средств, – последствия могут быть самыми тяжелыми. До приезда врача можно использовать единственное болеутоляющее средство – приложить к больному месту холодное полотенце. Если врач, приехавший на "скорой", не может полностью исключить аппендицит, не следует отказываться от госпитализации, потому что аппендицит может быть нетипичным. В этом случае в направлении пишут диагноз: "Острый живот". Кроме того, под аппендицит часто маскируются другие заболевания, требующие консультации специалиста: острые желудочно-кишечные заболевания (дизентерия, гастроэнтериты), урологические патологии, бронхопневмония, ревматизм, детские инфекционные заболевания (корь, скарлатина), инфекционный гепатит. Все эти болезни требуют немедленной диагностики и лечения.
Что нельзя делать при приступе?
Фото в тексте: Shutterstock.com, Depositphotos.com
edinstvennaya.ua Признаки аппендицита у ребенка и как определить симптомыОднозначно, для каждого у кого уже есть дети, их отличное физическое здоровье, наряду с таким же душевным состоянием является важным. А, для того, чтобы дети оставались здоровы, за ними необходимо следить, ведь пока ребенок еще маленький или когда он еще является подростком, то не слишком внимательно относиться к состоянию своего физического тела, не потому, что не хочет, а потому, что не до конца ознакомлен со всеми правилами жизни. Обычно тревогу бьют родители, когда ребенок чем-то заболевает, точно также обстоит ситуация и с аппендицитом. Но, порой поставить точный диагноз бывает затруднительно, потому как это ребенок, и рассказать четко, что и где у него болит, не может. Конечно, голословно утверждать о том, что у ребенка аппендицит тоже не стоит, ведь это лишняя паника и стресс для него. Потому, как далеко не всегда, когда у вашего ребёнка начинает болеть живот это является симптомом аппендицита. Если вы сами, как родитель не знаете, как определить недуг и каковы его проявления, то отправляйтесь на прием к доктору. Обычно аппендикс подвержен воспалению у деток в возрасте от девяти до тринадцати лет. Намного реже признаки аппендицита наблюдаются у дошкольников. И наиболее часто аппендицит определяется у подростков возрастной категории от четырнадцати до девятнадцати лет. Что же касается грудничков, то в их случае аппендицит подвержен воспалительным процессам весьма редко, а все потому, что у них пищеварительная система является не до конца зрелой. Также нельзя забывать о том, что аппендицита у ребенка может встретиться и в возрасте 5 лет — 6 лет, причем считается, что мальчики подвержены недугу в 2 раза реже, нежели девочки. Зачастую аппендикс располагается позади слепой кишки, а также подпеченочно, что следовательно и приводит к особенной картине недуга. Как распознать аппендицитСимптомы:
Часто наличие трех из перечисленных симптомов уже безошибочно укажет вам на заболевание аппендикса, а вернее отростка слепой кишки у ребенка. По достижении детьми возрастной отметки в 7 лет признаки аппендицита начинают быть проявлены точно так же, как и у взрослых. Но, основным признаком недуга все же является его непредсказуемость. При указанной симптоматике не в коем разе, нельзя медлить, потому, что это чревато тем, что аппендицит имеет опасность перейти в перитонит, поэтому срочно обращаться за медицинской помощью, либо вызывать скорую помощь. Но, если вы все еще сомневаетесь, в правильности своих ощущений, то проверить их можно с помощью пальпации живота малыша. Если вы надавите на живот с правой стороны, а затем резко уберете пальцы и боль у ребенка усилиться, тогда это в девяноста девяти случаях аппендицит. Очень часто, если не сказать, что всегда недуг лечиться при помощи хирургического вмешательства. Такая операция длиться двадцать минут, в ходе которой аппендикс удаляется из брюшной полости ребенка. Что же касательно реабилитационного периода, то он длится примерно одну неделю, а то и менее. Обычно, если не возникает никаких осложнений, ребенок быстро входит в свою привычную колею и забывает о случившемся с ним. Какие различают виды аппендицитаТак уж получилось, что воспаление аппендицита в медицинской практике считается одной из наиболее частых патологий. А, исходя из этого, медики давно научились различать виды недуга, к которым относятся помимо, классического и острого, такие:
Какими же бывают причины аппендицита у ребенкаКонечно же, без какой-либо причины, не возникает ни одна болезнь в теле человека, то же самое, касается и маленьких деток с аппендицитом. А, значит, когда вы как родитель натыкаетесь на подозрение на аппендицит у своего ребенка, то должны осознавать, что к этому могло привести ряд причин или только лишь одна единственная, но весомая. Итак, в медицинской практике до сих пор явно неустановлена причина, по которой у детей происходит воспаление червовидного отростка, однако, по мнению медиков, предпосылкой для этого служат бактерии, находящиеся в кишечнике малыша. Еще одной явной причиной, по которой ребенок в раннем возрасте сталкивается с аппендиксом, является закупорка просвета слепой кишки. Чем можно спровоцировать такого рода закупорку?
Есть еще ряд причин, которые приводят к недугу, среди них следующие:
Стоит также отметить, что у детей развитие аппендицита проявляется всегда стремительно и отличается нарастающей, волновой симптоматикой. Какими могут быть осложнения недуга у детокНе у всех детей одинаково протекает заболевание аппендицита, с одной стороны это является вполне себе нормальным фактором, ведь дети, как и взрослые все разные, но с другой стороны если вовремя не спохватиться, то можно столкнуться с неприятными осложнениями. Острая форма воспаления червеобразного отростка – является наиболее специфическим недугом, с которой чаще всего лицом к лицу сталкиваются детки в возрасте 3 лет. Подобная форма недуга бывает также проявлена и у взрослых, однако гораздо — гораздо меньше. Излечить её можно только лишь с помощью хирургического вмешательства в организм ребенка или подростка, но еще и при помощи альтернативы оперативному вмешательству, проведением – лапароскопии. В ходе, которой, детям делается совершено небольшие надрезы на животе сквозь них, собственно, и извлекается аппендикс. Бывает, так, что осложнения возникают после проведения самого оперативного вмешательства, среди таких осложнений выделяют следующие:
Однако зачастую различные припухлости и/или же возникнувшие после проведения операции ребенку гематомы проходят сами по себе по истечению времени – от пары дней до одной недели. Швы так и вообще день за днем сами рассасываются, не нуждаясь в каком-либо особенном дальнейшем лечении. Самая большая опасность в послеоперационный период заключается в том, когда сама ранка начинается гноиться. Это очень опасно, потому как указывает на то, что операция была проведена халатно, и не был удален весь гной из брюшной полости, малыша. Устранить подобные неприятные последствия можно при помощи принятия внутри антибиотиков, а также в обязательном порядке снятием швов, промыванием раны. Среди наиболее редких осложнений после хирургического вмешательства считается — поддиафрагмальные абсцессы. Симптоматика этих осложнений не заставляет себя долго ждать и проявляется сразу же. У малышка поднимается температура тела, появляется сильная одышка, начинается общая интоксикация организма. Если такое осложнение имеет место быть, то сложность состоит в том, чтобы суметь правильно, быстро и четко определить ту область, где образовался абсцесс. Это под силу грамотным хирургам с многолетним стажем работы. Проблема решается опять же с помощью хирургии, потому как абсцесс надо вскрывать, промывать, а после операции ставят катетер. Какие признаки бывают у ребенка в возрасте до пяти лет аппендицитаЕсли ваш малыш едва ли перешагнул рубикон в пять лет, то понять присутствует ли у него воспаление аппендицита, можно исходя из следующих симптомов:
Симптомы аппендицита у подростков, в чем они заключеныКогда ребенок достигает возраста пятнадцати лет, то определить аппендицит у него можно по таким признакам:
Девочек, несмотря на проведение общего обследования обязательно направляют к детскому гинекологу, такие меры предосторожности делаются для того, чтобы исключить болезни касаемо женских половых органов, и, безусловно, фактор беременности. Каким образом можно проверить аппендицитПомимо широкого ряда обозначенных симптомов, есть методы, позволяющие распознать недуг. Помимо пальпации живота доктором, можно выявить аппендицит, проведя ряд лабораторных исследований:
Можно ли увидеть аппендицит при помощи ультразвуковой диагностикиДа, но только в том, случае, если червовидный отросток является уже воспаленным, в таком случае сонолог проводя исследование, обязательно заметит, скопление жидкости в брюшной полости наряду с расширением аппендицита в его диаметре. Если у ребенка действительно обнаружили аппендицит, то до приезда скорой помощи ему можно помочь в домашних условиях. Следуйте следующим инструкциям:
Каких-либо определенных мер, которые бы оградили ребенка или подростка от воспалительного процесса в аппендиксе на сегодняшний день не существует, единственная мера профилактики состоит в том, чтобы родитель сумел обеспечить режим правильного, сбалансированного питания малышу и физическую активность. Если же стенки и без того воспаленного аппендицита прорвутся, то это окажется очень чревато, но наиболее опасной данная ситуация способна стать для тех детей, которые уже страдают от нарушений работы сердца, почек или же печени. Следовательно, крайне значимым является удаление из организма червовидного отростка. Дорогие родители, будьте предельно бдительны по отношению к здоровью своих детей. Не отмахивайтесь от их жалоб, своевременно проводите беседы с малышом, тогда и поводов для беспокойства будет значительно меньше. Рядовая операция по удалению аппендицита закончилась гибелью 11- летнего ребенка. 
Боли в области пупа у ребенка 10 лет 
Как часто встречается острый аппендицит у детей и в каком возрасте? 
Белорусские медики прооперировали острый аппендицит у полуторамесячного ребенка. Панорама 
medistoriya.ru |
Цельнозерновые злаковые
Цельнозерновые злаковые – это «медленные» углеводы. Тут и хлеб, и макаронные изделия, хотя бы на 50% состоящие из цельнозерновой муки, и нешлифованный коричневый рис.
Жиры
Только полезные жиры! Оливковое, рапсовое, подсолнечное и другие растительные масла подойдут для салата.
Фрукты
Употребляйте достаточно фруктов – всех цветов и размеров. Они обеспечивают вас витаминами и микроэлементами и отлично заменят десерт. |